Парапроктит – простым языком о сложной болезни. Лечения парапроктита без операции, традиционные и народные методы Лечение хронического парапроктита без операции
– воспалительный процесс в области клетчатки прямой кишки. Проявляется резкой болезненностью в области заднего прохода и промежности, высокой температурой, ознобом, нарушениями дефекации и мочеиспускания. Местно выявляется отек и покраснение анальной области, формирование инфильтрата и гнойника. Осложнения включают развитие хронического парапроктита, свищей, вовлечение в воспалительный процесс органов мочеполовой системы, сепсис. Лечение всегда хирургическое, при остром воспалении осуществляют вскрытие, дренирование, при хроническом производят иссечение свища.
Общие сведения
– заболевание, характеризующееся воспалением и нагноением окружающих прямую кишку тканей в результате проникновения бактериальной инфекции из просвета прямой кишки через анальные железы дна морганиевых крипт в глубокие слои параректальной области. В современной проктологии парапроктит разделяют на острый (впервые выявленный) и хронический (длительно существующий, рецидивирующий). Хронический парапроктит является результатом недостаточного или неправильного лечения острого парапроктита.
Хронический парапроктит обычно охватывает морганиевую крипту, пространство между внутренним и внешним сфинктерами и околопрямокишечную клетчатку. Результатом длительно существующего хронического парапроктита такого масштаба может быть параректальные свищи прямой кишки (патологические каналы, соединяющие прямую кишку с кожей или близлежащими полыми органами). Выявление параректального свища говорит об имевшем место остром парапроктите.

Причины парапроктита
Возбудителем инфекции чаще всего является смешанная флора: стафилококки и стрептококки , кишечная палочка. В некоторых случаях может отмечаться специфическая инфекция: клостридии, актиномикоз , туберкулез . Специфический парапроктит встречается не чаще, чем у 1-2 % больных. Развитию парапроктита способствует снижение иммунных свойств организма, общее истощение, хронические заболевания органов и систем, острая или хроническая инфекция пищеварительного тракта, специфические инфекционные заболевания , расстройства стула (запоры или поносы), проктологические патологии (проктит , геморрой , анальная трещина , криптит , папиллит).
Классификация
Парапроктит в зависимости от локализации и распространенности процесса подразделяется на подкожный парапроктит (параректальный абсцесс), интрасфинктерный, ишиоректальный и пельвиоректальный парапроктиты. Подкожный парапроктит характеризуется гнойным расплавлением подкожной клетчатки в перианальной области. Этот вид парапроктита наиболее легко поддается излечению и имеет самый благоприятный прогноз.
При интрасфинктерном парапроктите воспаление затрагивает ткани анального сфинктера, при ишиоректальном парапроктите гнойный процесс локализуется в подвздошно-прямокишечной ямке. Воспаление при пельвиоректальном парапроктите развивается внутри малого таза.
Симптомы парапроктита
Острый парапроктит проявляется характерными для местного гнойного воспаления симптомами, болью, гиперемией, гипертермией и отеком тканей, гноетечением. В отличие от неспецифической аэробной флоры, анаэробные микроорганизмы способствуют не гнойному расплавлению, а некротической деструкции тканей. Преобладание гнилостное анаэробной флоры способствует развитию гнилостного парапроктита, который характеризуется масштабным поражением, высокой скоростью деструкции тканей и выраженной интоксикацией. При неклостридиальном анаэробном парапроктите зачастую в патологический гнойный процесс вовлекаются мышцы и фасциальные структуры.
Хронический парапроктит является результатом недолеченного острого парапроктита, поэтому симптоматика его чаще всего повторяет таковую острого парапроктита, однако их выраженность обычно меньше. При хроническом парапроктите зачастую развивается параректальный свищ, который проявляется выделениями в область промежности сукровицы или гноя. Постоянные выделения способствуют раздражению кожи промежности и возникновению зуда .
Хорошо дренируемый (имеющий свободный выход для гноя) параректальный свищ обычно не беспокоит пациента болью или дискомфортом. Болевой симптом характерен для неполного внутреннего свища. При этом боль усиливается во время дефекации и стихает после нее (это связано с улучшением дренирования свища в момент растяжения анального клапана).
Клинические признаки параректального свища проявляются волнообразно, стихая и вновь обостряясь. Это связано с периодической закупоркой свищевого просвета, формированием гнойного абсцесса, после вскрытия которого наступает облегчение. Самостоятельно свищ не заживает, гнойные процессы в нем продолжаются. Если в гнойном отделяемом появились примеси крови, необходимо произвести исследования на предмет злокачественного образования .
Осложнения
Наиболее опасным осложнением острого парапроктита является проникновение гнойного процесса в заполненном клетчаткой пространства малого таза, а также гнойное расплавление всех слоев кишечной стенки выше аноректальной линии. При этом происходит выход каловых масс в параректальную клетчатку, поражая близлежащие органы и угрожая выходом инфекции в кровяное русло (развитием сепсиса).
Анатомическая близость тазовой брюшины делает возможным распространение инфекции с развитием перитонита . Соседство тазовой клетчатки с забрюшинной позволяет прорваться гною в забрюшинное пространство. Такое распространение гнойного процесса характерно для пожилых и ослабленных лиц при позднем обращении к врачу.
Помимо прочего, парапроктит может осложниться прорывом абсцесса в прямую кишку, влагалище, на кожу промежности. Обычно после спонтанного вскрытия гнойника без осуществления мер по дренированию формируется свищевой ход. Если свищ не сформировался, но очаг инфекции сохранился, то со временем происходит рецидив – формирование нового гнойника.
 Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.
Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.
Деформация приводит к тонической недостаточности анального сфинктера , неполному смыканию анального прохода, подтеканию кишечного содержимого. Другим частым осложнением хронического парапроктита является патологическое рубцевание (пектеноз) стенок анального канала и снижение их эластичности, что приводит к нарушениям опорожнения кишечника. Продолжительно существующий свищ (более 5 лет) может озлокачествляться.
Диагностика
Для предварительной диагностики парапроктита врачу-проктологу достаточно данных опроса, осмотра и физикального обследования. Характерные клинические признаки: лихорадка, местная болезненность, симптомы гнойного воспаления. Ввиду крайней болезненности процедур, пальцевое исследование заднего прохода и методы инструментальной диагностики проктологических заболевания (аноскопия , ректороманоскопия) не производятся. При исследовании крови отмечаются признаки гнойного воспаления: лейкоцитоз с нейтрофилезом, повышение СОЭ.
Острый парапроктит в основном приходится дифференцировать от нагноившейся тератомы околопрямокишечной клетчатки, опухолей прямой кишки и окружающих ее тканей, абсцесса дугласова пространства . Необходимость производить дополнительные исследования для дифференцирования парапроктита от других заболеваний обычно возникает в случае высокого расположения гнойника (в малом тазу или подвздошно-прямокишечной ямке).
Сформировавшийся параректальный свищ необходимо дифференцировать от кисты околопрямокишечной клетчатки, остеомиелита терминальных отделов позвоночника, туберкулезного свища, эпителиального копчикового хода и свищей у пациентов с болезнью Крона . Для дифференциального диагноза значимы данные анамнеза, лабораторные исследования, рентгенография малого таза .
Лечение парапроктита
Заболевание требует хирургического лечения . Сразу после установления диагноза острого парапроктита необходимо произвести операцию по вскрытию и дренированию гнойного очага. Поскольку расслабление мышц и качественное обезболивание являются немаловажными факторами, необходима полная анестезия операционной зоны. Операцию проводят в настоящее время под перидуральной или сакральной анестезией, в некоторых случаях (при поражении брюшной полости) дают общий наркоз . Местную анестезию при вскрытии параректальных абсцессов не производят.
Во время операции находят и вскрывают скопление гноя, откачивают содержимое, после чего находят крипту, являющуюся источником инфекции, и иссекают ее вместе с гнойным ходом. После полного удаления очага инфекции и качественного дренирования полости абсцесса можно рассчитывать на выздоровление. Наиболее сложной задачей является вскрытие гнойника, располагающегося в полости малого таза.
При хроническом парапроктите сформировавшийся свищ необходимо иссекать. Однако оперирование по поводу удаления свища в период активного гнойного воспаления невозможно. Сначала производят вскрытие имеющихся абсцессов, производят тщательное дренирование, только после этого можно удалять свищ. В случае имеющихся в канале инфильтрированных областей, в качестве предоперационной подготовки назначают курс противовоспалительной и антибактериальной терапии, нередко сочетающийся с методами физиотерапевтического воздействия. Оперативное вмешательство для удаления свищевого хода желательно провести как можно быстрее, поскольку рецидив воспаления и нагноения может произойти достаточно быстро.
В некоторых случаях (старческий возраст, ослабленный организм, тяжелые декомпенсированные заболевания органов и систем) операция становится невозможной. Однако в таких случаях желательно консервативными методами произвести лечение патологий, улучшить состояние пациента и тогда произвести операцию. В некоторых случаях, когда при длительной ремиссии происходит смыкание свищевых ходов, операцию откладывают, поскольку становится проблематично четкое определение подлежащего иссечению канала. Оперировать целесообразно, когда имеется хорошо визуализируемый ориентир – открытый свищевой ход.
Прогноз и профилактика
После своевременного полного хирургического лечения острого парапроктита (с иссечением пораженной крипты и гнойного хода в прямую кишку) наступает выздоровление. При отсутствии лечения или недостаточном дренировании, неудалении источника инфицирования, происходит хронизация парапроктита и формирование свищевого хода.
Иссечение свищей, располагающихся в нижних частях околокишечного пространства, как правило, также ведет к полному выздоровлению. Более высоко расположенные свищи чаще всего могут быть удалены без осложнений, но иногда длительно существующие свищевые ходы способствуют распространению вялотекущего гнойного воспаления в труднодоступные анатомические образования малого таза, что ведет к неполному удалению инфекции и последующим рецидивам. Обширный продолжительный гнойный процесс может спровоцировать рубцовые изменения в стенках анального канала, сфинктерах, а также спаечные процессы в малом тазу.
В структуре проктологических заболеваний парапроктит составляет до 40% случаев. Парапроктит – это такое трудноизлечимое хирургическое заболевание, которое доставляет больному физические и эмоционально-психологические страдания. Успехи современной хирургии в лечении патологии дают надежду как на полное излечение без рецидива, так и на значительное улучшение состояние больного.
Что такое парапроктит
Парапроктит – воспалительная форма заболевания прямой кишки и тканей, прилежащих к ректальной области. Параректальная клетчатка – соединительная, жировая, мышечная ткань, окружающая прямую кишку внутри тела. Заболевание сопровождается скоплением воспалительного экссудата в одной или нескольких гнойных полостях. Поэтому болезнь иногда называется параректальный абсцесс.
Локализуется процесс в пространстве между внутренним и внешним сфинктером, поражая ткани около прямой кишки. Со временем образуются неестественные ходы – свищи прямой кишки, соединяющие ректальную область с другими органами тазовой полости или открывающимися на кожу.
Чаще выявляют заболевание у людей трудоспособного возраста 20-60 лет, среди которых в полтора раза больше мужчин. Пока не удалось установить зависимость болезни от профессии, характера, условий работы.
Виды парапроктита
Как у любого заболевания, у парапроктита существуют несколько критериев классификации. Различают виды парапроктита по скорости развития, расположению гнойников и свищей, степени повреждения волокон сфинктера.
Характер течения заболевания
По быстроте развития симптомов различают острый и хронический парапроктит. При первом обращении выявляют острый парапроктит. Если лечение острого воспаления было неэффективным, болезнь переходит в хронический парапроктит.
Хроническая стадия протекает длительно, с периодами обострения и стихания признаков под влиянием лечения. Опасность хронического парапроктита – формирование свищевых ходов из прямой кишки в другие органы.

Классификация острых парапроктитов:
- по причине – обыкновенный, травматический, анаэробный, специфический;
- по нахождению гнойников – ишиоректальный, подслизистый, подкожный, пельвиоректальный, ретроректальный.
Хронические виды заболевания различают:
- по строению – полные, неполные, наружные и внутренние;
- по выходу внутреннего отверстия свища – передние, боковые, задние;
- по тяжести развития процесса – простые, сложные.
Проявляются формы заболевания разными клиническими признаками, возникают по многообразным причинам.
По расположению воспалительного процесса
По месту расположения гнойника различают следующие типы острого воспаления:
- или параректальный вид встречается в половине случаев заболевания. Внешне виден отёк промежности, деформация анального прохода. Затруднена дефекация, мочеиспускание;
- подслизистый вид патологии, когда гнойник прощупывается, как болезненное плотное образование и может самопроизвольно внезапно прорваться;
- или седалищно-прямокишечный определяется в области седалища, промежности, заднего прохода;
- пельвиоректальный парапроктит или тазово-кишечный считается самой тяжёлой формой заболевания в связи с затруднённой ранней диагностикой воспаления в малом тазу. Регистрируют у 7% больных;
- ретроректальный парапроктит – редкая форма заболевания, регистрируемая в 1-1,5% случаев. Характеризуется резким выбуханием заднего прохода, хорошо заметным при обследовании.
Определить стадию развития заболевания может врач проктолог на приёме после осмотра, сдачи анализов, аппаратного исследования.
Симптомы парапроктита
Первые симптомы парапроктита начинаются покраснением кожи промежности, отёком, болезненность, зудом. Через 3-5 дней симптомы парапроктита становятся ярче, сильнее. Появляются острые, пронзающие мышцы боли. Особенно сильны боли при парапроктите во время дефекации, ходьбы. Область промежности напряжена, болезненна. При прощупывании ощущается подвижное жидкое содержимое под кожей. Повышается температура от 37 до 39°С.

Признаки парапроктита со временем становятся нестерпимыми. Стреляющие, резкие боли отдаются в область крестца, бедро. Человек не может присесть из-за повышенной чувствительности копчика, промежности. В хронической стадии из заднего прохода выделяется гной с прожилками крови, что означает образование свища.
Когда гнойная шишка прорывается, её содержимое изливается наружу. Если гнойник лопнул в просвет прямой кишки, гной вышел из тела, парапроктит может пройти. Однако чаще гной выходит в брюшную полость, начинается воспаление брюшины, чем так опасен парапроктит.
Выглядит патология как красная, отёчная, болезненная промежность. Может быть воспалительное выбухание слизистой анального канала. Из-за отёка и воспаления могут деформироваться ягодицы – одна становится больше другой.
Кроме кишечных проявлений, у взрослых отмечают общие симптомы интоксикации: угнетение, слабость, отсутствие аппетита. Симптомы парапроктита у мужчин могут соседствовать с воспалением предстательной железы. При этом отмечают боли внизу живота, затруднённое мочеиспускание, снижение общего жизненного тонуса.
Симптоматика у женщин соотносится с заболеваниями органов половой сферы. Тянущие боли внизу живота, перепады температуры, опухшая промежность. Запоры сопровождаются ложными позывами к дефекации. Подобная симптоматика обусловлена близким анатомическим расположением прямой кишки и женских половых органов.
Как возникает парапроктит
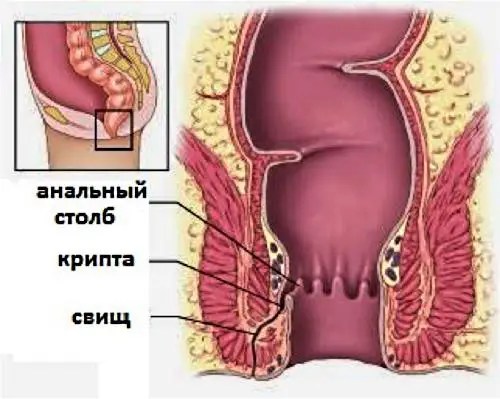
Пусковым механизмом воспалительной реакции является инфицирование крипт. Крипты – карманы на слизистой толстого кишечника. Расположены крипты на границе верхней и средней трети анального отдела. Бактерии (кишечная палочка, стафилококк, стрептококк, клостридии, микобактерии, актиномикоз) с током крови и лимфы разносятся в глубокие слои около ректальных тканей.

Бактериальному поражению подвергаются анальные железы. Протоки желёз открываются в просвет анального канала, выделяют увлажняющий секрет. Инфекция за несколько дней по протокам желёз из просвета прямой кишки расползается по рыхлой подслизистой клетчатке. Формирующиеся абсцессы в стадии инфильтрации заполняются гнойным содержимым, переходя в фазу острого воспаления.
Причины заболевания
Причинами парапроктита, запускающими патологические процессы, являются:
- травмы анальной области;
- нарушение дефекации – запор, понос;
- колит, неспецифический язвенный колит;
- болезнь Крона;
- геморрой, анальная трещина;
- воспалительные заболевания женских органов;
- простатит;
- снижение иммунитета на фоне вирусных заболеваний;
- нерациональное питание;
- алкоголь, курение.
Известно явление «спящей инфекции», когда после хирургического удаления гнойника в прямой кишке остаётся маленький очаг воспаления. При неблагоприятных условиях возникает повторный парапроктит. Такое бывает от плохо вычищенного абсцесса. Инфекция может вторично проникать через трещины прямой кишки.
Последствия парапроктита
Возможными осложнениями парапроктита является ряд тяжёлых хирургических состояний:
- свищи, выходящие во влагалище, промежность, мошонку – опасные последствия для мужчин и женщин;
- перитонит – воспаление брюшины;
- рецидив парапроктита с формированием новых свищей;
- раковое перерождение;
- гнойное расплавление кишечной стенки;
- обширный сепсис;
- снижение функциональной способности сфинктера, что проявляется недержанием кала и газов.
Осложнения после парапроктита зависят от качества проводимой терапии прямой кишки, физиологического состояния больного. Поздняя постановка правильного диагноза увеличивает шансы на тяжёлое осложнение.
Как выявить парапроктит
Диагностика парапроктита состоит из комплекса последовательных мероприятий. Методика обследования при остром и хроническом процессе отличается. Острый парапроктит сопровождается сильным воспалением и пульсирующей, нестерпимой болью. Поэтому врач проводит внешний осмотр, измеряет температуру.
Пальцевое исследование и аноскопия будут слишком болезненными. Анализ крови покажет высокую скорость оседания эритроцитов и повышение лейкоцитов – главных индикаторов воспаления.
Хронический вид заболевания подвергается пальцевому и инструментальному исследованию. Проктолог пальцем обследует анальный канал. Обнаружив свищевой просвет, его зондируют. При высоком положении свища делают фистулографию – исследование свищевого хода рентгеном.
При всех типах воспаления используют ультрасонографию, рентгенографию, ректороманоскопию, аноскопию. Необходимо правильно диагностировать парапроктит, отличить его от других заболеваний органов малого таза.
Как лечат парапроктит
Лечение парапроктита в большинстве случаев хирургическое. Подходы к хирургическому вмешательству при остром и хроническом заболевании различаются.
Лечение острого парапроктита
В фазе острого процесса необходима экстренная хирургическая помощь. Установив локализацию гнойников, принимают решение по их вскрытию и очищению. проводится под общим наркозом или обезболивающее средство вводят в спинномозговой канал. Первая помощь при парапроктите заключается в устранении очага инфекции.

Хирург добирается до абсцесса. Рассекает его капсулу полулунным разрезом. Гнойное содержимое удаляется желобоватым зондом. Очищенную полость промывают антисептиком и оставляют дренаж для отвода экссудата.
Следующий шаг – нахождение первичного очага, крипты, с которой пошло воспаление. Крипту и гнойный проток удаляют, обрабатывают антисептиком, дренируют. Обрезают нависшие над раной лоскуты кожи и слизистой. Формируют треугольную рану, с вершиной, направленной внутрь кишечника.
Дальнейшее наблюдение направлено на предупреждение нового нагноения. Качественным удалением гнойников можно навсегда вылечить парапроктит.
Лечение хронической стадии заболевания
В лечении хронического парапроктита существует ряд особенностей. Пациента готовят к операции: назначают антибиотики, проводят обработку воспалённых и отёчных тканей лазером для снятия острого симптома.
Непосредственно во время операции сначала устраняют найденные абсцессы. Их вскрывают, промывают, дренируют. Затем приступают к удалению свищевых ходов. От качества иссечения гнойников зависит эффективность лечения парапроктита.
Иногда между вскрытием, дренированием абсцесса и закрытием внутреннего дефекта кишечной стенки проходит неделя. Это называется двуступенчатая операция. Всё время больной находится в стационаре под наблюдением врачей.
В исключительных случаях – при ослабленном старческом организме, осложнённом течении заболевания, поражения других органов, допускается лечить парапроктит консервативным способом. Больному назначают массированную антибактериальную терапию, состоящую из антибиотиков, физиотерапии. Когда состояние больного стабилизируется, приступают к вскрытию абсцессов.
Послеоперационный период
После операции сохраняется постельный режим на 1-2 суток. Нельзя принимать пищу в течение 24 часов, пить можно через 6 часов. Еда в первые 2-3 дня только жидкая – бульоны, кисели, отвары. Нужно максимально щадить прооперированный кишечник. Через 3 дня больному разрешены протертые супы и каши на воде, слабый чай, отвар ромашки и шиповника.
Уход за послеоперационной раной осуществляет медицинский персонал. Ежедневно шов обрабатывают антисептиком – марганцовкой, 3% перекисью, хлоргексидином. Потом накладывают повязки с антибактериальной и ранозаживляющей мазью – Левомеколь, Левосин, Левометил.

Также больному делают уколы антибиотиков внутримышечно. При сильных болях назначают анестетики и анальгетики. Врач после улучшения состояния прооперированного прописывает курс физиотерапии для ускорения заживления швов.
На протяжении 3-х недель из раны идут кровянистые выделения. Это нормальный процесс регенерации, восстановления тканей. Важно после выписки из больницы продолжить уход за швом – промывать антисептиком, обрабатывать мазью.
Беспокойство должно вызвать сильное кровотечение из раны. В этом случае срочно звонят на станцию скорой помощи. Также должно насторожить повышение температуры, внезапное покраснение, набухание шва, резкая болезненность внизу живота. Операции по удалению гнойников при парапроктите очень сложные, у них высокий риск послеоперационных осложнений и рецидивов заболевания.
Предупреждение парапроктита
Парапроктит – коварное заболевание, трудно поддающееся излечению. Для полного избавления от гнойников придётся претерпеть не одну операцию. Предотвратить болезнь намного проще и эффективнее, чем долго, дорого и больно её лечить.
Профилактика парапроктита заключается в соблюдении правил:
- снижение в рационе доли жирных, маринованных, острых, копчёных изделий, газированных напитков;
- сведение до минимума употребления сладкого и мучного;
- отказ от курения и алкоголя;
- повышение в рационе доли фруктов, овощей, кисломолочных продуктов для профилактики запора;
- ежедневные посильные занятия спортом – ходьба, плавание, аэробика, лёгкий бег. Физическая активность должна приносить радость, а не усталость и скуку. Подберите вид спорта под свои потребности и возможности;
- регулярный медицинский профилактический осмотр;
- лечение заболеваний на ранней стадии;
- соблюдение техники безопасности, предупреждение травм на работе и дома;
- укрепление иммунитета, особенно в осенне-зимний сезон.
Парапроктит – проктологическое заболевание, связанное с поражением параректальной клетчатки. Предрасполагающим фактором заболевания является инфицирование анальных желез и крипт патогенной микрофлорой.
Способствуют образованию гнойников в прямой кишке хронические заболевания ЖКТ, снижение иммунитета, воспаление органов малого таза у женщин и мужчин. Проявляется патология отёком и болью в промежности, температурой, слабостью, проблемами с дефекацией и мочеиспусканием. Оперативное лечение проходит в условиях стационара.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Парапроктит - гнойный воспалительный процесс тканей, окружающих прямую кишку.
Возбудителями парапроктита являются стафилококки, стрептококки и кишечные палочки.
Статистика утверждает, что среди всех проктологических заболеваний парапроктит находится на четвертом месте по распространенности. Опережают его только геморрой , анальная трещина и колит . Мужчины чаще болеют парапроктитом, чем женщины.
При первых же симптомах проктологического заболевания следует обратиться к проктологу! Несвоевременно начатое лечение острого парапроктита приводит к серьезным осложнениям - незарастающим гнойным свищам , гнойному разрушению стенки прямой кишки, стенки мочеиспускательного канала у мужчин, прорыву гноя во влагалище у женщин.
Консультация проктолога

Консультация проктолога

Консультация проктолога
Самым тяжелым последствием является прорыв гноя в тазовую полость, что при поздней постановке диагноза может грозить смертельным исходом. Лечение заболевания только хирургическое, причем операция при парапроктите должна быть проведена незамедлительно - сразу после постановки диагноза.
Признаки парапроктита
Для данного заболевания характерны следующие симптомы:
- резкие боли в заднем проходе, усиливающиеся при ходьбе, кашле, физических усилиях, во время дефекации и просто в положении сидя;
- расстройства стула и мочевыделения (запоры, болезненность при мочеиспускании);
- боль, которая может проявляться в промежности, заднем проходе, в низу живота;
- ухудшение общего состояния, слабость, озноб, повышение температуры тела до 38-39 градусов, ломота в суставах, отсутствие аппетита;
- покраснение, уплотнение и отек кожи в области заднего прохода;
- боль, жжение и зуд в анальной области ;
Различают острый и хронический парапроктит (возникает вследствие невылеченного острого парапроктита, его неправильного или самопроизвольного вскрытия). В половине случаев острый парапроктит переходит в хроническую форму.
Острый парапроктит
Парапроктит в острой форме представляет собой воспаление клетчатки прямой кишки. Для него характерно внезапное начало и ярко выраженные симптомы. Степень проявления симптомов при остром парапроктите зависит от размеров и локализации очага воспаления, состояния иммунитета больного.
Хронический парапроктит
Причина хронического парапроктита - рецидив острого парапроктита. Заболевание имеет гнойно-свищевую форму.
При хроническом парапроктите гнойник не заживает полностью, на его месте возникает свищ . При малейшем напряжении (в результате запора или физических нагрузок, например) воспаление развивается снова, иногда в другом месте промежности, происходит повторное заражение.
В процессе развития хронического парапроктита может закрыться отверстие свища, начинается задержка гноя, возникают абсцессы, прорыв и истечение гноя в прямую кишку, некротические изменения тканей. Может появиться целая разветвленная система свищей с большим числом отверстий.
Виды парапроктита
Подкожный парапроктит
Встречается у взрослых и младенцев. При подкожном парапроктите наблюдается гиперемия (увеличение кровенаполнения сосудов), уплотнение и отек тканей, находящихся в районе ануса. Хорошо виден очаг воспаления - гнойник, расположенный под кожей рядом с анальным отверстием. Опухоль, появившаяся в области заднепроходного отверстия, со временем становится очень болезненной. Человек не может сидеть, у него нарушается сон, акт дефекации сопровождается ярко выраженной болью.
Тазово-кишечный парапроктит
При этом виде парапроктита болезнь протекает внутри области малого таза. Заболевший может ошибочно принять эту болезнь за простуду и начать неправильно лечиться. Иногда может наступить улучшение. Температура приходит в норму, боли уменьшаются, появляются обильные выделения из прямой кишки, состоящие из гноя с кровью. Это может произойти, если гнойник вскрылся в область прямой кишки, и часть стенки расплавилась. У женщин иногда нарыв может открыться во влагалище.
Подслизистый парапроктит
Абсцесс локализуется под слизистой прямой кишки. Симптомы болезни такие же, как и у подкожного парапроктита, только не так выражены изменения кожного покрова и болевые ощущения.
Ишиоректальный парапроктит
Находится глубоко над мышцей, которая поднимает задний проход. Болезнь проявляется пульсирующей болью, которая может усиливаться при дефекации. Боль отдает в область прямой кишки и малого таза. На 5-й день заболевания у человека может появиться отек кожи. Температура поднимается до 38 градусов, появляется слабость.
Пельвиоректальный парапроктит
Протекает довольно тяжело, так как очаг заболевания находится выше мышц, которые образуют тазовое дно, и только брюшина отделяет парапроктит от брюшной полости. С первых же дней у человека появляется озноб, лихорадка, боль в суставах, боль в животе и области малого таза. Через несколько дней появляется запор, и начинает плохо отходить моча, боль усиливается, увеличивается интоксикация организма.
Некротический парапроктит
При этой болезни воспалительный процесс развивается очень стремительно. Это приводит к обширным некрозам мягких тканей. Лечение парапроктита в данном случае только оперативное. Во время операции при парапроктите хирурги удаляют пораженные ткани, поэтому у больных могут остаться значительные дефекты кожных покровов.

Диагностика парапроктита

Ректороманоскоп

Причины появления парапроктита
Считается, что заболевание могут спровоцировать следующие причины:
- несоблюдение правил личной гигиены;
- травматичные манипуляции в области анального канала;
- имеющиеся проктологические заболевания (геморрой , анальные трещины);
- воспаление крипт и анальных желез;
- заболевание атеросклерозом ;
- наличие сахарного диабета ;
- ослабленный иммунитет (в результате гриппа, ОРВИ , например);
- частые запоры.
Диагностика парапроктита
В постановке диагноза важную роль играет клиническая картина и осмотр хирургом-колопроктологом . Для уточнения локализации и размеров гнойника может потребоваться пальцевое ректальное исследование, которое из-за ярко выраженной болезненности проводится с применением обезболивания. Также могут быть необходимы дополнительные обследования.
Парапроктит – заболевание, характеризующееся гнойным расплавлением тканей, окружающих прямую кишку.
Через протоки желез, которые располагаются в области заднего прохода, инфекция проникает из просвета прямой кишки в окружающие ткани, вследствие чего возникает воспаление. В дальнейшем формируется абсцесс (гнойник), размеры которого зависят от защитных свойств организма.
Этиологическим фактором развития парапроктита является кишечная микрофлора (стафилококки, стрептококки, энтерококки и другие). Проникновение инфекции провоцирует наличие трещин прямой кишки и различные травмы слизистой оболочки. Кроме того, провоцирующими факторами являются нарушения стула (запоры или диарея), наличие геморроя, воспаление предстательной железы, предшествующие операции на прямой кишке.
По локализации абсцесса выделяют следующие формы заболевания:
- Подкожный парапроктит (располагается непосредственно под кожей);
- Подслизистый парапроктит (располагается под слизистой оболочкой прямой кишки);
- Глубокий. Данная форма заболевания в свою очередь подразделяется на:
- ишиоректальный парапроктит (располагается возле мышцы, поднимающей задний проход);
- пельвиоректальный парапроктит (располагается глубоко в малом тазу);
- ректоректальный парапроктит (располагается позади прямой кишки).
По течению заболевания выделяют:
- Острый парапроктит – впервые выявленное заболевание;
- Хронический парапроктит – протекает со сменой периодов обострения и ремиссии.
При появлении первых признаков заболевания следует незамедлительно обратиться к врачу, поскольку пренебрежительное отношение к своему состоянию может привести к развитию следующих осложнений:
- переход острой формы заболевания в хроническую, что в большинстве случаев сопровождается образованием свищевого канала, который соединяет задний проход с внутренней стороны и кожу снаружи. Кроме того, как известно, хронический парапроктит значительно труднее поддается лечению;
- прорыв абсцесса в окружающие ткани с образованием флегмоны, которая, в отличие от абсцесса, не имеет границ;
- развитие перитонита (воспаление брюшины (оболочки, выстилающей брюшную полость и внутренние органы, расположенные в брюшной полости)) или пельвиоперитонита (воспаление брюшины малого таза).
Чтобы избежать развитие перечисленных осложнений, следует без отлагательств обращаться за помощью к специалисту. При своевременном лечении прогноз парапроктита благоприятный.
Симптомы
Острый парапроктит характеризуется появлением боли различной степени интенсивности в малом тазу, преимущественно в области прямой кишки. Как правило, болевые ощущения значительно усиливаются во время акта дефекации. Образование абсцесса сопровождается появлением общего интоксикационного синдрома, для которого характерно:
- повышение температуры тела. Зачастую при парапроктите наблюдается умеренная лихорадка;
- общая слабость;
- повышенная утомляемость;
- снижение работоспособности;
- головная боль;
- снижение аппетита.
В большинстве случаев наблюдается гиперемия (покраснение), припухлость и выраженная болезненность, которая усиливается при пальпации, в области анального отверстия. При образовании свищевого канала, который располагается между задним проходом с внутренней стороны и кожей снаружи, наблюдаются выделения гнойного характера из наружного отверстия образовавшегося свища.
Хронический парапроктит характеризуется волнообразным течением, то есть периоды обострения сменяются периодами ремиссии. Во время ремиссии заболевания наблюдается полное исчезновение или значительное ослаблении симптомов, характерных для парапроктита. Обострение хронического парапроктита, как правило, возникает вследствие воздействия на организм человека провоцирующих факторов, в том числе снижения защитных свойств организма, возникающего вследствие общего переохлаждения организма, гипо- или авитаминоза, психоэмоционального стресса и так далее.
Диагностика
Диагностика заболевания начинается со сбора жалоб пациента. Как правило, при парапроктите пациенты предъявляют жалобы на боль в области анального отверстия, усиливающиеся во время дефекации. Задача врача заключается в установлении давности появления характерных жалоб, что позволит дифференцировать острый и хронический процесс заболевания. При сборе анамнеза жизни пациента важно выяснить, имелись ли у него операции или какие-либо травмы прямой кишки. Далее врач приступает к осмотру, во время которого можно безошибочно выставить верный диагноз, если абсцесс располагается непосредственно под кожей. Однако при глубоком расположении абсцесса выявление заболевания на раннем этапе становится затруднительным. Проведение пальцевого исследования прямой кишки не во всех случаях является возможным, поскольку пациента беспокоит выраженная боль в данной области.
При исследовании общих лабораторных анализов особо внимание уделяется изменению показателей в общем анализе крови, в котором зачастую отмечается увеличение содержания лейкоцитов и повышение СОЭ (скорости оседания эритроцитов), что указывает на наличие в организме воспалительного процесса.
Для оценки расположения и размера абсцесса выполняется УЗИ области промежности. При наличии свищевого канала назначается фистулография – рентгенологический метод исследования свищевых ходов (или фистул), осуществляемое с использованием контрастного вещества. Данное исследование позволяет следующее:
- определить направление свищевого канала;
- оценить протяженность свищевого канала;
- определить конфигурацию свищевого хода;
- выявить наличие гноя в свищевом канале;
- оценить взаимоотношение с полыми органами;
- выявить источник свища, например, секвестр или абсцесс;
- изучить локализацию внутреннего отверстия свища.
Парапроктит дифференцируется со следующими заболеваниями:
- нагноение эпителиального копчикового хода;
- абсцесс дугласова пространства – ограниченный гнойный очаг, расположенный в маточно-прямокишечном (прямокишечно-пузырном) углублении малого таза;
- параректальная дермоидная киста – доброкачественная опухоль, располагающаяся в параректальном пространстве, в своем составе содержит ткани, не являющиеся типичными для данной анатомической области.
Лечение
Основной метод лечение парапроктита – хирургическое вмешательство, которое производится при ослаблении основных симптомов заболевания, то есть после купирования острого периода. Во время хирургической операции осуществляется вскрытие абсцесса с последующим его дренированием, что необходимо для обеспечения оттока содержимого абсцесса. Свищевой канал, если таковой имеется, также подвергается удалению хирургическим способом. Пренебрегать сроками выполнения операции категорически запрещается, так как раннее проведение хирургического вмешательства является залогом полного выздоровления пациента. Важно понимать, что отсутствие хирургического лечения неизбежно приведет к обострению заболевания. Именно поэтому настоятельно рекомендуется незамедлительно обратиться к специалисту при появлении первых симптомов парапроктита.
Из медикаментозных средств назначаются антибиотики и нестероидные противовоспалительные средства (НПВС). Действие антибактериальных препаратов направлено на уничтожение патогенной микрофлоры, что необходимо в лечении парапроктита. Кроме того, их применение способствует предотвращению распространения инфекционного процесса. Нестероидные противовоспалительные средства не только уменьшают степень выраженности воспалительного процесса, но также оказывают анальгезирующее действие, что играет большую роль в купировании болевого синдрома, беспокоящего пациента при парапроктите.
Также во время ремиссии заболевания можно использовать физиотерапевтическое лечение. При парапроктите используются следующие:
- УВЧ-терапия – метод физиотерапевтического лечения, основанный на воздействии на организм человека высокочастотного электромагнитного поля. Обладает противовоспалительным эффектом, а также улучшает лимфо- и кровообращение в месте воздействия;
- микроволновая терапия – разновидность физиотерапевтического лечения, заключающаяся в применении с лечебной целью сверхвысокочастотных электромагнитных колебаний. Оказывает местное противовоспалительное действие;
- инфракрасное облучение – метод основан на использовании инфракрасного излучения или инфракрасных лучей. Обладает противовоспалительным действием, улучшает тканевую регенерацию, оказывает местную сопротивляемость тканей к воздействию инфекционного агента.
Как известно, любое заболевание легче предупредить, именно поэтому рекомендуется соблюдать следующие профилактические меры:
- Использовать рациональное и сбалансированное питание. Особое внимание следует уделять ежедневному употреблению достаточного количества продуктов, богатых клетчаткой. Также следует воздержаться от использования жирной, жареной и копченной пищи. Кроме того, необходимо отказаться от вредных привычек, в частности от курения и употребления спиртных напитков;
- Соблюдать правила личной гигиены области промежности и заднего прохода, в том числе не забывать о регулярном подмывании после каждой дефекации;
- Своевременно лечить запоры и анальные трещины прямой кишки.
Лекарства
При парапроктите используются антибактериальные средства широкого спектра действия, которые оказывают влияние как на грамположительную, так и на грамотрицательную микрофлору. К таким антибиотикам относятся следующие группы:
- цефалоспорины (цефтриаксон, цефепим, цефотаксим, цефоперазон). Механизм действия данных препаратов заключается в нарушении синтеза клеточной стенки микроорганизма, что приводит к предотвращению дальнейшего роста и развития бактерии. Цефалоспорины распределяются во многих тканях, органах и секретах (за исключением предстательной железы), что дает возможность использовать их при различных заболеваниях бактериальной природы. На фоне приема данных антибактериальных средств могут появиться следующие побочные эффекты: тошнота, рвота, боль в животе (преимущественно в эпигастральной области), головная боль, тремор, изредка судороги;
- пенициллины (ампициллин, амоксициллин). Обладают бактерицидным действием, которое достигается благодаря нарушению синтеза клеточной стенки микроорганизма. Пенициллины распределяются во многих внутренних органах, тканях и биологических жидкостях. В особенности большая концентрация препарата содержится в легких, почках, слизистой оболочке кишечника, плевральной и перитонеальной жидкостях, а также в органах репродуктивной системы. В некоторых случаях на фоне приема пенициллинов возникают такие побочные эффекты, как головная боль, тошнота, рвота, боль в животе, расстройство стула, тремор;
- фторхинолоны (левофлоксацин, моксифлоксацин). Данные антибиотики также обладают бактерицидным действием, который достигается за счет ингибирования двух жизненно важных ферментов микроорганизма, в результате чего нарушается синтез ДНК. Из побочных эффектов, возникающих на фоне приема фторхинолонов, выделяют следующие: боль в животе, преимущественно в эпигастральной области, изжога, тошнота, изредка однократная рвота, расстройство стула, нарушение аппетита, головная боль, головокружение, парестезии. Также важно отметить, что представители данной группы антибактериальных средств обладают ототоксичностью, именно поэтому необходимо точно следовать всем рекомендациям врача и ни в коем случае самостоятельно не корректировать дозу и кратность приема антибиотика;
- карбапенемы (имипинем, меропенем). Механизм действия данных антибактериальных средств заключается в ингибировании пенициллин-связывающих белков клеточной стенки микроорганизма, в результате чего происходит нарушение ее синтеза, благодаря чему достигается бактерицидное действие. Достаточно хорошо распределяются по всему организму, создавая терапевтические концентрации практически во всех внутренних органах, тканях и секретах. На фоне приема данной группы антибактериальных средств возможно развитие таких побочных эффектов, как тошнота, рвота, диарея, головокружение, сонливость, болезненность и инфильтрация в месте инъекции препарата. Важно отметить, что данные антибиотики используются парентерально, поскольку являются кислотоустойчивыми.
Нестероидные противовоспалительные средства (НПВС) ингибируют фермент ЦОГ (циклооксигеназу), в результате чего нарушается синтез простагландинов из арахидоновой кислоты. Благодаря такому механизму действия достигаются следующие эффекты: жаропонижающий, противовоспалительный, анальгезирующий. Поскольку при парапроктите беспокоит сильная боль, рационально использовать препараты данной группы с выраженным обезболивающим эффектов, например, анальгин, кеторолак. Для подавления воспалительного процесса назначается диклофенак или ибупрофен. К нестероидным противовоспалительным средствам следует с осторожностью отнестись людям, имеющим заболевания со стороны желудочно-кишечного тракта, поскольку длительное применение данных препаратов, в особенности в больших дозах, приводит к повреждению слизистой оболочки пищеварительного тракта, что грозит развитием обострения имеющегося заболевания.
Народные средства
При появлении болевых ощущений в малом тазу, преимущественно в области анального отверстия, следует незамедлительно обратить к хирургу, который установит диагноз и назначит соответствующее лечение. Как известно, при парапроктите показано хирургическое лечение, именно поэтому не стоит заниматься самолечением, так как данные действия не помогут в решении проблемы, а лишь усугубят ситуацию.
В послеоперационном периоде допускается использование сидячих ванночек, которые с легкостью можно приготовить в домашних условиях. Предлагаем следующие рецепты:
- Разведите 40 г морской соли в 5 литрах теплой воды. При отсутствии морской соли допускается использование поваренной соли;
- Возьмите 1 столовую ложку морской соли и 1 столовую ложку соды, добавьте к перечисленным компонентам 200 мл горячей воды. Смешайте полученный раствор с 5 литрами воды;
- Доведите до кипения 2 литра молока, добавьте 4 средние по размеру дольки чеснока и 2 луковицы, после чего прокипятите в течение 2 минут. Полученный раствор становится готовым к использованию после достижения комфортной температуры;
- Для приготовления ванночки на основе лекарственных трав понадобятся следующие компоненты: ромашка, кора дуба, шалфей, зверобой, череда. Перечисленные компоненты перемешайте в равных пропорциях. Затем возьмите 50 г полученного сбора и залейте их 0,5 л воды, после чего поставьте на медленный огонь на 15 минут. В течение последующих 40 минут отвару нужно дать настояться, после чего его следует тщательно процедить. Подученный отвар добавляется в ванночку.
Время пребывания в подобных ванночках варьирует в пределах от 10 до 20 минут. Используемая жидкость не должна быть горячей.
Также существуют различные способы изготовления в домашних условиях микроклизм, однако к их использованию стоит отнестись с особой осторожностью, поскольку в некоторых случаях неправильное осуществление микроклизмы может привести к образованию микротравм. Наиболее простой способ приготовления раствора для микроклизмы основывается на использовании ромашки и календулы. Для его приготовлениявозьмите 3 столовые ложки календулы и 3 столовые ложки ромашки. Перечисленные компоненты тщательно перемещайте и залейте 0,5 л кипятка, затем дайте настояться в течение 3х часов. По истечению данного времени можно использовать настой в теплом виде.
Помимо этого, существуют различные народные рецепты настоев, настоек, отваров и чаев, применяемых внутрь, благодаря чему оказывается общее влияние на организм человека. Предлагаем к Вашему вниманию наиболее популярные:
- Принимайте 3 раза в день по 40 мл свежевыжатого сока красной рябины. Рекомендуется употреблять сок за 30 минут – 1 час до еды;
- Возьмите листья подорожника, корень алтея и тысячелистник. Тщательно перемешайте в равных пропорциях перечисленные компоненты. Для приготовления настоя понадобятся 3 столовые ложки полученного сбора трав. Залейте их 0.5 л кипятка и дайте настояться в течение 12 часов. Рекомендуется принимать по 150 мл 3 – 4 раза в день.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Большинство людей и не знают о таком заболевании, как парапроктит, пока лично с ним не столкнутся. Это заболевание причиняет большой дискомфорт. Больному неудобно сидеть, проблематично ходить в туалет и стыдно об этом говорить. Поэтому и в больницу обращаются на самых поздних стадиях парапроктита.
Парапроктит - воспалительный процесс, поражающий жировую клетчатку прямой кишки. Развитие патологии происходит на фоне атаки патогенных агентов, попадающих в организм следующим путем:
- трещины в анальном отверстии;
- повреждения слизистой оболочки прямой кишки;
- попадание инфекции в организм через кровь;
- лимфатические узлы, капилляры, кровеносные сосуды, протоки.
Внимание! По статистике, парапроктит встречается у 0,5% населения. Патология чаще возникает у взрослых. У детей заболевание возникает редко.

Симптоматика заболевания
Парапроктит сопровождается характерной симптоматикой, поэтому его трудно спутать с другими заболеваниями. Среди основных признаков патологии выделяют следующие:
| Симптомы | Описание |
|---|---|
| Ощущение дискомфорта в области промежности | Парапроктит причиняет больному боль, она бывает острой, пульсирующей, подергивающей. При игнорировании симптомов и откладывании посещения врача боль становится интенсивнее |
| Проблемы, не связанные с очагом болезни: апатия, повышение температуры, слабость, головная боль, бессонница, усталость, недомогание, плохой аппетит | Главным признаком болезни являются имеющиеся нагноения, связанные с воспалительным процессом. Патогенные микроорганизмы, развивающиеся в процессе гноения, быстро всасываются в кровь и разносятся по всему организму, что приводит к ухудшению самочувствия |
| Боли при дефекации | Парапроктит - болезнь, очаг которой находится в прямой кишке. Из-за воспалительных процессов появляется боль при дефекации. Частые позывы к дефекации (часто ложные), вызывают боль, дискомфорт в анальном отверстии |
| Запор | Из-за воспалительных процессов организм насыщается вредными веществами, что приводит к интоксикации. Кишечник ослабевает. Функциональность органа нарушается, может возникнуть непроходимость кишечника. Чтобы предотвратить это, медикаментозно следует упрощать процесс дефекации (свечи, клизмы) |

Лечение
Доктор-проктолог занимается диагностированием и лечением парапроктита.
Как бы ни хотелось пациентам, страдающим парапроктитом, избежать операции, в большинстве случаев она является крайней необходимостью. Если не обратиться к врачу при появлении первых симптомов, возникнут гнойные образования, от которых практически невозможно избавиться применением лекарственных препаратов и методов народной медицины. Эти виды лечения пригодятся пациенту после проведения операции, чтобы устранить отеки. Во избежание рецидива следует тщательно следовать рекомендованной диете и соблюдать правила личной гигиены.
Как показывает практика, лечение парапроктита без операции возможно. Важно точно соблюдать предписания специалиста. Среди основных методов терапии выделяют следующие:
- медикаментозная;
- лечение народными средствами;
- диетотерапия.
Видео — Парапроктит: лечение заболевания
Медикаментозное лечение
Парапроктит на ранних стадиях поддается медикаментозному лечению, и оперативное вмешательство не понадобится. При лечении парапроктита используются такие лекарственные средства:
- антибиотики: Амоксициллин, Бетаспорин, Олеандомицин ;
- НПВС: Ибупрофен, Кеторолак, Кетанов ;
- ректальные свечи: суппозитории с прополисом, метилурацилом, Ультрапрокт, Анузол ;
- мази (мазь Вишневского ).
Медикаменты, применяемые при лечении парапроктита, направлены на устранение остроты течения болезни, снижение ярко выраженных симптомов, облегчение состояния больного. Курс лечения, дозировка и частота применения назначаются индивидуально, в зависимости от возраста больного, формы и запущенности патологии.

Лечение народными средствами
При парапроктите лечение народными средствами эффективно, но применяется лишь в начальной стадии заболевания или при постоперационной реабилитации.
Примочки и компрессы
В лечебной жидкости вымачивается чистая ткань, марля, бинт или вата и прикладывается к больному месту. Так же прикладывается и кашица, приготовленная для лечения недуга - толстым слоем на ткань и прочие перечисленные материалы и прижимается к проблемной зоне. Процесс приготовления лекарственного средства происходит следующим образом:
- Зверобой - 3 ст. ложки всыпать в 1 стакан горячей воды, кашицу из травы прикладывать к анальному отверстию, прижав тканью, бинтом или ватой. Держать не дольше 15 минут. Процедуру повторяют дважды в сутки на протяжении 10 дней.
- Картофель натереть, процедура выполняется так же, как и предыдущая. Процедура проводится 1 раз в день. Курс лечения - 7-14 дней.
- Коренья петрушки, бадана смешать в равных пропорциях. 20 г полученной смеси варить 10 минут в 1 стакане воды. Настоять 1,5 часа, смоченную в растворе ткань приложить к ректальному отверстию. Держать 10-15 минут. Процедуру рекомендуется проводить 1 раз вдень перед сном. Курс лечения - 7-10 дней.

Свечи
Самодельные свечи вставляются в анальное отверстие не слишком глубоко. После проведения процедуры они должны легко извлекаться. Для их изготовления используется:
- Картофель . Из корнеплода вырезать продолговатую фигуру, по форме напоминающую ректальную свечку. Она должна находиться в анальном отверстии всю ночь. Повторять 2 раза в неделю. Курс лечения- 30 дней.
- Травы . Соединить шалфей, ромашку, тысячелистник, корень алтея, пижму, календулу 1:1. Отделить 2 ст. ложки полученной смеси, соединить с 2 стаканами воды. Довести до кипения, убрать огонь до минимума, варить 10 минут. Вымочить самодельный или гигиенический тампон в приготовленной жидкости, вставить в прямую кишку на ночь. Процедуру проводят 2-3 раза в неделю. Курс лечения назначается индивидуально.
- Масло облепихи . Этим веществом тщательно пропитать тампон (гигиенический либо самодельный), ввести в прямую кишку на ночь. Частота проведения 2-3 раза в неделю. Курс лечения - 20-30 дней.
- Барсучий жир . Используется аналогично маслу облепихи.

Лекарственные отвары и настои
Отвары следует пить непосредственно в те сутки, когда они были приготовлены. Они готовятся из следующих продуктов:
- Смешать софору японскую, чистотел, листья березы, зверобой и базилик в равных пропорциях. Отделить 300 граммов полученной смеси, залить ее 1 литром воды. Варить 10 минут на маленьком огне после закипания. Принимать перорально по 1/2 стакана средства 2-3 раза в день. Курс лечения - 10-14 дней.
- Травы подорожник, тысячелистник и алтей смешать 1:1. Отделить 3 ст. ложки лекарственной смеси и засыпать их в 600 мл кипятка. Настаивать в течение суток. Процедить полученный настой и принимать по половине стакана 3-4 раза в сутки до еды. Курс терапии - 10 дней.
- Взять 3 г каменного масла и соединить с 3 л чистой кипяченой теплой воды, размешать и убрать в темное место. Настаивать 3 дня. Принимать по 1 ч. ложке трижды в день до еды. Курс лечения - 10 дней.
Видео — Лечение парапроктита
Лечебные ванночки
Лечебные ванночки: в емкость подходящего размера необходимо опустить таз и присесть в него. Анальное отверстие должно быть полностью погружено в умеренно горячую жидкость. Ванночки изготавливаются из следующих компонентов:
- Сода с морской солью: в стакан горячей воды засыпать по 1 ст. ложке каждого ингредиента, вылить эту смесь в 5 л горячей воды, принимать ванночку не дольше 10 минут. Проводить 1 раз в день перед отходом ко сну. Курс лечения - 10 дней.
- Мумие: 2 таблетки растворить в 1 л чистой и умеренно горячей воды. Рассчитать необходимое количество воды для ванночки и в верном соотношении смешать мумие с водой. Процедура длится 15 минут.
- Каменное масло: 1 ч. ложку средства добавить в 4 л теплой воды, находиться в ванночке 20 минут. Частота проведения - 2-3 раза в неделю. Курс лечения назначается индивидуально.
- Марганец: щепотка порошка (руками нельзя прикасаться к порошку в чистом виде, можно получить сильный химический ожог, лучше набрать порошок на кончик ножа, ложкой или иным чистым предметом), смешать с 10-15 литрами воды. Цвет раствора должен получиться полупрозрачным розовым. Сидеть в ванночке до остывания воды. Проводится 1 раз в неделю. Курс лечения - 1 месяц.

Микроклизмы
Микроклизмы должны ставиться лишь в теплом виде. Чтобы не испытывать сильного дискомфорта при ее применении, температура жидкости должна быть 35-37 градусов. Перед процедурой нужно опорожнить кишечник. Сделать это нужно естественным путем. После полного опорожнения кишечника можно делать микроклизму.
При правильной подготовке процедура окажет нужный эффект. Каждый приготовленный отвар нужно процедить через бинт или марлю, сложенную в несколько раз, чтобы жидкость получилась чистой, без осадка. Для приготовления лечебных настоев используются следующие ингредиенты:
- В равных пропорциях смешать ромашкуи календулу. Отделить 6 ст. ложек смеси и смешать их с 0,5 л кипятка. Настаивать под крышкой до тех пор, покажидкость не станет теплой. Процедить.
- Дубовой коры 1,5 ст. ложки на 1 л воды, закипятить и отключить, настоять до нужной температуры под закрытой крышкой.
- Картофельный сок выжать, должно получиться около 10 мл, немного подогреть и использовать.
- Календулу готовить так же, как и отвар с ромашкой, только взять необходимо 5 ст. ложек травы.

При постановке клизмы ее наконечник смазывают вазелином, чтобы не раздражать анальное отверстие. Аккуратно ввести кончик клизмы в задний проход и медленно впрыснуть содержимое. Частота и курс лечения назначается индивидуально.
Правильное питание при парапроктите
При лечении парапроктита врач назначит оптимальную для больного диету. Основными продуктами, которые нужно употреблять в пищу пациентам, страдающим парапроктитом, должны быть:
- кисломолочные продукты;
- свежие овощи;
- свежие фрукты;
- каши всех сортов;
- нежирные бульоны и супы;
- нежирное мясо (куриная грудка, индейка, свинина без сала, крольчатина);
- нежирная рыба.
Запрещено при парапроктите жарить пищу, можно запекать, варить, тушить и готовить на пару.

Совсем нежелательно есть такие продукты:
- жареная пища;
- копченые продукты;
- спиртные напитки;
- продукты, содержащие консерванты, красители, ароматизаторы и усилители вкуса;
- газированные напитки;
- снеки (чипсы или сухарики);
- соусы (кетчуп или майонез);
- кофе;
- крепкий чай;
- фаст-фуд.
Пища должна быть такой, чтобы от нее не возникали запоры, и стул был мягкий.
В каких случаях необходима операция
Из-за деликатного места, на котором образуется очаг болезни, большая часть пациентов не обращаются в больницу при возникновении первых симптомов. Стеснительность людей приводит к тому, что она переходит в хроническую. Оперативное вмешательство требуется безотлагательно в случаях, когда парапроктит не лечился и очень запущен.

Если при обращении в больницу очаг болезни сильно воспален, но операция не требуется в экстренном порядке, тогда назначаются микроклизмы с лекарственными препаратами, ванночки и компрессы, которые убирают отек и воспаление. Далее доктор наблюдает ход течения болезни и в случае необходимости все же назначает операцию.
Внимание! Не стоит начинать самостоятельно лечить болезнь. При возникновении симптомов патологии следует обратиться к доктору, получить консультацию и пройти осмотр.
Даже если лечение планируется производить с применением народных средств и нетрадиционных методов, посетить врача необходимо, чтобы исключить риск развития осложнений. Каждое действие, связанное с лечением парапроктита, должно сопровождаться одобрением врача. Если же от какой-либо процедуры самочувствие ухудшилось, от нее необходимо сразу же отказаться.






