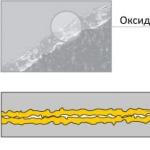
शरीर के ऊपरी आधे भाग का गंभीर सायनोसिस। त्वचा का सायनोसिस निम्नलिखित मुख्य कारणों से हो सकता है:
(ग्रीक क्यानोस से - गहरा नीला) त्वचा और श्लेष्मा झिल्ली का नीला रंग है। उंगलियों, होठों, चेहरे का सबसे अधिक देखा जाने वाला सायनोसिस, और गंभीर मामलों में - त्वचा और श्लेष्मा झिल्ली का सामान्य सायनोसिस। त्वचा का नीलापन किसके कारण होता है? खून का रंग बदलना, अर्थात् इसमें कम हीमोग्लोबिन की उच्च सामग्री।
हीमोग्लोबिन ऑक्सीजन के साथ मिलकर धमनियों के माध्यम से अंगों में प्रवेश करता है। ऑक्सीजन से संतृप्त रक्त का रंग चमकीला लाल होता है। कोशिकाओं में, ऑक्सीजन को कार्बन डाइऑक्साइड से बदल दिया जाता है, फिर रक्त को नसों के माध्यम से हृदय और फेफड़ों में भेजा जाता है। "प्रयुक्त" रक्त का रंग नीला रहता है जब तक कि हीमोग्लोबिन में मौजूद कार्बन डाइऑक्साइड फिर से फेफड़ों में ऑक्सीजन द्वारा प्रतिस्थापित न हो जाए।
सायनोसिस के कारण और रोग जिनमें त्वचा नीली हो जाती है
सायनोसिस तब होता है जब धमनी रक्त में कार्बन डाइऑक्साइड की अधिक मात्रा हो जाती है। यह तब होता है जब फेफड़ों में गैस विनिमय बाधित हो जाता है (कार्बन डाइऑक्साइड के साथ रक्त में मौजूद ऑक्सीजन का प्रतिस्थापन बंद हो जाता है) या जब धमनी और शिरापरक रक्त मिश्रित हो जाता है।
बहुत बार, सायनोसिस एक खतरनाक लक्षण है दिल के रोगउदाहरण के लिए, जन्मजात हृदय रोग। यह लक्षण केवल "नीले" हृदय दोषों की विशेषता है। इसके अलावा, सायनोसिस हृदय विफलता में भी प्रकट होता है।
इसके अलावा, त्वचा और श्लेष्मा झिल्ली का रंग नीला पड़ने के कारण होता है सांस की विफलता. फेफड़ों की पुरानी बीमारियों में सायनोसिस देखा जाता है, जिसके कारण फेफड़े के ऊतकों के संघनन के कारण गैसों का प्रसार (गैस विनिमय) ख़राब हो जाता है।
सायनोसिस का हल्का रूप प्रकट होता है संचार संबंधी विकारों के मामले में, जो रक्त प्रवाह में मंदी और रक्त में कार्बन डाइऑक्साइड के साथ संयुक्त हीमोग्लोबिन की मात्रा में वृद्धि पर आधारित है।
जब रक्त में लाल रक्त कोशिकाओं का स्तर बढ़ जाता है, जिससे रक्त गाढ़ा हो जाता है और त्वचा नीली हो जाती है। सायनोसिस का यह रूप खतरनाक है क्योंकि यह विभिन्न जटिलताओं का कारण बन सकता है।
उस बिंदु पर बिगड़ा हुआ रक्त वाहिका कार्य जहां धमनियां केशिकाएं बन जाती हैं, धमनियां सिकुड़ जाती हैं और नसें फैल जाती हैं, जो रक्त प्रवाह में बाधा डालता हैदिल को. विशेषकर अक्सर इसी कारण से हथेलियाँ और तलवे नीले पड़ जाते हैं (एक्रोसायनोसिस)।
सायनोसिस कुछ बाहरी कारकों की उपस्थिति में भी प्रकट हो सकता है, उदाहरण के लिए, ठंड के मौसम में. पिंडलियों पर स्पष्ट रूप से परिभाषित या अस्पष्ट नीले धब्बे दिखाई देते हैं। यह अक्सर हार्मोनल असंतुलन और अतिरिक्त वजन के साथ होता है।
सायनोसिस प्रकट हो सकता है और नवजात शिशुओं में. यह आमतौर पर नवजात शिशु के श्वसन तंत्र के अपर्याप्त विकास के कारण होता है।
दीर्घकालिक ऊंचाई पर रहनासायनोसिस के विकास का कारण भी बन सकता है। यह शरीर की एक सामान्य सुरक्षात्मक प्रतिक्रिया है। सच तो यह है कि जब शरीर में ऑक्सीजन की कमी होती है तो लाल रक्त कोशिकाओं का स्तर बढ़ जाता है। इस स्थिति को पॉलीग्लोबुलिया कहा जाता है। इससे स्वास्थ्य को कोई ख़तरा नहीं होता और विशेष उपचार की आवश्यकता नहीं होती।
सायनोसिस निम्नलिखित बीमारियों का लक्षण हो सकता है:
यदि मुझे सायनोसिस है तो मुझे किन डॉक्टरों से संपर्क करना चाहिए?
"सायनोसिस" विषय पर प्रश्न और उत्तर
मेरी बेटी 10 साल की है, हालाँकि वह बहुत कम बीमार पड़ती है, लेकिन रुकावट के रूप में जटिलताएँ होती हैं। गंभीर हमलों के दौरान, नाक के नीचे नीला मलिनकिरण दिखाई दिया, लेकिन पूरे नासोलैबियल फोल्ड के साथ नहीं, बल्कि नाक के पंखों से लेकर मुंह के कोनों तक नासोलैबियल फोल्ड के साथ। अब बच्ची स्वस्थ है, लेकिन वॉटर पार्क देखने के बाद उसे फिर से यह नीला रंग नजर आया, बेशक वह बहुत सक्रिय रूप से तैरती थी और स्लाइडों पर ऊपर-नीचे जाती थी, लेकिन उसे सांस लेने में कोई तकलीफ नहीं हुई, उसने हवा की कमी के बारे में कोई शिकायत नहीं की। , उसने कहा कि उसे बहुत अच्छा लग रहा है और वह फिर से स्लाइड पर दौड़ने के लिए तैयार है। मैंने उसे अंदर नहीं जाने दिया, क्योंकि के. इस तथ्य ने मुझे बहुत डरा दिया, और मैंने निरीक्षण करना शुरू किया, 15-20 मिनट के बाद नीला रंग गायब होने लगा, फिर एक स्वस्थ त्वचा का रंग वापस आ गया। लेकिन मैं फिर भी आपसे इस स्थिति पर टिप्पणी करने के लिए कहता हूं। आपकी जानकारी के लिए, जब हमें रुकावट हुई, तो हमें एक वर्ष तक हृदय रोग विशेषज्ञ द्वारा देखा गया, जिसके बाद उन्होंने हमें रजिस्टर से हटा दिया, अस्थमा की भी पुष्टि नहीं हुई और रजिस्टर से भी हटा दिया गया। फिर यह नीला रंग किस बारे में बात करता है?
सबसे अधिक संभावना है, आपके डॉक्टर आपके बच्चे को सक्रिय शारीरिक गतिविधि करने की अनुमति नहीं देते हैं? यह ठीक इस तथ्य के कारण है कि रक्त में कार्बन डाइऑक्साइड जमा हो जाता है और अनुचित श्वास के कारण ऑक्सीजन की कमी हो जाती है, जिसके परिणामस्वरूप त्वचा नीली हो सकती है। सायनोसिस हृदय संबंधी या फुफ्फुसीय हो सकता है। मैं आपकी लड़की को वॉटर पार्क में लंबी यात्रा की अनुमति देने की अनुशंसा नहीं करूंगा। और किसी हृदय रोग विशेषज्ञ और पल्मोनोलॉजिस्ट से अवश्य मिलें।
मुख्य लक्षण:
- नासोलैबियल त्रिकोण का नीला मलिनकिरण
- नीले तलवे
- नीले कान
- अंगुलियों के अंगुलियों का नीला पड़ना
- त्वचा का नीलापन
- हाथ-पैरों का नीलापन
- नाखूनों का नीलापन
- श्लेष्मा झिल्ली का नीलापन
त्वचा और श्लेष्म झिल्ली का सायनोसिस शरीर के कुछ क्षेत्रों और श्लेष्म झिल्ली में एक अप्राकृतिक नीले रंग की उपस्थिति है, जो एक बच्चे और एक वयस्क दोनों में हो सकता है। चिकित्सा अनुसंधान के अनुसार, यह रोग संबंधी स्थिति इस तथ्य के कारण होती है कि रक्त में असामान्य हीमोग्लोबिन की मात्रा बढ़ जाती है, जिससे इसका रंग नीला जैसा हो जाता है। इस मामले में, रक्त में अपर्याप्त ऑक्सीजन संतृप्ति होती है, जिसके परिणामस्वरूप शरीर के कुछ क्षेत्रों में आवश्यक मात्रा में रक्त की आपूर्ति नहीं हो पाती है, जिससे त्वचा और श्लेष्मा झिल्ली में सायनोसिस हो जाता है।
कुछ मामलों में, यह रोग संबंधी स्थिति बेहद गंभीर होती है, क्योंकि इसके साथ दम घुटता है। और अगर ऐसी स्थिति में किसी मरीज को समय पर चिकित्सा देखभाल प्रदान नहीं की जाती है, तो मृत्यु का खतरा अधिक होता है।
विविधताएं और कारण
सबसे आम घटना एक्रोसायनोसिस है, जो शरीर के दूरस्थ हिस्सों, यानी अंगों और चेहरे पर त्वचा के रंग में बदलाव की विशेषता है। एक्रोसायनोसिस मुख्य रूप से हृदय रोगविज्ञान वाले रोगियों में विकसित होता है और यह किसी बच्चे या वयस्क में विकास का प्रमाण हो सकता है। वयस्कों में, एक्रोसायनोसिस कुछ अन्य विकृति के विकास का भी संकेत है। लेकिन यह विकृति उन शिशुओं में भी होती है जिनमें हृदय प्रणाली के विकास में विसंगतियाँ नहीं होती हैं।
इस प्रकार की विकृति के साथ, सायनोसिस हाथ और पैर, कान, नाक की नोक और होंठों पर स्थानीयकृत होता है। जीवन के पहले दिनों में एक बच्चे के लिए, एक्रोसायनोसिस एक सामान्य घटना है, क्योंकि उसके फेफड़े अभी तक पूरी तरह से काम करना शुरू नहीं कर पाए हैं, जो रक्त में ऑक्सीजन की अपर्याप्त आपूर्ति से प्रकट होता है। एक्रोसायनोसिस तब अधिक स्पष्ट होता है जब बच्चा रोता है, दूध पिलाने के दौरान अत्यधिक प्रयास करता है, या बेचैन होता है।
यह समझना महत्वपूर्ण है कि इस रोग संबंधी स्थिति की विभिन्न किस्में हैं। तो, चिकित्सा पद्धति में वे केंद्रीय और स्थानीय सायनोसिस के बारे में बात करते हैं। केंद्रीय सायनोसिस उन मामलों में विकसित होता है जहां धमनी रक्त पर्याप्त रूप से ऑक्सीजन से संतृप्त नहीं होता है, जो एरिथ्रोसाइटोसिस और अन्य जैसी गंभीर बीमारियों में होता है। यह स्थिति किसी व्यक्ति के लिए तत्काल चिकित्सा देखभाल की आवश्यकता का संकेत दे सकती है। इस प्रकार को डिफ्यूज़ सायनोसिस भी कहा जाता है और इसकी गंभीरता सबसे अधिक होती है।

स्थानीय सायनोसिस के साथ, रक्त परिसंचरण में स्थानीय व्यवधान के कारण स्थानीय क्षेत्र में बिगड़ा हुआ रक्त परिसंचरण देखा जाता है। पैथोलॉजी का यह रूप रक्त वाहिकाओं के बढ़ते संचय के स्थानों में देखा जाता है - मुंह के आसपास, आंखों के आसपास।
स्थानीय रूप को परिधीय सायनोसिस भी कहा जाता है। रोग के इस रूप के कारण निम्नलिखित रोग संबंधी स्थितियाँ हो सकते हैं:
- एक ट्यूमर द्वारा उनके संपीड़न के कारण केशिकाओं में रक्त प्रवाह धीमा हो जाना;
- शरीर का जहर;
- हृदय और संवहनी रोग;
- और, पर्याप्त ऑक्सीजन को रक्त में प्रवेश करने से रोकना;
- बिगड़ा हुआ श्वसन कार्य के साथ दर्दनाक चोट के परिणामस्वरूप छाती की विकृति।
नासोलैबियल त्रिकोण के सायनोसिस का अक्सर शिशुओं में निदान किया जाता है, जो फेफड़ों, हृदय और तंत्रिकाशूल की विकृतियों का संकेत देता है।
सामान्य तौर पर, चिकित्सा पद्धति में परिधीय सायनोसिस केंद्रीय सायनोसिस की तुलना में अधिक बार होता है, क्योंकि इसके कई और कारण होते हैं।
लक्षण
यदि किसी मरीज में एक्रोसायनोसिस जैसी विकृति है, जो मुख्य रूप से शिशुओं में पाई जाती है, तो इसके लक्षणों में नाखूनों का नीला रंग, बच्चे की उंगलियों और तलवों के फालेंज, कान और श्लेष्म झिल्ली सहित नासोलैबियल त्रिकोण शामिल होंगे। श्लेष्म झिल्ली, नाखून और त्वचा का नीलापन हल्का या गंभीर हो सकता है - और यह जितना अधिक स्पष्ट होता है, बच्चे की स्थिति उतनी ही गंभीर होती है, जो तीव्र श्वसन विफलता का संकेत देती है।
बहुत बार, नासोलैबियल त्रिकोण का सायनोसिस, साथ ही परिधीय सायनोसिस, ऐसी रोग स्थितियों वाले लोगों में होता है:
- आक्षेप;
- मात्रा से अधिक दवाई;
- विषाक्त भोजन।
रोग संबंधी स्थिति के लक्षण, जो त्वचा, नाखूनों और श्लेष्म झिल्ली के नीलेपन से प्रकट होते हैं, विकार के प्रकार के आधार पर भिन्न होते हैं जो एक्रोसायनोसिस का कारण बने। इस प्रकार, फेफड़ों या ब्रांकाई के रोगों में, होंठ, नासोलैबियल त्रिकोण और श्लेष्मा झिल्ली का सायनोसिस इस क्षेत्र के गहरे बैंगनी रंग से प्रकट होता है, जो ऑक्सीजन की कमी का संकेत देता है।
हृदय रोग में, एक्रोसायनोसिस भी होता है, लेकिन नैदानिक तस्वीर अन्य लक्षणों से पूरित होती है, जैसे:
- उंगलियों के फालेंजों का ड्रमस्टिक की तरह मोटा होना;
- गीली किरणें;
- रक्तपित्त;
- श्वास कष्ट।
चरम सीमाओं का सायनोसिस पैथोलॉजी के परिधीय रूप में होता है, और वयस्कों और बच्चों दोनों में इसका अक्सर निदान किया जाता है। साथ ही, नवजात शिशुओं में सायनोसिस, जैसा कि ऊपर बताया गया है, प्रकृति में पैथोलॉजिकल और शारीरिक दोनों हो सकता है, इसलिए शिशुओं के लिए चिकित्सा देखभाल की आवश्यकता तभी होती है जब सायनोसिस गंभीर हो और लंबे समय तक दूर न हो।
निदान
एक्रोसायनोसिस और इस रोग संबंधी स्थिति की अन्य किस्में अपने आप में कोई बीमारी नहीं हैं। यह किसी बच्चे या वयस्क के शरीर में किसी गंभीर विकृति का लक्षण मात्र है, इसलिए जब ऐसा कोई लक्षण प्रकट होता है, तो निदान महत्वपूर्ण है। सबसे पहले, यदि किसी बच्चे या वयस्क को चेहरे का सायनोसिस है, तो उनके श्वसन तंत्र की जाँच की जाती है, जिससे रक्त में ऑक्सीजन की कमी के कारणों की पहचान की जाती है। यदि किसी बच्चे में एक्रोसायनोसिस का निदान किया जाता है, यानी, अंगों, श्लेष्म झिल्ली और नाखूनों का नीला मलिनकिरण, हृदय प्रणाली के कामकाज में विकारों का निदान सबसे पहले किया जाता है।
संदिग्ध एक्रोसायनोसिस वाले रोगियों के लिए निर्धारित मुख्य परीक्षण हैं:
- सामान्य रक्त परीक्षण;
- रक्त गैस विश्लेषण;
- रक्त प्रवाह वेग विश्लेषण;
- पल्स ओक्सिमेट्री।

फिर, शिकायतों और लक्षणों के साथ-साथ परीक्षण डेटा को ध्यान में रखते हुए, इलेक्ट्रोकार्डियोग्राफी, छाती सीटी, या छाती एक्स-रे जैसी अनुसंधान विधियां निर्धारित की जा सकती हैं।
उपचार की विशेषताएं
एक्रोसायनोसिस, जैसा कि ऊपर बताया गया है, आंतरिक अंगों की एक रोग संबंधी स्थिति का एक लक्षण है। इसलिए, इस मामले में उपचार का उद्देश्य उस अंतर्निहित बीमारी को खत्म करना होगा जो चेहरे, अंगों, श्लेष्मा झिल्ली या नाखूनों के नीलेपन का कारण बनी।
इस रोग संबंधी स्थिति का इलाज करने के लिए उपयोग की जाने वाली विधियों में से एक ऑक्सीजन थेरेपी है, जिसमें रोगी को साँस लेने के लिए ऑक्सीजन दिया जाता है, जिससे रक्त में इसकी सांद्रता बढ़ जाती है। हृदय या श्वसन विफलता के इलाज के लिए ऑक्सीजन थेरेपी के साथ उपचार का उपयोग अन्य उपायों के साथ किया जाता है जो एक्रोसायनोसिस का कारण बनता है।
दवा उपचार का भी उपयोग किया जाता है - दवाएं निर्धारित की जाती हैं जो रक्त प्रवाह में सुधार करती हैं और केशिकाओं की संतृप्ति को बढ़ाती हैं। ऐसी दवाओं में शामिल हैं:
- एंटीहाइपोक्सेंट्स;
- ब्रोन्कोडायलेटर्स;
- श्वसन एनालेप्टिक्स;
- कार्डियक ग्लाइकोसाइड्स और कुछ अन्य दवाएं जो डॉक्टर द्वारा बताई गई हों।
दुर्भाग्य से, ज्यादातर मामलों में, यदि हृदय संबंधी विकृति के परिणामस्वरूप एक बच्चे या वयस्क में एक्रोसायनोसिस विकसित हो तो उपचार अप्रभावी होगा। ऐसी स्थितियों में, केवल सर्जिकल उपचार ही प्रभावी होता है, विशेष रूप से अक्सर हृदय संबंधी असामान्यताओं के साथ पैदा हुए शिशुओं में इसका उपयोग किया जाता है।
क्या लेख में दी गई सभी बातें चिकित्सकीय दृष्टिकोण से सही हैं?
यदि आपके पास सिद्ध चिकित्सा ज्ञान है तो ही उत्तर दें
सायनोसिस रक्त में कम हीमोग्लोबिन की उच्च सामग्री के कारण त्वचा और श्लेष्म झिल्ली का नीला मलिनकिरण है। नीलापन तब विकसित होता है जब:
- दिल की धड़कन रुकना;
- श्वासावरोध;
- हवा में O₂ की कमी.
त्वचा की छाया नीले से बैंगनी तक भिन्न हो सकती है। छोटी केशिकाओं को खराब रक्त आपूर्ति के साथ, नासोलैबियल त्रिकोण, चेहरे, उंगलियों, पैरों, मौखिक गुहा के श्लेष्म झिल्ली, कान और पेरिऑर्बिटल क्षेत्र का सायनोसिस देखा जाता है।
पैथोलॉजी के कारण
झूठे और सच्चे सायनोसिस को प्रतिष्ठित किया जाता है। पहले मामले में, सायनोसिस तब होता है जब रंग रक्तप्रवाह में प्रवेश करते हैं या जब त्वचा में विदेशी पदार्थ (चांदी, सोना) जमा हो जाते हैं। यह रोग रक्त में हीमोग्लोबिन डेरिवेटिव की उपस्थिति में विकसित होता है:
- वर्डोग्लोबिन;
- सल्फ़हीमोग्लोबिन;
- मेथेमोग्लोबिन।
ये पदार्थ ऑक्सीजन से बंधने में सक्षम नहीं हैं और सेलुलर श्वसन की प्रक्रिया में भाग नहीं लेते हैं। कुछ दवाओं और रसायनों के सेवन से विकृति उत्पन्न हो सकती है।
सल्फ़हीमोग्लोबिन के स्तर में वृद्धि के कारण होने वाली त्वचा के सायनोसिस को ऑटोटॉक्सिक कहा जाता है, इस रूप में बाहरी लक्षण स्पष्ट रूप से व्यक्त नहीं होते हैं; इसके कारण पुरानी कब्ज, बार-बार दस्त होना, लीवर की बीमारी और दर्दनिवारक दवाएं लेना हैं।
विषाक्त सायनोसिस का निदान तब किया जाता है जब रसायन उच्च सांद्रता में रक्त में प्रवेश करते हैं। इस मामले में, सायनोसिस क्षणिक होता है और ठीक दवा लेने के समय होता है (बर्थोलेट का नमक, फेनासिटिन, एंटीफेब्रिन)।
त्वचा और श्लेष्मा झिल्ली का वास्तविक सायनोसिस शिरापरक रक्त में कम हीमोग्लोबिन (एचबीएच) के बढ़े हुए स्तर के साथ होता है। पॉलीसिथेमिया से पीड़ित रोगियों में लक्षण अधिक तीव्र दिखाई देते हैं। यदि आधे से अधिक हीमोग्लोबिन कम हो जाए तो एनीमिया के कारण नीलापन विकसित हो जाता है। रोग का कारण बच्चों में पुरानी बीमारियाँ हैं।
पेरीऑर्बिटल सायनोसिस आंखों के आसपास की त्वचा का नीला रंग हो जाना है। इस क्षेत्र में बड़ी संख्या में छोटी केशिकाएं होती हैं, जो शिरापरक रक्त के स्थिर होने पर अधिक मात्रा में ऑक्सीजन का उपयोग करती हैं, कम हीमोग्लोबिन से संतृप्त होती हैं और त्वचा को बैंगनी रंग देती हैं।
डिफ्यूज़ सायनोसिस की विशेषता पूरे शरीर में सायनोसिस की उपस्थिति है, त्वचा और श्लेष्मा झिल्ली का रंग बदल जाता है। यह स्थिति निमोनिया, फुफ्फुस, न्यूमोथोरैक्स, फुफ्फुसीय धमनियों का संकुचन, फुफ्फुसीय स्टेनोसिस और फुफ्फुसीय एडिमा के गंभीर रूपों में होती है।

जब रक्त परिसंचरण ख़राब होता है, तो शिरापरक ठहराव होता है और ऊतक एचबीएच जमा करते हैं। ऐसे मामलों में, हृदय से दूर के क्षेत्रों में सायनोसिस देखा जाता है:
- उंगलियों;
- नाखून;
- होंठ;
- कर्ण-शष्कुल्ली।
माइट्रल वाल्व दोष के साथ चेहरे का सायनोसिस विकसित होता है। फुफ्फुसीय धमनी स्टेनोसिस से पीड़ित रोगियों में पैरों का नीलापन, उंगलियों के फालेंज (क्लब) का लंबा होना निदान किया जाता है। मरीजों को अक्सर पैरों में सायनोसिस का अनुभव होता है, लेकिन त्वचा के रंग में बदलाव को भी सामान्यीकृत किया जा सकता है।
सायनोसिस के प्रकार
पैथोलॉजी को वर्गीकृत किया गया है:
- केंद्रीय सायनोसिस पतली त्वचा (चेहरे, होंठ) के क्षेत्र में ही प्रकट होता है। यह रोग श्वसन विफलता, ब्रांकाई और फेफड़ों के कामकाज में व्यवधान में देखा जाता है। त्वचा गर्म रहती है और उसका रंग बैंगनी से लेकर नीला-काला तक हो सकता है।
- परिधीय सायनोसिस धीमे रक्त परिसंचरण के कारण होता है। नीलापन उन स्थानों पर होता है जहां त्वचा ठंडी होती है - नासोलैबियल त्रिकोण, कान, हाथ, पैर, नाक की नोक। एक्रोसायनोसिस दवाओं, जहर, कार्बन मोनोऑक्साइड के साथ विषाक्तता का संकेत है, और इसका निदान वेंट्रिकुलर सेप्टल दोष के साथ किया जाता है।

सायनोसिस के लक्षण अलग-अलग समय में विकसित हो सकते हैं। यदि त्वचा कुछ मिनटों के भीतर नीली हो जाती है, तो यह श्वासावरोध, थ्रोम्बोएम्बोलिज्म या कार्डियक टैम्पोनैड का संकेत देता है। सबस्यूट कोर्स में, सायनोसिस पूरे दिन प्रकट होता है, एक समान कोर्स ब्रोन्कियल अस्थमा और शरीर के नशा के लिए विशिष्ट है; क्रोनिक हृदय रोगों में लंबे समय तक सायनोसिस के बढ़ते लक्षण देखे जाते हैं।
नीलापन तीव्रता की अलग-अलग डिग्री में प्रकट होता है, त्वचा का रंग नीले से नीले-काले में बदल सकता है, कभी-कभी शारीरिक परिश्रम के साथ लक्षण तेज हो जाते हैं, और होठों और अंगों का पेरियोरल सायनोसिस हो जाता है। ठंड के संपर्क में आने के दौरान, ऑक्सीजन एचबी की धीमी रिहाई के कारण त्वचा लाल रहती है। सदमे की स्थिति में, त्वचा भूरे-नीले, सीसे युक्त रंग की हो जाती है, यह छोटी केशिकाओं में रक्त के अपर्याप्त भरने के कारण होता है।
छोटे बच्चों में नासोलैबियल त्रिकोण का सायनोसिस जन्मजात हृदय दोष, ऊपरी श्वसन पथ के रोग, एडिसन रोग और हेमोक्रोमैटोसिस के कारण हो सकता है। जीवन के पहले महीनों के दौरान शिशुओं में "ग्रे सिंड्रोम" का निदान किया जाता है, इसका कारण लेवोमाइसेटिन का उपयोग है।
कुछ मामलों में, बच्चे में नासोलैबियल त्रिकोण का सायनोसिस तेज़ रोने के कारण होता है। यह शारीरिक कारणों या श्वसन प्रणाली और रक्त परिसंचरण के अपर्याप्त कामकाज के कारण हो सकता है।
क्रमानुसार रोग का निदान
पैथोलॉजी का कारण नैदानिक लक्षणों और रोगी की शिकायतों के आधार पर स्थापित किया जाता है। मरीजों को छाती का एक्स-रे दिया जाता है, गैसोमेट्री, नाड़ी और हृदय गति की जाँच की जाती है। अतिरिक्त निदान मानदंड सहवर्ती रोगों के संकेत हैं।

सायनोसिस के साथ, कम हीमोग्लोबिन की मात्रा 5 ग्राम% से अधिक हो जाती है। रक्त में लंबे समय तक ऑक्सीजन की कमी की पृष्ठभूमि के खिलाफ, लाल रक्त कोशिकाओं का स्तर बढ़ जाता है (माध्यमिक पॉलीसिथेमिया), जो सायनोसिस के लक्षणों को और तेज कर देता है। कुल हीमोग्लोबिन सामान्य (15 ग्राम%) होने पर सायनोसिस हो सकता है, यदि 1/3 से अधिक एचबीएच के रूप में प्रसारित होता है।
सायनोसिस का उपचार
निदान स्थापित करने और विकृति विज्ञान के कारण की पहचान करने के बाद, एक उपचार आहार का चयन किया जाता है। सायनोसिस के उपचार का उद्देश्य अंतर्निहित बीमारी को खत्म करना है। यदि त्वचा तेजी से नीली हो जाती है, तो रोगी को तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है, क्योंकि ऐसी स्थिति जीवन के लिए खतरा हो सकती है। एम्बुलेंस टीम गहन चिकित्सा करती है; रक्त को O₂ से संतृप्त करने के लिए ऑक्सीजन मास्क, तकिया या टेंट का उपयोग किया जाता है।
यदि दवा लेने के बाद सायनोसिस दिखाई देता है, तो आपको दवा बदलने की संभावना पर अपने डॉक्टर से चर्चा करनी चाहिए। मेथिलीन ब्लू के घोल का प्रशासन मेथेमोग्लोबिनेमिया में एचबी के परिवहन कार्य को बहाल करता है।
जन्मजात सायनोसिस का इलाज एस्कॉर्बिक एसिड से किया जाता है।
यदि ऐसा होता है, तो फेफड़ों के कृत्रिम वेंटिलेशन और रक्त को पतला करने वाली दवाओं के नुस्खे का संकेत दिया जाता है। न्यूमोथोरैक्स के लिए, फुफ्फुस गुहा का जल निकासी किया जाता है। जीवाणु श्वसन पथ संक्रमण को रोकने के लिए एंटीबायोटिक्स निर्धारित हैं।
सायनोसिस के क्रोनिक कोर्स में सशर्त रूप से प्रतिकूल रोग का निदान होता है, जो माध्यमिक, माइग्रेन, रक्त की चिपचिपाहट में वृद्धि से जटिल होता है, जिससे संवहनी थ्रोम्बोम्बोलिज़्म हो सकता है।
भलाई में सुधार करने और पुरानी बीमारियों को बढ़ने से रोकने के लिए, सायनोसिस से पीड़ित रोगियों को अंतर्निहित बीमारी के लिए समय पर उपचार से गुजरना होगा, स्वस्थ जीवन शैली अपनानी होगी, भौतिक चिकित्सा में संलग्न होना होगा, संतुलित आहार खाना होगा और बुरी आदतों को छोड़ना होगा।
सायनोसिस को श्लेष्म झिल्ली या त्वचा के नीले रंग के रूप में परिभाषित किया गया है, जो रक्त में कम हीमोग्लोबिन की उच्च सांद्रता के कारण होता है। रक्त में विभिन्न रंगों के प्रवेश या त्वचा में ऐसे गुणों वाले विभिन्न पदार्थों के जमाव के कारण होने वाले सायनोसिस को त्वचा का गलत सायनोसिस कहा जाता है।
सच्चा सायनोसिस सामान्य और स्थानीय हाइपोक्सिमिया का लक्षण माना जाता है। इसका पता तब चलता है जब केशिका रक्त में कम हीमोग्लोबिन की सांद्रता 50 ग्राम/लीटर (30 ग्राम/लीटर तक के मानक के साथ) से अधिक होती है। यह पॉलीसिथेमिया के रोगियों में स्पष्ट होता है, जबकि एनीमिया में, त्वचा का सायनोसिस तब प्रकट होता है जब आधे से अधिक हीमोग्लोबिन कम हो जाता है।
सायनोसिस के कारण
सायनोसिस स्वयं व्यावहारिक रूप से नहीं होता है। यह रोगी की तीव्र, अत्यावश्यक बीमारियों और स्थितियों के परिणामस्वरूप विकसित हो सकता है, या यह पुरानी, सूक्ष्म स्थितियों और बीमारियों के लक्षण के रूप में विकसित हो सकता है। रोग के तीव्र विकास के साथ, सामान्यीकृत सायनोसिस आमतौर पर देखा जाता है। पल्मोनरी एम्बोलिज्म की विशेषता शरीर के ऊपरी आधे हिस्से का सायनोसिस, टैचीपनिया और डिस्ट्रेस सिंड्रोम है। ऊपरी श्वसन पथ में रुकावट के साथ, रोगी को शरीर के ऊपरी आधे हिस्से में अचानक सियानोसिस, चेहरे और जीभ में सियानोसिस विकसित हो जाता है।
पल्मोनरी एडिमा की विशेषता चेहरे, नासोलैबियल त्रिकोण और शरीर के ऊपरी आधे हिस्से का सायनोसिस भी है, जो गुलाबी झागदार थूक और गंभीर संकट सिंड्रोम के स्राव के साथ होता है। त्वचा के सायनोसिस से पीड़ित एक रोगी, एक सूक्ष्म रोग से पीड़ित होता है जो 3-5 दिनों के भीतर विकसित होता है, सबसे अधिक संभावना निमोनिया (निमोनिया) या सेप्सिस (रक्त विषाक्तता) विकसित होने लगती है। इसके अलावा, सायनोसिस के साथ सामान्यीकृत चकत्ते विषाक्त सदमे का संकेत देते हैं।
सायनोसिस के साथ संयुक्त पुरानी बीमारी वाले मरीजों में सबसे अधिक संभावना हृदय या फुफ्फुसीय प्रणालियों में समस्याएं होती हैं। वातस्फीति के साथ ब्रोंकाइटिस के साथ, श्वसन संकट सिंड्रोम, सीटी बजाते हुए सांस लेना और सांस छोड़ने में कठिनाई के लक्षण, चेहरे की त्वचा का सियानोसिस के लक्षण दिखाई देते हैं। फेफड़ों के अंतरालीय फाइब्रोसिस के साथ, छिटपुट घरघराहट और छाती भ्रमण में कठिनाई देखी जाती है। फुफ्फुसीय धमनीविस्फार फिस्टुला के साथ, रोगियों को हो सकता है: सिस्टोलिक बड़बड़ाहट, श्लेष्मा झिल्ली और हाथों का सायनोसिस।
जन्मजात हृदय दोषों के साथ, सायनोसिस आमतौर पर श्लेष्म झिल्ली, नासोलैबियल त्रिकोण और उंगलियों और पैर के नाखूनों पर देखा जाता है। इसके अलावा, रोगी को श्वसन संबंधी शिथिलता, छाती का पैथोलॉजिकल आकार (बाएं आधे हिस्से का उभार), दिल में बड़बड़ाहट और बिल्ली के म्याऊं करने का लक्षण होता है। एक्स-रे में कार्डियोमेगाली, हृदय का एक परिवर्तित आकार दिखाई देता है। ईसीजी बदल दिया गया है और दाएं वेंट्रिकुलर हाइपरट्रॉफी को दर्शाता है।
तीव्र रूप से होने वाला सायनोसिस (कुछ ही सेकंड में विकसित होता है) को (घुटन), फुफ्फुसीय धमनियों के थ्रोम्बोम्बोलिज़्म, कार्डियक टैम्पोनैड के साथ देखा जा सकता है। कुछ घंटों के भीतर होने वाला सायनोसिस ब्रोन्कियल अस्थमा के गंभीर हमले के साथ हो सकता है जो रुकता नहीं है, लोबार निमोनिया के साथ, या मेथेमो-लोबिन बनाने वाले एजेंटों के साथ विषाक्तता के साथ हो सकता है। सायनोसिस के क्रमिक, कभी-कभी लंबे विकास के साथ, हम आत्मविश्वास से हृदय और फेफड़ों की समस्याओं के बारे में बात कर सकते हैं।
सायनोसिस की विशेषताओं का उपयोग करके, कई बीमारियों का निदान किया जा सकता है, जो कुछ मामलों में रोगी के जीवन को बचा सकता है। सायनोसिस को कार्बोक्सीहीमोग्लोबिनेमिया नामक स्थिति से भी भ्रमित किया जा सकता है, जो कार्बन मोनोऑक्साइड के साँस लेने के बाद होती है। लाल सायनोसिस जैसा दिखता है.
सायनोसिस के लक्षण और प्रकार
उनकी उत्पत्ति और उनकी अभिव्यक्तियों के अनुसार, उन्हें प्रतिष्ठित किया जाता है: केंद्रीय सायनोसिस, या, जैसा कि इसे फैलाना सायनोसिस और परिधीय सायनोसिस (एक्रोसायनोसिस) भी कहा जाता है। डिफ्यूज़ सायनोसिस आमतौर पर धमनी रक्त में कम हीमोग्लोबिन की बढ़ी हुई सांद्रता से जुड़ा होता है। यह ब्रोंकोपुलमोनरी पैथोलॉजी वाले रोगियों में श्वसन विफलता के मामले में देखा जाता है, फुफ्फुसीय धमनियों के थ्रोम्बोम्बोलिज्म के साथ, फुफ्फुसीय परिसंचरण के उच्च रक्तचाप के साथ; या जब हृदय सेप्टा के सहवर्ती जन्मजात और अधिग्रहित दोषों के साथ या महाधमनी और फुफ्फुसीय ट्रंक के बीच ओस्टिया में शिरापरक और धमनी रक्त का मिश्रण होता है।
केंद्रीय सायनोसिस की गंभीरता भिन्न हो सकती है। यह रोग जीभ और होठों के हल्के नीले रंग के साथ त्वचा के राख-ग्रे रंग से लेकर पूरे शरीर की त्वचा के नीले-बैंगनी, नीले-लाल या नीले-काले रंग तक प्रकट हो सकता है। केंद्रीय सायनोसिस शरीर के पतली त्वचा (होंठ, चेहरा, जीभ) वाले क्षेत्रों के साथ-साथ श्लेष्म झिल्ली पर सबसे स्पष्ट रूप से दिखाई देता है। केंद्रीय सायनोसिस के पहले लक्षण पेरिऑर्बिटल सायनोसिस और नासोलैबियल त्रिकोण का सायनोसिस हैं। परिधीय सायनोसिस शरीर के उन क्षेत्रों में नीले रंग की टिंट द्वारा प्रकट होता है, जो आमतौर पर हृदय से सबसे दूर होते हैं। यह रोग हाथ, पैर, कान, नाक के सिरे और होठों पर स्पष्ट रूप से प्रकट होता है।
फैले हुए सायनोसिस की गंभीरता जीभ और होंठों के हल्के नीले रंग से लेकर राख की त्वचा के रंग के साथ गहरे नीले-बैंगनी रंग तक, कभी-कभी शरीर की पूरी त्वचा के भूरे रंग तक भिन्न होती है। यह श्लेष्मा झिल्ली और शरीर के उन हिस्सों पर अधिक ध्यान देने योग्य होता है जहां पतली त्वचा होती है (होठों, जीभ पर, नाखूनों के नीचे और चेहरे पर)। अंतर्निहित बीमारी के कारण के आधार पर, सायनोसिस विभिन्न लक्षणों के साथ हो सकता है: गंभीर खांसी, सांस रोकना, तेज़ नाड़ी और दिल की धड़कन, कमजोरी, शरीर के तापमान में वृद्धि, नीले नाखून।
नासोलैबियल त्रिकोण का सायनोसिस
नासोलैबियल त्रिकोण के सायनोसिस को पेरिऑर्बिटल सायनोसिस भी कहा जाता है, यानी आंखों के आसपास सायनोसिस। इसे केंद्रीय सायनोसिस का पहला संकेत माना जाता है, जो फुफ्फुसीय प्रणाली के रोगों की विशेषता है, जिसमें धमनी रक्त ऑक्सीजन संतृप्ति में कमी देखी जा सकती है।
एक बच्चे में नासोलैबियल त्रिकोण का सायनोसिस जन्मजात हृदय रोग का निर्धारण करता है। यदि ऐसा कोई संकेत पहली बार दिखाई देता है और बच्चे के जीवन के पहले महीनों में नहीं, तो आपको तुरंत हृदय रोग विशेषज्ञ या बाल रोग विशेषज्ञ से संपर्क करने या एम्बुलेंस को कॉल करने की आवश्यकता है। यह हृदय या फेफड़ों की बीमारी का संकेत हो सकता है।
हृदय रोग के निदान की पुष्टि ईसीजी और हृदय की प्रतिध्वनि सुनने से की जाती है। नासोलैबियल त्रिकोण का सायनोसिस अक्सर सेरेब्रल इस्किमिया का संकेत होता है। इस स्थिति के लिए न्यूरोलॉजिस्ट से जांच और सिफारिशों की आवश्यकता होती है। अंतिम निदान केवल अल्ट्रासाउंड का उपयोग करके ही किया जा सकता है। वही संकेत कार्डियोपल्मोनरी सिस्टम की बीमारियों का संकेत दे सकते हैं। इस मामले में, आपको मस्तिष्क सीटी, एमआरआई, ईईजी, आरईजी करने की आवश्यकता है। हृदय रोग को बाहर करने या पुष्टि करने के लिए: हृदय रोग विशेषज्ञ से परामर्श, ईसीजी, हृदय का अल्ट्रासाउंड, एक्स-रे।
चूंकि नासोलैबियल त्रिकोण का सायनोसिस ऑक्सीजन की कमी (हाइपोक्सिया) को इंगित करता है, आप किसी बच्चे या वयस्क में एनीमिया की उपस्थिति के बारे में सोच सकते हैं। इस मामले में, नैदानिक रक्त परीक्षण करना आवश्यक है। मधुमेह से पीड़ित महिलाओं में ठोड़ी, गाल की हड्डियों, भौंहों और बाहरी जननांग की त्वचा पर लाल सायनोसिस देखा जा सकता है।
एक बच्चे में सायनोसिस
जन्म के समय और जीवन के पहले दिनों में एक बच्चे में सायनोसिस श्वसन, हृदय, चयापचय, मस्तिष्क और हेमटोलॉजिकल मूल का हो सकता है। परिधि के साथ स्थानीयकरण वासोमोटर सायनोसिस की विशेषता है, जो आमतौर पर बच्चे के जीवन के पहले हफ्तों में देखा जा सकता है, पहले महीनों में बहुत कम बार देखा जा सकता है। हाथों और पैरों पर सायनोसिस मौजूद होता है, और श्लेष्मा झिल्ली और होंठ गुलाबी रहते हैं। फैले हुए सायनोसिस के साथ, होंठ, श्लेष्मा झिल्ली और त्वचा का रंग नीला हो जाता है।
एक बच्चे में, फैला हुआ सायनोसिस, जो जन्म के तुरंत बाद या तुरंत बाद प्रकट होता है, अक्सर जन्मजात हृदय दोष के कारण होता है। इसकी तीव्रता वेनोआर्टेरियल शंट के आकार, फेफड़ों के माध्यम से बहने वाले रक्त की मात्रा और धमनी रक्त में हीमोग्लोबिन सामग्री पर निर्भर हो सकती है। श्वसन फैलाना सायनोसिस फुफ्फुसीय एटेलेक्टासिस, एस्पिरेशन एस्फिक्सिया, हाइलिन झिल्ली रोग, निमोनिया और अन्य ब्रोंकोपुलमोनरी रोगों के साथ देखा जा सकता है।
- श्वसन विफलता की पहली डिग्री में, पेरियोरल क्षेत्र में सायनोसिस देखा जाता है। यह अस्थिर है, तंत्रिका तनाव के साथ तीव्र होता है और 50% ऑक्सीजन लेने पर गायब हो जाता है।
- दूसरी डिग्री में, सायनोसिस पेरियोरल भी होता है, लेकिन चेहरे और हाथों की त्वचा पर भी हो सकता है। यह स्थायी है, जब आप 50% ऑक्सीजन लेते हैं तो गायब नहीं होता है, लेकिन यह ऑक्सीजन टेंट में अनुपस्थित होता है।
- श्वसन विफलता की तीसरी डिग्री में, सामान्यीकृत सायनोसिस देखा जाता है, जो 100% ऑक्सीजन के अंतःश्वसन के साथ दूर नहीं होता है।
इंट्राक्रानियल हेमोरेज और सेरेब्रल एडिमा वाले बच्चों में सायनोसिस को सेरेब्रल सायनोसिस कहा जाता है। नवजात शिशुओं में टेटनी के साथ मेटाबॉलिक सायनोसिस हो सकता है, जब रक्त प्लाज्मा में कैल्शियम का स्तर 2 mmol/l से कम होता है और हाइपरफोस्फेटेमिया होता है।
त्वचा का सायनोसिस
त्वचा का सायनोसिस किसी भी क्षेत्र में हो सकता है। चरम सीमाओं का सायनोसिस शिरापरक ठहराव या धमनी थ्रोम्बोम्बोलिज्म के कारण हो सकता है। परिधीय एक्रोसायनोसिस एक विशिष्ट सौम्य स्थिति हो सकती है जिसमें निचले छोरों की तुलना में ऊपरी छोरों में सायनोसिस अधिक स्पष्ट होता है। और यह केशिका बिस्तर के विभिन्न घनत्वों से जुड़ा है।
त्वचा का सायनोसिस, पैरों की तुलना में बाहों पर अधिक स्पष्ट, अत्यधिक समन्वय की उपस्थिति के साथ बड़ी धमनियों के स्थानान्तरण का संकेत दे सकता है। इस मामले में, परिणामी फुफ्फुसीय उच्च रक्तचाप पेटेंट डक्टस आर्टेरियोसस के माध्यम से रिलीज की डिग्री को कम कर देता है, यही कारण है कि ऑक्सीजन युक्त रक्त चरम सीमा तक प्रवाहित होता है। ड्रमस्टिक और सायनोसिस के रूप में उंगलियां, जो बाएं हाथ की तुलना में पैरों पर अधिक स्पष्ट होती हैं, जबकि दाहिने हाथ की त्वचा का रंग अपेक्षाकृत सामान्य होता है, खुले डक्टस आर्टेरियोसस के माध्यम से धमनी रक्त के रिवर्स प्रवाह के साथ फुफ्फुसीय उच्च रक्तचाप के निदान की पुष्टि करता है। , जिसके कारण गैर-ऑक्सीजनयुक्त धमनी रक्त निचले छोरों में प्रवेश करता है।
- जब फुफ्फुसीय धमनी क्षतिग्रस्त हो जाती है, तो काला सायनोसिस विकसित होता है;
- हृदय की मांसपेशियों के रोगों के साथ, सायनोसिस श्वसन संबंधी शिथिलता की तुलना में अधिक गहरा होता है;
- मुख्य शिराओं के घनास्त्रता के साथ, उनकी सूजन के साथ चरम सीमाओं का सायनोसिस होता है;
- चरम सीमाओं के मार्बलयुक्त या धब्बेदार सायनोसिस के साथ, हम मुख्य वाहिकाओं के घनास्त्रता या एम्बोलिज्म, या मारबर्ग के लक्षण के बारे में बात कर सकते हैं;
- अग्रबाहु और हाथों के क्षेत्र में एक्रोसायनोसिस युवा महिलाओं में कैसिरर के एंजियोन्यूरोसिस का संकेत दे सकता है;
- माइक्रोथ्रोम्बोसिस के कारण नाक, कान, उंगलियों के क्षेत्र में गहरे बैंगनी रंग के धब्बे विकसित होते हैं;
- चेहरे का लाल सायनोसिस पॉलीसिथेमिया के साथ होता है, आंतरिक अंगों के ट्यूमर के साथ;
- चेहरे का चमकदार लाल सायनोसिस अधिवृक्क ग्रंथियों और पिट्यूटरी ग्रंथि के ट्यूमर के साथ होता है;
- तलवों और हाथों की त्वचा पर केसरिया रंग का सायनोसिस पेट की गुहा में रक्तस्राव के साथ देखा जाता है;
- तीव्र अग्नाशयशोथ में बैंगनी रंग के साथ चेहरे और धड़ का सायनोसिस देखा जा सकता है;
- चेहरे का सायनोसिस और चेहरे और गर्दन में सटीक रक्तस्राव एक दर्दनाक प्रकृति के श्वासावरोध का संकेत देता है;
- निचले छोरों पर धब्बेदार सायनोसिस पुरानी शिरापरक अपर्याप्तता को इंगित करता है;
- उच्च आर्द्रता में लंबे समय तक ठंडा रहने या हाइपोथर्मिया के दौरान पैरों का सायनोसिस हो सकता है;
- रेनॉड सिंड्रोम के पहले चरण में पैरों और हाथों का सायनोसिस हो सकता है।
निदान
सायनोसिस और इस रोग संबंधी स्थिति की अन्य किस्में अपने आप में कोई बीमारी नहीं हैं। यह किसी बच्चे या वयस्क के शरीर में किसी गंभीर विकृति का लक्षण मात्र है, इसलिए जब ऐसा कोई लक्षण प्रकट होता है, तो निदान महत्वपूर्ण है। सबसे पहले, यदि किसी बच्चे या वयस्क को चेहरे का सायनोसिस है, तो उनके श्वसन तंत्र की जाँच की जाती है, जिससे रक्त में ऑक्सीजन की कमी के कारणों की पहचान की जाती है। यदि किसी बच्चे में एक्रोसायनोसिस का निदान किया जाता है, यानी, अंगों, श्लेष्म झिल्ली और नाखूनों का नीला मलिनकिरण, हृदय प्रणाली के कामकाज में विकारों का निदान सबसे पहले किया जाता है।
संदिग्ध सायनोसिस वाले रोगियों के लिए निर्धारित मुख्य परीक्षण हैं:
- सामान्य रक्त परीक्षण;
- रक्त गैस विश्लेषण;
- रक्त प्रवाह वेग विश्लेषण;
- पल्स ओक्सिमेट्री।
फिर, शिकायतों और लक्षणों के साथ-साथ परीक्षण डेटा को ध्यान में रखते हुए, इलेक्ट्रोकार्डियोग्राफी, छाती सीटी, या छाती एक्स-रे जैसी अनुसंधान विधियां निर्धारित की जा सकती हैं।
सायनोसिस का उपचार
सायनोसिस का उपचार अंतर्निहित बीमारी के आधार पर निर्धारित होता है। अक्सर, मुख्य रूप से आपातकालीन मामलों में, अकेले सायनोसिस की उपस्थिति ऑक्सीजन थेरेपी के लिए एक संकेत होती है, जिससे अंतर्निहित बीमारी के उपचार में तेजी आती है। इन मामलों में, सायनोसिस में कमी या उन्मूलन को उपचार के प्रभाव का एक संकेतक माना जा सकता है। तीव्र सायनोसिस के मामले में, तुरंत एम्बुलेंस टीम को कॉल करना आवश्यक है। एक्रोसायनोसिस एक सौम्य स्थिति प्रतीत होती है, और यदि कोई विशेषज्ञ ऐसा निदान करता है, तो चिकित्सीय उपायों की कोई आवश्यकता नहीं है।
आधे मामलों में मेथेमोग्लोबिनेमिया जन्मजात हो सकता है, और आधे मामलों में यह दवाओं के कारण हो सकता है। यह अक्सर एनिलिन डेरिवेटिव, नाइट्राइट और सल्फोनामाइड्स के कारण होता है। दवा-प्रेरित मेथेमोग्लोबिनेमिया दवा बंद करने के तुरंत बाद ठीक हो जाता है। प्रति दिन 150-200 मिलीग्राम की खुराक पर मेथिलीन ब्लू का मौखिक प्रशासन दो प्रकार के मेथेमोग्लोबिनेमिया में धमनी रक्त के ऑक्सीजन परिवहन कार्य को बहाल करता है, जबकि 150 से 550 मिलीग्राम की खुराक में एस्कॉर्बिक एसिड केवल जन्मजात मेथेमोग्लोबिनेमिया में प्रभाव डाल सकता है।
श्वसन पथ की तीव्र रुकावट की स्थिति में, जो भोजन के अंतर्ग्रहण और अटक जाने के परिणामस्वरूप विकसित हुई है, क्रिकोथायरोटॉमी उपचार के लिए पसंद की विधि हो सकती है। जब ऊपरी वायुमार्ग में रुकावट एपिग्लॉटिस की सूजन या सूजन के कारण होती है, तो ट्रेकियोटॉमी की आवश्यकता होती है।
फुफ्फुसीय थ्रोम्बोम्बोलिज़्म का इलाज करते समय, स्ट्रेप्टोकिनेस और हेपरिन के साथ चिकित्सा की आवश्यकता होती है। एक नियम के रूप में, फुफ्फुसीय अन्त: शल्यता, जो सायनोसिस के साथ होती है, के लिए तत्काल कृत्रिम वेंटिलेशन और ऑक्सीजन थेरेपी की आवश्यकता होती है।
निमोनिया और सेप्सिस के लिए, जो सायनोसिस का कारण बनता है, निम्नलिखित का संकेत दिया जा सकता है: कृत्रिम वेंटिलेशन, ऑक्सीजन और ब्रॉड-स्पेक्ट्रम एंटीबायोटिक्स। न्यूमोथोरैक्स के लिए, जो सायनोसिस की ओर ले जाता है, फुफ्फुस गुहा की जल निकासी और कृत्रिम वेंटिलेशन किया जा सकता है।
फुफ्फुसीय एडिमा का उपचार काफी हद तक रोग के कारण पर निर्भर करता है। कार्डियोजेनिक पल्मोनरी एडिमा को आमतौर पर फुफ्फुसीय केशिका दबाव में अत्यधिक वृद्धि से परिभाषित किया जाता है और इसका इलाज मूत्रवर्धक और दवाओं से किया जाता है जो हृदय पर बाद के कार्यभार को कम करते हैं। गैर-कार्डियोजेनिक फुफ्फुसीय एडिमा अक्सर एल्वियोली में बिगड़ा केशिका पारगम्यता से जुड़ी होती है, हालांकि केशिका फुफ्फुसीय दबाव सामान्य रह सकता है। इस श्रेणी के रोगियों में चिकित्सा की मुख्य विधि कृत्रिम वेंटिलेशन है।
वातस्फीति और ब्रोंकाइटिस के उपचार में ब्रोन्कोडायलेटर्स का उपयोग, कृत्रिम वेंटिलेशन और सहवर्ती जीवाणु संक्रमण का उपचार शामिल है। एलर्जी वायुमार्ग क्षति वाले असाधारण रोगियों में, कॉर्टिकोस्टेरॉयड दवाएं निर्धारित की जाती हैं।
जन्मजात हृदय दोषों के लिए थेरेपी में एक सटीक निदान निर्धारित करना, फुफ्फुसीय संक्रमण को नियंत्रित करना, यदि मौजूद हो, संक्रामक एंडोकार्टिटिस को रोकना और पॉलीसिथेमिया का इलाज करना शामिल है। युवावस्था के दौरान पुरुष किशोरों में पॉलीसिथेमिया बहुत खतरनाक हो सकता है; 70% से अधिक हेमटोक्रिट मान आमतौर पर रोगियों द्वारा खराब सहन किए जाते हैं और लक्षणों को कम करने और थ्रोम्बोम्बोलिक जटिलताओं के जोखिम को कम करने के लिए एरिथ्रोफेरेसिस की आवश्यकता होती है। इसके अलावा, माइग्रेन जैसा सिरदर्द, घनास्त्रता, गठिया और उच्च रक्तचाप जैसी जटिलताएँ भी हो सकती हैं।
दवा से इलाज
ड्रग थेरेपी का उद्देश्य शरीर में ऑक्सीजन की आपूर्ति और ऊतकों तक इसकी डिलीवरी में सुधार करना है। इसके लिए, रोगियों को ऐसी दवाएं दी जाती हैं जो फुफ्फुसीय और हृदय गतिविधि को बढ़ाती हैं, वाहिकाओं के माध्यम से रक्त के प्रवाह को सामान्य करती हैं, रक्त के रियोलॉजिकल गुणों में सुधार करती हैं और एरिथ्रोपोएसिस को बढ़ाती हैं।
त्वचा का नीलापन कम करने के लिए, रोगियों को निम्नलिखित सलाह दी जाती है:
- ब्रोंकोडाईलेटर्स - साल्बुटामोल, क्लेनब्यूटेरोल, बेरोडुअल;
- एंटीहाइपोक्सेंट्स - एक्टोवैजिन, प्रीडक्टल, ट्राइमेटाज़िडाइन;
- रेस्पिरेटरी एनालेप्टिक्स - एटिमिज़ोल, सिटिटोन;
- कार्डियक ग्लाइकोसाइड्स - स्ट्रॉफ़ैन्थिन, कोर्ग्लिकॉन;
- एंटीकोआगुलंट्स - वारफारिन, फ्रैग्मिन;
- न्यूरोप्रोटेक्टर्स - पिरासेटम, फेज़म, सेरेब्रोलिसिन;
- विटामिन.
जोखिम वाले लोगों और पुरानी हृदय और फेफड़ों की बीमारियों वाले लोगों में हाइपोक्सिया को रोकने के लिए ऑक्सीजन कॉकटेल भी लिया जाता है। जीवन की गुणवत्ता में सुधार करने और बुढ़ापे की शुरुआत को रोकने के लिए, आपको बुनियादी नियमों और सिफारिशों का पालन करना चाहिए: पुरानी बीमारियों का समय पर इलाज करें, स्वस्थ जीवन शैली अपनाएं, ताजी हवा में खूब चलें, अपने स्वास्थ्य को बनाए रखें और खुद से प्यार करें।
रुकावट, रुकावट, सख्ती, चोट, ट्यूमर, ब्रोन्कोपल्मोनरी रक्तस्राव, एस्पिरेशन सिंड्रोम, विदेशी शरीर, बाहरी दबाव, ब्रोंकोस्पज़म के कारण वायुमार्ग का संकुचन;
श्वसन तंत्र की गड़बड़ी: छाती के फ्रेम को नुकसान के कारण यांत्रिक श्वसन विफलता, फेफड़े के ऊतकों की सूजन संबंधी बीमारियां, न्यूमोफाइब्रोसिस, ट्यूमर, सिस्ट, कार्यात्मक श्वास संबंधी विकार (आवृत्ति, गहराई, लय);
फुफ्फुस गुहा की मात्रा को कम करना (हाइड्रोथोरैक्स, न्यूमोथोरैक्स, प्योथोरैक्स, हेमोथोरैक्स, काइलोथोरैक्स); जलोदर, डायाफ्राम विश्राम, आंतों की पैरेसिस, रीढ़ की हड्डी में विकृति;
हृदय और रक्त वाहिकाओं के रोगों के लिए: नीला हृदय दोष, पेरिकार्डिटिस, बिगड़ा हुआ मायोकार्डियल सिकुड़न, थ्रोम्बोम्बोलिज़्म, स्केलेरोसिस, फुफ्फुसीय धमनी अंतःस्रावीशोथ (एरज़ सिंड्रोम)
सबसे अधिक बार, सायनोसिस श्वसन विफलता, हृदय विफलता, शिरापरक रक्त प्रवाह में बाधाओं की उपस्थिति, साथ ही मेथेमोग्लोबिनेमिया में देखा जाता है जो बेंजीन, एनिलिन, नाइट्राइट, कुछ सल्फोनामाइड्स और अन्य मेथेमोग्लोबिन के एमिडो- और नाइट्रो डेरिवेटिव के साथ विषाक्तता के दौरान होता है। एजेंट बनाने वाले, साथ ही खाद्य विषाक्तता, हैजा (तथाकथित एंटरोजेनिक सायनोसिस) के दौरान आंत से अंतर्जात नाइट्राइट के अवशोषण के कारण।
तीव्र रोगों में सायनोसिस.आमतौर पर सायनोसिस की पहचान मरीज को पहली नज़र में ही हो जाती है। सामान्य संबंधित लक्षण सीने में दर्द और सांस की तकलीफ हैं। इस श्रेणी के रोगियों में सायनोसिस के सबसे संभावित कारण फुफ्फुसीय अन्त: शल्यता, न्यूमोथोरैक्स, तीव्र फुफ्फुसीय एडिमा और ऊपरी श्वसन पथ में रुकावट हैं। फुफ्फुसीय रोधगलन के साथ हेमोप्टाइसिस भी हो सकता है। बेचैन, सियानोटिक रोगी में बोलने में असमर्थता ऊपरी वायुमार्ग में रुकावट का संकेत देती है। कुछ मरीज़ ऐसी गंभीर बीमारी से पीड़ित होते हैं जो मेथेमोग्लोबिन बनाने वाले पदार्थों से दूषित भोजन खाने के बाद होती है; गंभीर मेथेमोग्लोबिनेमिया और सायनोसिस सोडियम नाइट्राइट के साथ विषाक्तता के कारण होता है, जिसका उपयोग जंग रोधी एजेंट के रूप में किया जाता है।
के साथ एक मरीज क्रोनिक सायनोसिसरोग के अन्य लक्षण अनुपस्थित हो सकते हैं, और उसे सायनोसिस की उपस्थिति के बारे में पता नहीं चल सकता है। सायनोसिस की अवधि के बारे में जानकारी रोगी के रिश्तेदारों से प्राप्त की जानी चाहिए। यदि रोगी को बचपन से सायनोसिस है, तो जन्मजात हृदय रोग या जन्मजात मेथेमोग्लोबिनेमिया मान लिया जाना चाहिए। यदि इतिहास इंगित करता है कि रोगी अक्सर अपने घुटनों को पेट पर दबाकर मुड़ी हुई स्थिति लेता है (बचपन से देखा गया है); यह जन्मजात हृदय रोग की और पुष्टि के रूप में कार्य करता है। सायनोसिस के साथ ड्रमस्टिक के रूप में उंगलियां, हाथ और पैर की उंगलियां एक दीर्घकालिक प्रक्रिया का संकेत देती हैं।
यदि क्रोनिक सायनोसिस वाले रोगी में कोई लक्षण नहीं हैं या न्यूनतम हैं, तो मेथेमोग्लोबिनेमिया, सल्फेमोग्लोबिनेमिया, या एक्रोसायनोसिस का संदेह किया जाना चाहिए। इन विकारों की पारिवारिक प्रकृति या दवाओं का उपयोग, विशेष रूप से नाइट्राइट, सल्फोनामाइड्स, या एनिलिन डेरिवेटिव, मेथेमोग्लोबिनेमिया या सल्फेमोग्लोबिनेमिया के निदान का पक्ष लेते हैं। असामान्य हीमोग्लोबिन वाले मरीज़ कभी-कभी लगातार हल्की थकान, परिश्रम करने पर सांस लेने में तकलीफ और सिरदर्द की शिकायत करते हैं।
क्रोनिक सायनोसिस के रोगसूचक रूपों वाले मरीज़ आमतौर पर सीने में दर्द या सांस की तकलीफ की शिकायत करते हैं, जो ज्यादातर कार्डियोपल्मोनरी विकारों के कारण होता है। इस एटियोलॉजिकल श्रेणी में क्रोनिक ब्रोंकाइटिस, वातस्फीति, अंतरालीय फुफ्फुसीय फाइब्रोसिस, फुफ्फुसीय धमनीविस्फार फिस्टुला, जन्मजात हृदय दोष और रुग्ण मोटापे से जुड़े हाइपोवेंटिलेशन वाले रोगी शामिल हैं।
घटना और विकास के तंत्र (रोगजनन)
सायनोसिस की नैदानिक गंभीरता केशिका रक्त में 50 ग्राम/लीटर से अधिक ऑक्सीजन-असंतृप्त (कम) हीमोग्लोबिन की उपस्थिति से संबंधित है। असंतृप्त हीमोग्लोबिन की पूर्ण सामग्री इसकी एकाग्रता से अधिक महत्वपूर्ण प्रतीत होती है। सायनोसिस सबसे अधिक नाखून के तल, जीभ, होंठ, कान, नाक, गाल, हाथ और पैरों पर स्पष्ट होता है।
हीमोग्लोबिन एए वाले एक स्वस्थ व्यक्ति में, सायनोसिस उच्च ऊंचाई पर विकसित हो सकता है, जहां प्रेरित हवा में ऑक्सीजन का आंशिक दबाव कम हो जाता है। फेफड़ों के रोगों में, फेफड़ों के खराब हवादार क्षेत्रों से रक्त के गुजरने के परिणामस्वरूप सायनोसिस होता है; वेंटिलेशन और छिड़काव के बीच बेमेल के परिणामस्वरूप असंतृप्त हीमोग्लोबिन की मात्रा बढ़ जाती है। जन्मजात हृदय दोषों में, सायनोसिस का कारण आमतौर पर शिरापरक (गैर-ऑक्सीजनयुक्त) और धमनी (ऑक्सीजनयुक्त) रक्त (दाएं से बाएं शंट) का इंट्राकार्डियक मिश्रण होता है। परिधीय सायनोसिस परिधीय रक्त प्रवाह में कमी के परिणामस्वरूप हो सकता है; ऊतकों द्वारा ऑक्सीजन के बढ़ते निष्कर्षण के कारण केशिका बिस्तर में असंतृप्त हीमोग्लोबिन की मात्रा बढ़ जाती है।
सायनोसिस तब हो सकता है जब असामान्य प्रकार के हीमोग्लोबिन वाले रोगियों में धमनी पीओ2 सामान्य होता है, जैसे कि बेथ इज़राइल हीमोग्लोबिन और कैनसस हीमोग्लोबिन, जिनमें हीमोग्लोबिन एए की तुलना में ऑक्सीजन के लिए काफी कम आकर्षण होता है। मेथेमोग्लोबिन में, जो जन्मजात विकृतियों या कुछ दवाओं के परिणामस्वरूप बनता है, केंद्रीय लौह परमाणु द्विसंयोजक के बजाय फेरिक होता है; सायनोसिस के नैदानिक लक्षण पहले से ही प्रकट होते हैं जब 1 लीटर रक्त में 15 ग्राम मेथेमोग्लोबिन होता है। सायनोसिस का एक दुर्लभ रूप, जो परिसंचारी मेथेमोग्लोबिन और मेथेमाल्ब्यूमिन के बढ़े हुए स्तर के कारण होता है, गंभीर इंट्रावास्कुलर हेमोलिसिस वाले रोगियों में वर्णित किया गया है। सल्फ़हीमोग्लोबिन के निर्माण से ऑक्सीजन के लिए हीमोग्लोबिन की आत्मीयता में भी कमी आती है, और सायनोसिस के नैदानिक संकेत प्रकट होने के लिए, सल्फ़हीमोग्लोबिन का 5 ग्राम/लीटर रक्त स्तर पर्याप्त होता है।
नैदानिक चित्र (लक्षण और सिंड्रोम)
शारीरिक परीक्षण पर पाए गए सायनोसिस को स्थानीयकृत, परिधीय के रूप में वर्णित किया जा सकता है; विभेदित (स्थानीय, स्थानीय) और सामान्यीकृत।
स्थानीय सायनोसिस.स्थानीय सायनोसिस वाले रोगियों में, रक्त प्रवाह धीमा हो जाता है, जो आमतौर पर चरम सीमा में होता है, जिसके बाद ऊतक ऑक्सीजन निष्कर्षण में वृद्धि होती है। अंग का सायनोसिस धमनी थ्रोम्बोम्बोलिज़्म, शिरापरक ठहराव, या टूर्निकेट अनुप्रयोग के कारण हो सकता है। धमनी में अधिक गंभीर रुकावट से रक्त प्रवाह में उल्लेखनीय कमी आती है और अंग का रंग पीला पड़ जाता है।
शाखाश्यावता(परिधीय) एक सौम्य स्थिति है: सायनोसिस, निचले छोरों की तुलना में ऊपरी छोरों में अधिक स्पष्ट, केशिका बिस्तर घनत्व में अंतर या केशिका रक्त प्रवाह में स्थानीय परिवर्तनों से जुड़ा हो सकता है। जब किसी सियानोटिक अंग को गर्म पानी में रखा जाता है, तो रक्त प्रवाह में स्थानीय वृद्धि होती है और सायनोसिस गायब हो जाता है। परिधीय सायनोसिस की ओर ले जाने वाले तंत्र में वाहिकासंकीर्णन और बढ़े हुए ऊतक ऑक्सीजन निष्कर्षण भी शामिल हैं। परिधीय सायनोसिस सामान्य चरम सीमाओं में अत्यधिक ठंड के संपर्क में आने के कारण, रेनॉड की घटना या बीमारी वाले रोगियों में, सदमे के कारण ठंडे और गीले अंगों में, कंजेस्टिव हृदय विफलता और डोपामाइन या अन्य वैसोकॉन्स्ट्रिक्टर दवाओं के प्रशासन के दौरान हो सकता है। एक्रोसायनोसिस शरीर के उन क्षेत्रों में नीली त्वचा से प्रकट होता है जो आमतौर पर हृदय से सबसे दूर होते हैं और/या ठंड के संपर्क में होते हैं। यह केवल केशिकाओं के रक्त में कम हीमोग्लोबिन की सांद्रता में वृद्धि के कारण होता है, जहां दाएं वेंट्रिकुलर हृदय की विफलता या संवहनी स्वर की स्थानीय गड़बड़ी (शीतलन के दौरान, एक्रोट्रोफोन्यूरोसिस) के कारण रक्त प्रवाह तेजी से धीमा हो जाता है। एक्रोसायनोसिस पैरों, हाथों और कभी-कभी होठों, नाक की नोक और कानों पर अच्छी तरह से व्यक्त होता है।
सायनोसिस, पैरों की तुलना में भुजाओं पर अधिक स्पष्ट, महाधमनी के उच्च समन्वय या स्टेनोसिस की उपस्थिति के साथ बड़ी धमनियों के स्थानान्तरण को इंगित करता है; परिणामी फुफ्फुसीय उच्च रक्तचाप पेटेंट डक्टस आर्टेरियोसस के माध्यम से निर्वहन की डिग्री को कम कर देता है, जिसके परिणामस्वरूप अधिक ऑक्सीजन युक्त रक्त चरम सीमा तक प्रवाहित होता है। ड्रमस्टिक के आकार की उंगलियां और सायनोसिस, बाएं हाथ की तुलना में पैरों पर अधिक स्पष्ट, जबकि दाहिना हाथ रंग में अपेक्षाकृत सामान्य है, पेटेंट डक्टस आर्टेरियोसस के माध्यम से रक्त के बैकफ्लो के साथ फुफ्फुसीय उच्च रक्तचाप के निदान का समर्थन करता है, जिसके परिणामस्वरूप ऑक्सीजन रहित रक्त होता है निचले अंगों तक रक्त पहुँचाया गया।
सामान्यीकृत (केंद्रीय, फैलाना) सायनोसिस।सामान्यीकृत स्पर्शोन्मुख सायनोसिस, सामान्य शारीरिक परीक्षण, छाती रेडियोग्राफी और इलेक्ट्रोकार्डियोग्राफी वाला एक रोगी, और जिसके रक्त गैस विश्लेषण से सामान्य पीओ 2 और धमनी ऑक्सीजन संतृप्ति का पता चलता है, उसे एक्रोसायनोसिस होता प्रतीत होता है। धमनी रक्त में कम हीमोग्लोबिन की एकाग्रता में वृद्धि के साथ जुड़ा हुआ है, जो तब देखा जाता है जब फेफड़ों में रक्त ऑक्सीकरण का उल्लंघन होता है (ब्रोंकोपुलमोनरी पैथोलॉजी वाले मरीजों में श्वसन विफलता के साथ, फुफ्फुसीय स्टेनोसिस, फुफ्फुसीय एम्बोलिज्म, फुफ्फुसीय प्राथमिक उच्च रक्तचाप के साथ) परिसंचरण) या जन्मजात और अधिग्रहीत सेप्टल दोषों की उपस्थिति में धमनी और शिरापरक रक्त के मिश्रण के साथ, हृदय या फुफ्फुसीय ट्रंक और महाधमनी, या उनकी बड़ी शाखाओं के बीच सम्मिलन में। फैले हुए सायनोसिस की गंभीरता राख-ग्रे त्वचा टोन के साथ होठों और जीभ के हल्के सियानोटिक रंग से लेकर पूरे शरीर के गहरे नीले-लाल, नीले-बैंगनी या नीले-काले (कच्चा लोहा) रंग तक भिन्न होती है। यह श्लेष्म झिल्ली और शरीर के पतली त्वचा वाले क्षेत्रों (जीभ, होंठ, चेहरे, नाखूनों के नीचे) पर अधिक ध्यान देने योग्य है। खुरदुरी और गहरे रंग की त्वचा के साथ, उस पर फैला हुआ सायनोसिस कम ध्यान देने योग्य होता है, लेकिन जीभ के स्पष्ट सायनोसिस के साथ होता है।
स्थानीय सायनोसिसशिरापरक बहिर्वाह की गड़बड़ी के मामले में (उदाहरण के लिए, फ़्लेबोथ्रोम्बोसिस के साथ)।
सायनोसिस के साथ होने वाले तीव्र रोग। सामान्यीकृत सायनोसिस वाले रोगी में रोग के तीव्र विकास में, शारीरिक परीक्षण, छाती रेडियोग्राफी और इलेक्ट्रोकार्डियोग्राफी जैसी अनुसंधान विधियां नीचे सूचीबद्ध स्थितियों के बीच विभेदक निदान में मदद कर सकती हैं।
फुफ्फुसीय अंतःशल्यता. यह स्थिति श्वसन संकट सिंड्रोम और टैचीपनिया द्वारा सबसे अधिक विशेषता है। फुफ्फुसीय धमनी के मुख्य ट्रंक के थ्रोम्बोएम्बोलिज्म के साथ, पैथोग्नोमोनिक धड़ के ऊपरी आधे हिस्से का कच्चा लोहा सायनोसिस है। ईसीजी पर परिवर्तन. छाती का एक्स-रे सामान्य हो सकता है या खराब संवहनी पैटर्न और एटेलेक्टैसिस के क्षेत्र दिखा सकता है। रक्त गैस विश्लेषण से धमनी हाइपोक्सिमिया और हीमोग्लोबिन ऑक्सीजन संतृप्ति में कमी का पता चलता है, जिसकी गंभीरता सायनोसिस पैदा करने के लिए पर्याप्त है।
न्यूमोथोरैक्स।न्यूमोथोरैक्स के कारण सायनोसिस वाले रोगियों में, श्वसन संकट सिंड्रोम की स्पष्ट नैदानिक अभिव्यक्तियाँ देखी जाती हैं।
ऊपरी श्वसन पथ में रुकावट.अचानक शुरू होने वाले सायनोसिस वाले रोगी में जो बोलने में असमर्थ है, ऊपरी वायुमार्ग में रुकावट का संदेह होना चाहिए। प्रयोगशाला के निष्कर्षों से निदान में अधिक मदद मिलने की संभावना नहीं है।
फुफ्फुसीय शोथ।यह श्वसन संकट सिंड्रोम की विशेषता है, जो अक्सर झागदार गुलाबी थूक के उत्पादन के साथ होता है। कार्डियक अतालता, साथ ही धमनी हाइपोटेंशन की उपस्थिति, फुफ्फुसीय एडिमा की हृदय संबंधी प्रकृति की पुष्टि करती है। छाती के एक्स-रे से वायुकोशीय या अंतरालीय घुसपैठ का पता चलता है; धमनी रक्त में पीओ 2 और हीमोग्लोबिन ऑक्सीजन संतृप्ति कम हो जाती है।
सायनोसिस के साथ होने वाले सूक्ष्म रोग।
सायनोसिस से पीड़ित एक रोगी जो एक सूक्ष्म बीमारी से पीड़ित है जो कई दिनों में विकसित होती है, इसकी संभावना सबसे अधिक होती है न्यूमोनियाया पूति.बुखार, फेफड़ों में घरघराहट और छाती के एक्स-रे पर फुफ्फुसीय पैटर्न का मोटा होना निमोनिया के निदान की अतिरिक्त पुष्टि है। छाती के एक्स-रे से अक्सर फेफड़ों के ऊतकों में घुसपैठ का पता चलता है, और वायुमंडलीय हवा में सांस लेने पर धमनी रक्त की गैस संरचना का विश्लेषण कम पीओ 2 दिखाता है। बुखार और सायनोसिस के साथ संयुक्त सामान्यीकृत चकत्ते विषाक्त शॉक सिंड्रोम का संकेत देते हैं।
सायनोसिस के साथ होने वाले जीर्ण रोग।
सायनोसिस के साथ होने वाली पुरानी बीमारी के लक्षणों वाले मरीजों में आमतौर पर कार्डियोपल्मोनरी सिस्टम में किसी प्रकार की गड़बड़ी होती है। नीचे इन स्थितियों के सबसे संभावित कारण और संबंधित वस्तुनिष्ठ लक्षण दिए गए हैं।
वातस्फीति के साथ ब्रोंकाइटिस. इस श्रेणी के रोगियों में श्वसन संकट सिंड्रोम, घरघराहट और साँस छोड़ने में कठिनाई के लक्षण दिखाई देते हैं। एक्स-रे से फेफड़ों में सूजन का पता चलता है, कभी-कभी बुलै के गठन के साथ। ईसीजी साइनस टैचीकार्डिया या दाएं वेंट्रिकुलर हाइपरट्रॉफी के लक्षण दिखा सकता है; धमनी रक्त की गैस संरचना के विश्लेषण में - कार्बन डाइऑक्साइड या सामान्य pCO2 के संचय के साथ ऑक्सीजन के साथ हीमोग्लोबिन की कम संतृप्ति।
फेफड़ों की अंतरालीय फ़ाइब्रोसिस.शारीरिक परीक्षण से श्वसन संकट, फैली हुई घरघराहट और छाती की दीवार में सीमित भ्रमण का पता चलता है। इसके अलावा, रेडियोग्राफ़ से अंतरालीय फुफ्फुसीय पैटर्न में द्विपक्षीय वृद्धि का पता चलता है, जो धमनी रक्त में हीमोग्लोबिन ऑक्सीजन संतृप्ति और पीओ2 में कमी के साथ होता है।
फुफ्फुसीय धमनीशिरापरक नालव्रण।फुफ्फुसीय धमनीविस्फार वाले रोगियों में, शारीरिक परीक्षण से आमतौर पर सिस्टोलिक बड़बड़ाहट का पता चलता है; डायस्टोलिक या सिस्टोलो-डायस्टोलिक बड़बड़ाहट असामान्य हैं। छाती के एक्स-रे से फेफड़े के ऊतकों के संकुचन के एक या एकाधिक क्षेत्रों का पता चल सकता है। सहवर्ती जन्मजात रक्तस्रावी टेलैंगिएक्टेसिया वाले रोगियों में, परिधीय टेलैंगिएक्टेसिया पाए जाते हैं, विशेष रूप से श्लेष्म झिल्ली पर।
जन्मजात हृदय दोष. सायनोसिस से पीड़ित रोगी को कुछ श्वसन संबंधी विकार, छाती का पैथोलॉजिकल आकार (छाती के बाईं ओर का उभार), दिल में बड़बड़ाहट और बिल्ली के म्याऊं के लक्षण के साथ अंतिम निदान होने तक जन्मजात हृदय रोग से पीड़ित रोगी माना जाना चाहिए। बनाया। एक्स-रे में आमतौर पर कार्डियोमेगाली (कभी-कभी हृदय का आकार सामान्य हो सकता है), हृदय के आकार में परिवर्तन, या फुफ्फुसीय सर्कल में संचार संबंधी विकारों के लक्षण प्रकट होते हैं। ईसीजी आमतौर पर बदल दिया जाता है, और दाएं वेंट्रिकुलर हाइपरट्रॉफी के लक्षण आम हैं। धमनी रक्त की गैस संरचना के विश्लेषण से पीओ 2 और हीमोग्लोबिन ऑक्सीजन संतृप्ति में कमी का पता चलता है। नीले जन्मजात हृदय रोग से पीड़ित एक बच्चा जो पहले से ही चलना सीख चुका है, उसे टेट्रालॉजी ऑफ फैलोट होने की सबसे अधिक संभावना है।
चिकित्सकीय दृष्टि से महत्वपूर्ण मूल्यांकन सायनोसिस विकास की गंभीरता.तीव्र रूप से होने वाला सायनोसिस (सेकंड, मिनटों में) श्वासावरोध, कार्डियक टैम्पोनैड, फुफ्फुसीय अन्त: शल्यता के साथ देखा जाता है; सूक्ष्म रूप से (कई घंटों से एक दिन के भीतर) सायनोसिस ब्रोन्कियल अस्थमा, तीव्र लोबार निमोनिया, या मेथेमोग्लोबिन बनाने वाले एजेंटों के साथ विषाक्तता के गंभीर असाध्य हमले के साथ विकसित होता है। हृदय और फेफड़ों की पुरानी बीमारियों में, सायनोसिस धीरे-धीरे, धीरे-धीरे विकसित होता है।
निदान
सायनोसिस की विशेषताएं निदान का सुझाव दे सकती हैं:
जब फुफ्फुसीय धमनी क्षतिग्रस्त हो जाती है, तो काला सायनोसिस, डिस्पेनिया, ब्रोंकाइटिस, ब्रोन्किइक्टेसिस, हेपेटोसप्लेनोमेगाली और ड्रमस्टिक के आकार की उंगलियां देखी जाती हैं।
हृदय की मांसपेशियों के रोगों में सायनोसिस श्वसन पथ के रोगों की तुलना में अधिक गहरा होता है।
हाथ-पैरों का सायनोसिस मुख्य शिराओं के घनास्त्रता के कारण होता है। अंग की सूजन के साथ। परिसंचरण विघटन के साथ, एपिडर्मल डिटेचमेंट होता है और रक्तस्रावी एक्सयूडेट से भरे छाले दिखाई देते हैं।
चरम इस्किमिया (पीलापन, हाइपोथर्मिया, नाड़ी की अनुपस्थिति, संवेदनशीलता में कमी, गति की हानि) के लक्षणों के साथ चरम की त्वचा का संगमरमर का धब्बेदार सायनोसिस महान वाहिकाओं के घनास्त्रता और एम्बोलिज्म के साथ विकसित होता है - मारबर्ग का लक्षण।
हाथों और अग्र-भुजाओं के क्षेत्र में एक्रोसायनोसिस, स्वायत्त विकार (बिगड़ा हुआ ट्राफिज्म, ठंडा हाइपरस्थेसिया, पसीना, चक्कर आना, टैचीकार्डिया हमले) मुख्य रूप से कैसिरर के एंजियोन्यूरोसिस वाली युवा महिलाओं में देखे जाते हैं।
सिर, गर्दन, अंगों, छाती के काले, धब्बेदार, बैंगनी-लाल सियानोसिस की पैरॉक्सिस्मल उपस्थिति, गर्म चमक, पसीना, क्षिप्रहृदयता और घुटन की भावना के साथ, कार्सिनॉइड सिंड्रोम की विशेषता है। टेलैंगिएक्टेसिया हो सकता है। उपचार मुख्य घाव के स्थान और सीमा पर निर्भर करता है।
उंगलियों, नाक और कान के क्षेत्र में गहरे बैंगनी रंग के धब्बे (एक्रल सायनोसिस) संवहनी माइक्रोथ्रोम्बोसिस के साथ विकसित होते हैं। दबाने पर दाग नहीं मिटते। रोग त्वचा परिगलन के बिंदु तक बढ़ सकता है। कीचड़ सिंड्रोम, डीआईसी सिंड्रोम के साथ होता है। उपचार: एंटीप्लेटलेट एजेंट, हेमोडायल्यूटेंट।
आधे चेहरे का हाइपरमिया, हाइपरस्थेसिया, हाइपरहाइड्रोसिस (फ्रे सिंड्रोम) तब देखा जाता है जब ऑरिकुलोटेम्पोरल तंत्रिका क्षतिग्रस्त हो जाती है। भोजन के दौरान या शारीरिक गतिविधि के दौरान चबाने से लक्षण बढ़ जाते हैं। पेरिटोनिटिस के साथ देखा जा सकता है।
मधुमेह से पीड़ित महिलाओं में ठोड़ी, भौंहों की लकीरें, चीकबोन्स और बाहरी जननांग की त्वचा में तीव्र हाइपरमिया देखा जाता है।
चेहरे का लाल सायनोसिस, स्प्लेनोमेगाली, गैस्ट्रोइंटेस्टाइनल रक्तस्राव, पेटीचिया, एक्चिमोसेस, हेमटॉमस आंतरिक अंगों के ट्यूमर, पॉलीसिथेमिया के साथ हो सकता है। पॉलीसिथेमिक हाइपरिमिया को हेमट्यूरिया (फोर्सेल सिंड्रोम) के साथ जोड़ा जा सकता है। इन मामलों में, एक संपूर्ण मूत्र संबंधी जांच (ट्यूमर) की जाती है।
त्वचा के चमकीले लाल रंग के हमले, शारीरिक या भावनात्मक तनाव के बाद चेहरे, गर्दन, छाती में जलन, बहुरूपी त्वचा के घावों के साथ संयुक्त, आंतों के कार्सिनोइड्स, ब्रोन्कोजेनिक कैंसर के साथ टेलैंगिओमास देखे जाते हैं। तीव्र आंत्र रुकावट, आंत्र वेध, पेरिटोनिटिस द्वारा जटिल। लीवर घना है, गांठदार है, पेट में ट्यूमर उभरे हुए हैं। महिलाएं अधिक बार बीमार पड़ती हैं।
हाइपोथैलेमस क्षतिग्रस्त होने पर चेहरे, गर्दन पर लाल धब्बे, हाइपरहाइड्रोसिस, थायरॉयड ग्रंथि का हाइपरप्लासिया, टैचीकार्डिया, चयापचय संबंधी विकार होते हैं। पेज सिंड्रोम. थायरोटॉक्सिकोसिस समझ लिया गया। थायरॉयड ग्रंथि पर सर्जरी से राहत नहीं मिलती है।
चमकदार लाल सायनोसिस ("टमाटर" चेहरा) पिट्यूटरी ग्रंथि, अधिवृक्क ग्रंथियों - इटेनको-कुशिंग सिंड्रोम के ट्यूमर के साथ देखा जा सकता है।
तलवों और हाथों की त्वचा पर भगवा रंग का दाग पेट की गुहा में रक्तस्राव (गर्भपात ट्यूबल गर्भावस्था) के साथ दिखाई देता है। इस मामले में, नाभि क्षेत्र में त्वचा का काला-सियानोटिक रंग भी देखा जा सकता है (कलेन का संकेत)।
विनाशकारी अग्नाशयशोथ (मोंडोर सिंड्रोम) के साथ चेहरे और धड़ की त्वचा पर बैंगनी धब्बे हो सकते हैं। पेट का पैची सायनोसिस हैलस्टेड का लक्षण है। चेहरे का सायनोसिस तीव्र अग्नाशयशोथ (लेगरलोफ सिंड्रोम) का संकेत भी हो सकता है।
चेहरे, गर्दन, धड़ के ऊपरी आधे हिस्से और ऊपरी अंगों में सायनोसिस और पिनपॉइंट रक्तस्राव दर्दनाक श्वासावरोध के साथ होता है।
हाथ-पैरों की त्वचा का लाल होना - हाइपरिमिया, हाइपरथर्मिया, मांसपेशियों की टोन में कमी, चोट लगने के बाद नाखूनों और बालों का बढ़ना, पोस्ट-ट्रॉमेटिक न्यूरोवैगेटिव डिसऑर्डर (सुडेक सिंड्रोम) के पहले चरण में होता है। चरण II में, ठंडा सायनोसिस और त्वचा शोष विशेषता है, जैसा कि रेनॉड की बीमारी में होता है। जोड़ों में दर्द और अकड़न विकसित हो जाती है। एक्स-रे - ऑस्टियोपोरोसिस। उपचार में स्टेरॉयड दवाओं का उपयोग किया जाता है।
जब सबक्लेवियन नस संकुचित हो जाती है (फॉकनर-वेडेल कोस्टोक्लेविकुलर सिंड्रोम) तो ऊपरी अंग का सायनोसिस, दर्द, नाड़ी का कमजोर होना और पेरेस्टेसिया विकसित होता है। अंगों को उठाने, नीचे करने या दबाने पर यह तीव्र हो जाता है।
ऊपरी अंग का तीव्र सायनोसिस और एडिमा सबक्लेवियन नस (पगेट-स्क्रेटर सिंड्रोम) के सहज घनास्त्रता के साथ होता है। बीमारी की शुरुआत शारीरिक तनाव के बाद मांसपेशियों और टेंडन द्वारा सबक्लेवियन नस के संपीड़न के कारण होती है। परिवर्तन हाथ में शुरू होते हैं और तेजी से समीप तक फैलते हैं।
निचले छोरों का पैची सायनोसिस, पुरानी शिरापरक अपर्याप्तता में सूजन देखी जाती है।
चेहरे, अंगों का "लाल" सायनोसिस, स्प्लेनोमेगाली और गैस्ट्रोइंटेस्टाइनल रक्तस्राव आंतों की नसों के घनास्त्रता के साथ होता है।
हाथ, पैर, कभी-कभी कान, नाक का दर्दनाक सायनोसिस, अंगों को नीचे करते समय तेज या प्रकट होता है, साथ ही मासिक धर्म, गर्भावस्था के दौरान, और प्रीमेनोपॉज़ल अवधि में होता है। उपचार रोगसूचक है.
उच्च आर्द्रता की स्थिति (ट्रेंच फुट) में लंबे समय तक ठंडा रहने के दौरान पैरों में सायनोसिस और सूजन हो जाती है। साथ में अधिक पसीना आना, हाइपरकेराटोसिस, एक्सोरिएशन, अल्सरेशन।
हाइपोथर्मिया और उच्च आर्द्रता के प्रभाव में अंगों, छाती, कान, जोड़ों का सायनोसिस (विशेष रूप से बुजुर्गों में आसानी से) होता है। उपचार रोगसूचक है.
ठंड के प्रभाव में उत्पन्न होने वाले नीले-बैंगनी क्षेत्रों के साथ बारी-बारी से दूरस्थ छोरों का हल्का नीला सायनोसिस, क्रायोग्लोबुलिन के पैथोलॉजिकल गठन के साथ देखा जाता है। इंट्रावास्कुलर हेमोलिसिस और छोटी वाहिकाओं का घनास्त्रता होता है। दरारें और छाले आसानी से बन जाते हैं।
पैरों में धब्बेदार सायनोसिस और ठंड के प्रति बढ़ी हुई संवेदनशीलता एरिथ्रोमेललगिया (वायर-मिशेल रोग) के साथ दिखाई देती है। यह स्पस्मोडिक रूप से बहती है। सायनोसिस, टैचीकार्डिया, हाइपरथर्मिया, हाइपरहाइड्रोसिस के हमलों के दौरान, दर्द हो सकता है, छाले बन सकते हैं, उपकला का सूखना, बालों का झड़ना और नाखून भंगुर हो सकते हैं। हाथ-पैरों के दूरस्थ हिस्सों की त्वचा की लाली, विशेष रूप से निचले हिस्से, और पसीना बढ़ जाना, जो ठंड के प्रभाव में कम हो जाता है और गर्मियों में तेज हो जाता है, अक्सर देखा जाता है। पैरॉक्सिस्मल दर्द अक्सर अंगूठे में शुरू होता है, तेजी से बढ़ता है और लंबे समय तक बना रह सकता है। कान और नाक अक्सर प्रभावित होते हैं। अंग का तापमान नियंत्रण से 2-9° अधिक होता है। रक्तचाप बढ़ जाता है. ऑसिलोग्राम सामान्य है.
नासोलैबियल त्रिकोण और छोरों का सायनोसिस हाइपोक्सिया, संचार विफलता और बिगड़ा हुआ माइक्रोकिरकुलेशन इंगित करता है।
रेनॉड रोग (सिंड्रोम) के चरण 1 में हाथों और पैरों का सायनोसिस देखा जाता है।
तीव्र रूप से होने वाली एक्रोसायनोसिस, रक्तस्राव, कोमा के साथ, आक्षेप, मतली, उल्टी, दस्त, हाइपोटेंशन, टैचीकार्डिया, रक्त में अवशिष्ट नाइट्रोजन की मात्रा में वृद्धि, अधिवृक्क ग्रंथियों में रक्तस्राव या उनके विषाक्त-एलर्जी क्षति के साथ होती है - सेंट-हाउस -किर्क्स सिंड्रोम.
सायनोसिस को कार्बन मोनोऑक्साइड के अंतःश्वसन के परिणामस्वरूप कार्बोक्सीहीमोग्लोबिनेमिया के साथ भ्रमित किया जा सकता है; इसकी विशेषता चेरी-लाल हाइपरिमिया है, जबकि पॉलीसिथेमिया वाले रोगियों में फूल का रूप, या तथाकथित लाल सायनोसिस होता है।
अर्गिरिया के साथ त्वचा का हल्का नीला रंग सायनोसिस जैसा हो सकता है, लेकिन चांदी के जमाव के कारण होने वाले त्वचा रंजकता संबंधी विकार दबाव से गायब नहीं होते हैं।
एडिसन रोग या हेमोक्रोमैटोसिस के साथ त्वचा का रंग भूरा हो सकता है।
रक्त में ऑक्सीजन के आंशिक दबाव और हीमोग्लोबिन ऑक्सीजन संतृप्ति को निर्धारित करने के लिए सायनोसिस वाले सभी रोगियों को पूरी तरह से शारीरिक परीक्षण, छाती का एक्स-रे, सीरम हीमोग्लोबिन एकाग्रता और धमनी रक्त गैस विश्लेषण करना चाहिए। धमनियों और शिराओं (रेनॉड रोग सहित) के अवरोधी घावों वाले रोगियों में, जिनमें निदान इतिहास और शारीरिक परीक्षण के आधार पर स्थापित किया जा सकता है, रक्त गैस विश्लेषण का कोई नैदानिक मूल्य नहीं है।