Pôvodca tuberkulózy a jeho vlastnosti. Mycobacterium tuberculosis
1. Morfológia a kultúrne vlastnosti
Bunková stena je obklopená vrstvou glykopeptidov nazývaných mykozidy (mikrokapsuly).
Bacil tuberkulózy je ťažko vnímateľný konvenčnými farbivami (zafarbenie trvá 24–30 hodín podľa Grama). Gram pozitívny.
Bacillus tuberkulózy má štruktúrne znaky a chemické zloženie bunkovej steny, ktoré sa odrážajú vo všetkých biologických vlastnostiach. Hlavným znakom je, že bunková stena obsahuje veľké množstvo lipidov (až 60%). Väčšinu z nich tvoria mykolové kyseliny, ktoré sú zahrnuté v rámci bunkovej steny, kde sa nachádzajú vo forme voľných glykopeptidov, ktoré sú súčasťou miechových faktorov. Kordové faktory určujú rastový vzor vo forme povrazov.
Bunková stena obsahuje lipoarabinomanan. Jeho terminálne fragmenty, čiapočka, určujú schopnosť patogénu špecificky sa viazať na makrofágové receptory.
Mycobacterium tuberculosis sa farbí metódou Ziehl-Neelsen. Táto metóda je založená na odolnosti mykobaktérií voči kyselinám, ktorá je určená charakteristikami chemického zloženia bunkovej steny.
Podľa typu výroby energie aeróby. Podľa teplotných požiadaviek - mezofilov.
Ich rozmnožovanie prebieha veľmi pomaly, doba generovania je 14–16 hodín, čo je spôsobené výraznou hydrofóbnosťou, ktorá je spôsobená vysokým obsahom lipidov. To sťažuje vstup živín do bunky, čo znižuje metabolickú aktivitu bunky. Viditeľný rast na médiu je 21–28 dní.
Do všetkých týchto médií je potrebné pridávať látky, ktoré inhibujú rast kontaminujúcej flóry.
Na hustých živných médiách sa vytvárajú charakteristické kolónie: zvrásnené, suché, s nerovnými okrajmi a navzájom sa nespájajú.
V tekutých médiách rastú vo forme filmu. Film je spočiatku jemný a suchý, ale časom zhustne a stane sa hrudkovitým a pokrčeným so žltkastým odtieňom. Prostredie je neprehľadné.
Baktérie tuberkulózy majú určitú biochemickú aktivitu a ich štúdium sa používa na odlíšenie pôvodcu tuberkulózy od ostatných predstaviteľov skupiny.
1) mykolové kyseliny;
Pôvodca tuberkulózy vstupuje do tela v jemných aerosóloch. Patogén sa musí dostať do alveol, kde sú absorbované rezidentnými makrofágmi, ktorých vzťah určuje ďalší vývoj infekcie. Tuberkulóza je klasická intramakrofágová infekcia.
Vo vnútri makrofágov sú baktérie tuberkulózy odolné voči baktericídnym faktorom fagocytov vďaka silnej lipidovej membráne.
Granulóm sa vyvinie ihneď po infekcii, ale neskôr dostane silný impulz na rozvoj, keď sa v tele objavia T-lymfocyty senzibilizované na patogén.
Po 2-3 týždňoch sa preimunitný granulóm pod vplyvom T-lymfocytov zmení na špecifický (postimúnny) granulóm, ktorý sa nazýva tuberkulóm.
Ďalšie udalosti sú spojené so špecifickým zápalom, ktorý je založený na alergickej reakcii na bakteriálne antigény.
Najčastejšia je pľúcna tuberkulóza, ale postihnuté môžu byť aj črevá, pohybový aparát, urogenitálny systém atď.
Existujú dva patogenetické varianty tuberkulózy.
Vyvíja sa bez alergie na patogén. V inváznej zóne je patogén zachytený makrofágmi a vzniká nešpecifická granulomatózna reakcia. Baktérie ľahko prechádzajú cez túto bariéru a rýchlo prenikajú do regionálnych lymfatických uzlín, krvi a rôznych orgánov.
Po 2 až 3 týždňoch sa vytvorí primárny komplex tuberkulózy, ktorý zahŕňa:
1) primárny vplyv - ohnisko v pľúcnom tkanive;
2) lymfadenitída – zápal regionálnych lymfatických uzlín;
3) lymfangitída - zápal lymfatických ciev.
Najčastejšie sa vylieči sám, podlieha fibróze a kalcifikácii (Ghohnova lézia). V tomto ohnisku baktérie pretrvávajú, ale neuvoľňujú sa do vonkajšieho prostredia.
V iných prípadoch sa vyvinie akútna tuberkulóza.
Reinfekcia zvonku je tiež možná.
Rozvoj sekundárnej tuberkulózy napomáhajú nepriaznivé životné podmienky, chronické ochorenia, alkoholizmus, stres atď.
Vlastnosti imunity pri tuberkulóze:
1) nesterilné, podporované tými baktériami, ktoré pretrvávajú v tele;
2) nestabilná, t.j. nechráni pred reaktiváciou endogénnej infekcie a reinfekciou zvonku;
3) tvoria sa protilátky, ktoré však nemajú ochrannú hodnotu;
4) hlavný mechanizmus imunity je bunkový; Primárny význam majú infekčné alergie.
3. Diagnostika. Prevencia. Liečba
1) mikroskopické vyšetrenie. Zo spúta sa urobia dva nátery. Jeden je zafarbený pomocou Ziehl-Neelsen, druhý je ošetrený fluorochrómom a skúmaný pomocou priamej fluorescenčnej mikroskopie. Je to spoľahlivá metóda;
2) bakteriologický výskum. Vyžaduje sa. Nevýhoda: mykobaktérie rastú pomaly na živných pôdach (4 týždne). Počas štúdie sa určuje citlivosť na tuberkulostatické lieky.
Na zisťovanie mykobaktérií v plodinách sa používajú zrýchlené metódy, napríklad metódou Price. Mikrokolónie umožňujú vidieť prítomnosť faktora kordu, keď baktérie, ktoré ho tvoria, vytvárajú vrkoče, reťazce a vlákna;
3) polymérna reťazová reakcia (PCR). Používa sa na mimopľúcne formy;
4) sérodiagnostika - ELISA, RPGA, fluorescenčná reakcia. Nie je vedúcou metódou;
5) Mantoux test s tuberkulínom - alergologická metóda. Tuberkulín je liek vyrobený z usmrtenej kultúry mykobaktérií. Test sa vykonáva pri výbere jedincov na preočkovanie na posúdenie priebehu tuberkulózneho procesu;
6) mikrokultivácia na pohároch v Shkolnikovovom médiu;
7) biologická metóda. Zriedkavo sa používa, keď je ťažké izolovať patogén z testovaného materiálu. Laboratórne zvieratá (morčatá, králiky) sú infikované materiálom od pacienta. Pozorovanie sa vykonáva až do smrti zvieraťa a potom sa skúma prepichnutie jeho lymfatických uzlín.
Špecifická prevencia: živá BCG vakcína. Očkovanie sa vykonáva v pôrodnici v 4. až 7. dni života intradermálnou metódou.
Preočkovanie sa vykonáva u osôb s negatívnym tuberkulínovým testom v intervaloch 5–7 rokov až do veku 30 rokov. Takto vzniká infekčná imunita, pri ktorej vzniká hypersenzitívna reakcia oneskoreného typu.
Väčšina antibiotík nemá žiadny účinok na Mycobacterium tuberculosis, preto sa používajú tuberkulostatické lieky.
Používajú sa dve série liekov:
1) lieky prvej línie: izoniazid, pyrazínamid, streptomycín, rifampicín, etambutol, ftivazid;
2) lieky druhej línie (ak sú lieky prvej línie neúčinné): amikacín, kanomycín, aminosalicylát sodný (PAS), dapson, cykloserín atď.
Vlastnosti terapie tuberkulózy:
1) liečba by sa mala začať čo najskôr, ihneď po zistení ochorenia;
2) terapia je vždy kombinovaná - používajú sa aspoň dva lieky;
3) sa vykonáva dlhodobo (4–6 mesiacov), čo je spojené s dlhým životným cyklom mykobaktérií;
4) musí byť nepretržitý, pretože prestávky vedú k vytvoreniu rezistencie voči patogénom a chronickosti procesu.
40. Tuberkulóza
Patogén patrí do rodu Mycobacterium, vyhliadka M. tubercules.
Sú to tenké tyčinky, mierne zakrivené a netvoria spóry ani kapsuly.
V dôsledku liečby liekmi proti tuberkulóze môže patogén stratiť odolnosť voči kyselinám.
Mycobacterium tuberculosis sa vyznačuje výrazným polymorfizmom. V ich cytoplazmatickej membráne sa nachádzajú charakteristické inklúzie - zrná Mukha. Mykobaktérie v ľudskom tele sa môžu transformovať na L-formy.
Mykobaktérie sú náročné na živné pôdy. Rastové faktory – glycerol, aminokyseliny. Rastú na zemiakovo-glyceríne, vaječnom-glyceríne a syntetických médiách.
Patogenéza
V dôsledku interakcie mykobaktérií a makrofágov pod vplyvom faktorov virulencie vzniká zápal granulomatózneho typu.
Z pľúc vstupuje tuberkulózny bacil do regionálnych lymfatických uzlín a potom do krvného obehu.
Cesta infekcie je vzduchom prenášaná. Zdrojom je chorý človek, ktorý v akútnom období vylučuje tuberkulózne bacily so spútom.
1. Primárna tuberkulóza. Vyskytuje sa u jedincov, ktorí predtým nemali kontakt s patogénom. Infekcia sa vyskytuje v detstve alebo dospievaní.
2. Sekundárna tuberkulóza. Vyskytuje sa chronicky. Vyskytuje sa, keď je primárna lézia reaktivovaná (po 5 rokoch alebo viac).
Patogénne mykobaktérie - F. K. Cherkes
Kapitola 33. Patogény tuberkulózy
Zástupcovia čeľade mykobaktérií Mycobacteriaceae majú vzhľad tenkých, niekedy rozvetvených tyčiniek, ktoré pripomínajú hubu. Pomalý rast na živných pôdach ich tiež približuje k hubám. Tieto znaky vysvetľujú názov čeľade, rodu - Mycobacterium.
Mykobaktérie sú odolné voči kyselinám, zásadám a alkoholu, čo je spôsobené prítomnosťou mastných voskových látok v membránach ich buniek.
Rod mykobaktérií zahŕňa patogénnych a nepatogénnych zástupcov. Pôvodcovia tuberkulózy a pôvodca lepry sú pre ľudí patogénne.
Tuberkulóza je rozšírená medzi zvieratami, vtákmi a hlodavcami.
Existuje niekoľko typov tuberkulóznych bacilov:
1. Človek - Mycobacterium tuberculosis
2. Hovädzí dobytok - Mycobacterium bovis
3. Vtáčie - Mycobacterium avium
4. Myš - Mycobacterium murium
5. Existujú mykobaktérie, ktoré spôsobujú choroby studenokrvných zvierat. Medzi ne patrí špeciálna skupina atypických mykobaktérií.
V súčasnosti sú mimoriadne dôležité atypické mykobaktérie. Delia sa podľa množstva charakteristík do 4 skupín: I, II, III, IV (podľa Runyona). Od Mycobacterium tuberculosis sa líšia tým, že sú menej náročné na živné pôdy. Líšia sa od seba vo vzťahu k živným médiám, rýchlosti rastu, schopnosti tvoriť pigment, ako aj katalázovej a peroxidázovej aktivite. Zástupcovia skupín I a III spôsobujú ochorenia u ľudí.
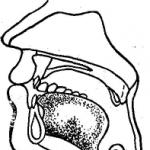
Morfológia. Pôvodcov tuberkulózy objavil R. Koch v roku 1882. Ide o tenké tyčinky s rozmermi 1,5-4 × 0,3-0,5 mikrónu. Sú veľmi polymorfné: rovné, zakrivené, v tvare banky. V dôsledku premenlivosti baktérií sa vyskytujú kyslé formy a veľmi malé, takzvané zrná Mukha. Rozmanitosť foriem často závisí od zloženia prostredia, účinku antibiotík a chemoterapeutík na ne. Baktérie tuberkulózy sú nepohyblivé a nemajú spóry ani kapsuly. Sú grampozitívne, ale anilínové farbivá neprijímajú dobre. Sú dobre natreté červenou farbou metódou Ziehl-Neelsen (pozri obr. 4), ktorá využíva koncentrované farby a leptanie.
Kultivácia. Pôvodcami tuberkulózy sú aeróby. Rastú pri teplote 37-38°C a pH 5,8-7,0 Charakteristickými kultúrnymi znakmi bacila tuberkulózy sú pomalý rast a nároky na živné pôdy. Rastú predovšetkým iba na špeciálnych médiách: Petragnani, Petrov, Levenshtein-Jensen media. Môžu sa pestovať na glycerínovom bujóne, glycerínovom agare, glycerínových zemiakoch. Glycerín stimuluje rast mykobaktérií. M. bovis nevyžaduje glycerol. Najpoužívanejším médiom je Lowenstein-Jensenovo médium, ktoré odporúča WHO ako štandardné médium na pestovanie tuberkulóznych bacilov. V súčasnosti používajú aj médium Finn II, ktoré sa od Lowenstein-Jensenovho média líši tým, že namiesto asparagínu používa glutamín monosodný. Na tomto médiu rastie mycobacterium tuberculosis o niečo rýchlejšie ako na médiu Lowenstein-Jensen a percento izolovaných kultúr je vyššie. Bacily tuberkulózy sa môžu kultivovať aj na syntetickom médiu, ako je Sotonovo médium.
Mycobacterium tuberculosis sa vyskytuje v R- a S-forme. R-forma je virulentnejšia (M. bovis sa častejšie vyskytuje v R-forme). Na pevných živných pôdach tvoria patogény tuberkulózy suché, zvráskavené, krémovo sfarbené kolónie s mierne vyvýšeným stredom a zubatými okrajmi (pozri obr. 26). V tekutých živných pôdach rastie mycobacterium tuberculosis 10. – 15. deň vo forme filmu, ktorý postupne hrubne, hrubne, zvrásňuje, láme a vplyvom gravitácie niekedy klesá na dno. Bujón pod filmom zostáva priehľadný.
Enzymatické vlastnosti. Pôvodcovia tuberkulózy sú biochemicky málo aktívne. Majú proteolytický enzým, ktorý za určitých podmienok (kyslé a zásadité prostredie) rozkladá bielkoviny. Tiež rozkladajú niektoré sacharidy a tvoria ureázu. Ale tieto vlastnosti nie sú konštantné. Preto štúdium enzýmov nemá žiadnu diagnostickú hodnotu.
Tvorba toxínov. Pôvodcovia tuberkulózy produkujú endotoxín, túto bielkovinovú látku prvýkrát izoloval R. Koch (1890) a nazval ju tuberkulín. „Starý“ tuberkulín je kultúrna tekutina získaná pestovaním kultúry v glycerínovom bujóne a odparená pri 70 °C na 1/10 svojho pôvodného objemu. „Nový“ tuberkulín je purifikovaný proteínový derivát tuberkulínu.
Tuberkulín má alergénne vlastnosti. Nemá toxické účinky na zdravý organizmus. Jeho účinok sa prejaví až v infikovanom organizme. Preto sa zavedenie tuberkulínu používa na diagnostické účely, pri alergických testoch (Pirquet alebo Mantoux). Na tento účel sa tuberkulín pripravuje z hovädzieho druhu Mycobacterium tuberculosis.
Virulentné kmene patogénov tuberkulózy obsahujú špeciálny faktor lipidového kordu, ktorý podporuje zlepovanie mykobaktérií a ich rast vo forme pletencov a prameňov.
Antigénna štruktúra. Mycobacterium tuberculosis obsahuje antigén, ktorý zahŕňa proteínové, lipoidné a polysacharidové faktory. Tento antigén spôsobuje, že telo produkuje protilátky (aglutiníny, precipitíny, látky viažuce komplement atď.). Tieto protilátky sa však nachádzajú v nízkych koncentráciách, a preto sú na diagnostické účely málo použiteľné.
Odolnosť voči environmentálnym faktorom. Mycobacterium tuberculosis je najodolnejšia z nespórových foriem baktérií (odolnosť je určená prítomnosťou lipidov v ich schránke). Znášajú teplotu 100°C po dobu 5 minút. UV lúče spôsobujú ich smrť až po niekoľkých hodinách.
V sušenom spúte žijú až 10 mesiacov. Pri nízkych teplotách Mycobacterium tuberculosis dlhodobo pretrváva.
Dezinfekčné roztoky: sublimujú (1:1000), kyselina karbolová (5%) ich zničí až po dni. Najcitlivejšie sú na chlóramín a bielidlá.
Vnímavosť zvierat. Ľudia sú veľmi citliví na M. tuberculosis, zvieratá a vtáky sú necitlivé. Z pokusných zvierat sú na ňu vysoko citlivé morčatá, u ktorých infekcia prebieha generalizovane a končí väčšinou smrťou zvieraťa.
Veľké a malé hospodárske zvieratá a domáce zvieratá sú citlivé na M. bovis (človek nie je citlivý, ale deti sa môžu nakaziť použitím mlieka chorých zvierat).
Z pokusných zvierat sú najcitlivejšie králiky, u ktorých infekcia prebieha generalizovane. M. avium spôsobuje choroby vtákov: sliepky, holuby, bažanty atď. Ochorieť však môžu aj niektoré zvieratá (človek sa nakazí len zriedka).
Z pokusných zvierat sú citlivé králiky. Ich infekcia je akútna.
Druh myši je patogénny hlavne pre hraboše. U králikov a morčiat je ochorenie chronické.
Zdroje infekcie. Ľudské. Menej často zvieratá.
Prenosové cesty. Najbežnejšími cestami prenosu sú kvapôčky vo vzduchu a polietavý prach; menej často jedlo. Intrauterinná infekcia cez placentu je možná.
Ľudské choroby a patogenéza. Ochorenie tuberkulózy je charakterizované rôznymi klinickými formami. Existujú pľúcne (najbežnejšie) a mimopľúcne formy: tuberkulóza žalúdka a čriev, obličiek, mozgových blán, kostí a iných orgánov.
Každá z týchto foriem môže viesť k zovšeobecneniu procesu. V prípade infekcie vzdušnými kvapôčkami a vzdušným prachom sa primárne zameranie vyskytuje v pľúcach. V postihnutom orgáne sa vytvorí tuberkulóza. Tuberkulum je súbor leukocytov a obrovských buniek, vo vnútri ktorých sa nachádza Mycobacterium tuberculosis. S dobrou telesnou odolnosťou spojivové tkanivo obklopuje tuberkulózu, tá sa kalcifikuje a baktérie, ktoré zostávajú životaschopné, nepresahujú tuberkulózu. Toto je „Ghon focus“ - kalcifikované, malé ohnisko v mieste primárneho zavedenia bacilu tuberkulózy (uzavretý proces).
Pri uzavretom procese sa bacily tuberkulózy nevylučujú v spúte, moči atď.
Takže ani pri benígnom priebehu procesu sa telo nezbavuje patogénov tuberkulózy. Predpokladá sa, že 80% ľudí je infikovaných baktériami tuberkulózy. Klinicky sú však zdravé. Keď sa telo ocitne v nepriaznivých podmienkach, jeho ochranné funkcie sú znížené, tuberkulóza prechádza nekrózou, baktérie sa uvoľňujú a zapájajú do procesu nové oblasti, dochádza k exacerbácii, vytvárajú sa dutiny - otvorený proces. Niekedy môže dôjsť k zovšeobecneniu procesu, ktorý vedie organizmus k smrti. Častejšie sa tuberkulóza vyskytuje v chronickej forme (uzavretý proces). Počas exacerbácie majú veľký význam pracovné a životné podmienky.
Imunita. Človek má určitú rezistenciu, t.j. pri infikovaní nevznikne vždy choroba, ale vytvorí sa infekčná (nesterilná) imunita, ktorá je podmienená komplexom protektívnych faktorov: humorálna, bunková, ako aj rezistencia. orgánov a tkanív.
Prevencia. Včasná diagnostika, izolácia a pod. Na špecifickú prevenciu sa používa živá BCG vakcína (BCG), ktorú získali francúzski vedci Calmette a Guerin. Táto vakcína sa podáva novorodencom raz, intradermálne do vonkajšieho povrchu ramena. Revakcinácia sa vykonáva po 7-12 rokoch a potom každých 5-6 rokov až do veku 30 rokov.
Liečba. Antibakteriálne lieky: streptomycín, rifampicín, PAS, ftivazid atď.
Kontrolné otázky
1. Kto a kedy bol objavený pôvodca tuberkulózy?
2. Na aké typy sa delia bacily tuberkulózy? Ktorý typ je patogénny pre človeka?
3. Čo určuje odolnosť Mycobacterium tuberculosis?
4. Aká metóda sa používa na farbenie náterov na zistenie tuberkulóznych mykobaktérií?
5. Na aké formy sa Mycobacterium tuberculosis disociuje a ktorá forma je patogénna?
Mikrobiologické vyšetrenie
Účel štúdie: identifikácia patogénu.
1. Spútum (tuberkulóza pľúc a priedušiek).
2. Exsudát z pleurálnej dutiny (pľúcna tuberkulóza, pleura).
3. Ascitická tekutina a výkaly (črevná forma tuberkulózy).
4. Moč (renálna tuberkulóza).
5. Cerebrospinálny mok (tuberkulózna meningitída).
6. Krv (zovšeobecnenie procesu).

Spôsoby zberu materiálu
Poznámka. Poháre na zber materiálu musia mať skrutkovacie uzávery. Misky na zber materiálu sa sterilizujú v autokláve pri 120 °C počas 20 minút alebo varom počas 1 hodiny.
Priebeh štúdie
1. Na akých živných pôdach sa pestuje Mycobacterium tuberculosis a aká je dĺžka ich rastu?
2. Ako a prečo sa spúta ošetruje pred očkovaním na živné pôdy?
3. Popíšte rast tuberkulóznych bacilov na pevných a tekutých živných pôdach.
4. Ktoré zviera je najcitlivejšie na ľudský typ tuberkulóznych bacilov?
Lowenstein-Jensenovo médium: fyziologický roztok; monobázický fosforečnan draselný - 2,4 g; síran horečnatý - 0,24 g; citrát horečnatý 10,6 g; asparagín - 3,6 g; glycerín - 12 ml; zemiaková múka - 5 g; destilovaná voda - 600 ml.
Činidlá sa rozpustia v uvedenom poradí s miernym zahrievaním a sterilizujú sa 2 hodiny tečúcou parou. Soľný základ je možné pripraviť so zásobou na 3-4 týždne.
Vaječná hmota. 24-27 (v závislosti od veľkosti) čerstvé diétne vajcia sa umyjú teplou tečúcou vodou, kefou s mydlom, ponoria sa na 30 minút do 70% alkoholu, potom sa rozbijú nad alkoholovou lampou v škatuľke so sterilnou pinzetou do banky s guľôčkami , dobre premiešajte a pridajte do 1 litra vajec pridajte 600 ml fyziologického roztoku do hmoty. Zmes sa prefiltruje cez gázový filter, pridá sa 20 ml sterilného 2 % roztoku malachitovej zelene a naleje sa do 5 ml skúmaviek. Koagulácia sa uskutočňuje pri 85 °C počas 45 minút.
Fínska streda II. Soľný základ: síran horečnatý - 0,5 g; citrát sodný - 1 g; feroamónny kamenec - 0,05 g; monosubstituovaný fosforečnan draselný - 20 g; monosubstituovaný citrát amónny - 20 g; glutaman sodný - 5 g; glycerín - 20 ml; destilovaná voda - do 1 litra.
Zložky sa rozpustia v uvedenom poradí v teplej destilovanej vode. Nastavte pH na 6,3-6,5. Sterilizujte pri 1 atm počas 20 minút.
Vajcová streda. 12 vajec sa umyje kefou a mydlom, ošetrí sa alkoholom. Rozlomte sterilnou pinzetou a nalejte do sterilnej banky s guľôčkami, ktoré po pridaní každého vajíčka pretrepte, kým nevznikne homogénna hmota. Pridajte 10 ml 20 % vodného roztoku malachitovej zelene a 300 ml fyziologického roztoku. Prefiltrujte cez gázový filter a rolujte pri teplote 85 °C počas 30 minút.
Sotonovo syntetické médium. Do 200 ml destilovanej vody pridajte 4 g asparagínu, 0,5 g citrátu železitého, 2 g kyseliny citrónovej, 0,5 g síranu horečnatého, 0,5 g zásaditého fosforečnanu draselného, 60 g glycerínu, 800 ml destilovanej vody.
Mikrobiológia Mycobacterium tuberculosis
Do rodu MycobacteriumČeľaď Mycobacteriaceae divízie Firmicutes zahŕňa nepohyblivé aeróbne grampozitívne tyčinkovité baktérie. Niekedy tvoria nitkovité útvary pripomínajúce hubové mycélium. To bol základ pre ich meno [gr. mykes, hríb a lat. baktéria, baktéria].
Preto mykobaktérie anilínové farbivá a konvenčné spôsoby farbenia neprijímajú dobre. Na farbenie sa používajú intenzívne metódy, zvyčajne Ziehl-Neelsen. Rastie pomaly alebo veľmi pomaly; saprofytické druhy rastú o niečo rýchlejšie. Niektoré druhy produkujú karotenoidné pigmenty, ktoré nedifundujú do média.
Mykobaktérie sú rozšírené v životnom prostredí a spôsobujú lézie známe ako mykobakterióza.Choroby sú zaznamenané u rôznych studenokrvných a teplokrvných živočíchov; Najčastejšími léziami sú koža, pľúca a lymfatické uzliny.

Klasifikácia mykobaktérií
Pri klasifikácii mykobaktérií brať do úvahy patogenitu pre človeka, schopnosť tvoriť pigment, rýchlosť rastu a schopnosť syntetizovať kyselinu nikotínovú (niacín).
Podľa patogenity sa delia na aktuálne patogénne (spôsobujúce špecifické ochorenia), potenciálne patogénne a saprofytické mykobaktérie. M. tuberculosis, M. leprae, M. bovis majú pre človeka patogénne vlastnosti. Ďalšie druhy, ktoré spôsobujú lézie u ľudí, sú známe ako atypické mykobaktérie.
Podľa rýchlosti rastu sa rozlišujú rýchlorastúce (viditeľný rast 4-7. deň), pomaly rastúce (rast pozorujeme po 7-10 a viac dňoch) a nerastúce na umelých médiách (M. leprae). druhy mykobaktérií.
Podľa schopnosti tvoriť pigmenty sa delia na fotochromogénne (tvoria pigment na svetle), skotochromogénne (tvoria pigment v tme) a nefotochromogénne (netvoria pigment). druhy mykobaktérií.
Mikrobiológia Mycobacterium tuberculosis
Mikrobiologická diagnostika 1. Hlavnou metódou je bakteriologické vyšetrenie
txt fb2 ePub html
Cheat sheety pre váš telefón sú nepostrádateľnou vecou pri absolvovaní skúšok, príprave na testy atď. Vďaka našej službe získate možnosť stiahnuť si do telefónu cheat sheets o mikrobiológii a biotechnológii. Všetky cheaty sú prezentované v populárnych formátoch fb2, txt, ePub, html a existuje aj java verzia cheat sheetu vo forme pohodlnej aplikácie pre mobilný telefón, ktorú si možno stiahnuť za symbolický poplatok. Stačí si stiahnuť cheat sheets na mikrobiológiu a biotechnológiu – a nebudete sa báť žiadnej skúšky!
Nenašli ste, čo ste hľadali?
Ak potrebujete individuálny výber alebo zákazkovú prácu, použite tento formulár.
Diagnostika: 1) mikroskopické vyšetrenie. Zo spúta sa urobia dva nátery. Jeden
Tuberkulóza
Pôvodca patrí do rodu Mycobakterium, druh M. tubercusis.
Sú to tenké tyčinky, mierne zakrivené a netvoria spóry ani kapsuly.
Bacillus tuberkulózy má znaky - bunková stena obsahuje veľké množstvo lipidov (až 60%). Väčšinu z nich tvoria mykolové kyseliny, ktoré sú zahrnuté v rámci bunkovej steny, kde sa nachádzajú vo forme voľných glykopeptidov, ktoré sú súčasťou miechových faktorov. Kordové faktory určujú rastový vzor vo forme povrazov.
Mycobacterium tuberculosis sa farbí metódou Ziehl-Neelsen. Táto metóda je založená na odolnosti mykobaktérií voči kyselinám.
V dôsledku liečby liekmi proti tuberkulóze môže patogén stratiť odolnosť voči kyselinám.
Mycobacterium tuberculosis sa vyznačuje výrazným polymorfizmom. V ich cytoplazmatickej membráne sa nachádzajú charakteristické inklúzie - zrná Mukha. Mykobaktérie v ľudskom tele sa môžu transformovať na L-formy.
Mykobaktérie sú náročné na živné pôdy. Rastové faktory – glycerol, aminokyseliny. Rastú na zemiakovo-glyceríne, vaječnom-glyceríne a syntetických médiách.
Na hustých živných pôdach sa vytvárajú charakteristické kolónie: zvrásnené, suché, s nerovnými okrajmi.
Pôvodca tuberkulózy vstupuje do tela v jemných aerosóloch. Patogén sa musí dostať do alveol, kde je absorbovaný rezidentnými makrofágmi.
V dôsledku interakcie mykobaktérií a makrofágov pod vplyvom faktorov virulencie vzniká zápal granulomatózneho typu.
Z pľúc vstupuje tuberkulózny bacil do regionálnych lymfatických uzlín a potom do krvného obehu.
Cesta infekcie je vzduchom prenášaná. Zdrojom je chorý človek, ktorý v akútnom období vylučuje tuberkulózne bacily so spútom.
Najčastejšia je pľúcna tuberkulóza, postihnuté však môžu byť črevá, pohybový aparát, urogenitálny systém atď.. Existujú dva patogenetické varianty tuberkulózy.
1. Primárna tuberkulóza. Vyskytuje sa u jedincov, ktorí predtým nemali kontakt s patogénom. Infekcia sa vyskytuje v detstve alebo dospievaní.
Po 2–3 týždňoch sa vytvorí primárny tuberkulózny komplex (primárny afekt, lymfadenitída, lymfangitída).
Najčastejšie sa vylieči sám, podlieha fibróze a kalcifikácii (Ghohnova lézia). V iných prípadoch sa vyvinie akútna tuberkulóza.
2. Sekundárna tuberkulóza. Vyskytuje sa chronicky. Vyskytuje sa, keď je primárna lézia reaktivovaná (po 5 rokoch alebo viac).
Rozvoj sekundárnej tuberkulózy napomáhajú nepriaznivé životné podmienky, chronické ochorenia, alkoholizmus atď.
Faktory patogenity.
Faktor lipidovej šnúry- glykolipid, je adhézny faktor, ničí mitochondrie buniek infikovaného organizmu,
narúša ich respiračnú funkciu a inhibuje migráciu polymorfonukleárnych leukocytov. Pri pestovaní spôsobuje vi-
valcované jedince vo forme vrkôčikov, prameňov. tuberkulín(tuberkuloproteíny) má alergénny účinok a spôsobuje rozvoj PCZT.
Glykolipidy vonkajšia vrstva bunkovej steny ( mykozidy) A manózové receptory mykobaktérie prispievajú k nedokončenosti
fagocytóza. Tuberkulostearický, ftiónové, mykolové a iné mastné kyseliny majú toxický účinok na tkanivo.
Siderofóry mykobaktérie súťažia s fagocytmi o železo, syntetizujú enzýmy obsahujúce železo a kolonizujú alveo-
polárne makrofágy.
Charakteristika ochorenia
Zdrojom nákazy sú chorí ľudia a choré zvieratá (hovädzí dobytok), ktoré vylučujú mykobaktérie, cesty prenosu sú často vzdušné, menej často kontaktné a alimentárne (kravské mlieko). Infekciu podporuje neustály kontakt a život s pacientom s tuberkulózou Patogenéza tuberkulózy. Inhalované baktérie sú fagocytované alveolárnymi pľúcnymi makrofágmi a transportované do regionálnych lymfatických uzlín. Fagocytóza je neúplná Mykozidové glykolipidy zosilňujú toxický účinok pupočníkového faktora, poškodzujú mitochondriálne membrány a inhibujú fagozómovo-lyzozomálnu fúziu. Kordový faktor inhibuje aktivitu polymorfonukleárnych fagocytov.Na vstupnej bráne pľúc v acini vzniká primárny afekt, zapália sa lymfatické cievy a z nej vychádzajúce regionálne lymfatické uzliny, resp. primárny komplex. V acini sa objavuje granulóm vo forme tuberkulóza. To je uľahčené akumuláciou kyseliny mliečnej, nízkym pH a vysokou koncentráciou oxidu uhličitého. V granulóme sa hromadí veľké množstvo lymfoidných, plazmatických buniek a fibroblastov. V strede granulómu sa objavujú oblasti syrovej nekrózy. Tu sa nachádzajú patogény, okolo nich sú epiteloidné a obrie bunky.Keď sa vytvorí imunita, reprodukcia patogénu sa spomalí a následne zastaví a vzniká PCZT. Zdroj zápalu ustúpil
seno, prechádza kalcifikáciou a fibrózou, tvoria sa kalcifikácie ( Gonove ohniská). Chýbajú klinické prejavy Neexistujú žiadne fágy na gama interferón, HLA-závislá prezentácia antigénov je oslabená, proliferácia T-lymfocytov je inhibovaná, komplementový systém je aktivovaný pozdĺž alternatívnej dráhy a vyvíja sa generalizácia infekčného procesu. Vysoká senzibilizácia organizmu vedie k toxicko-alergickým reakciám. Klinicky je toto obdobie sprevádzané kašľom, hemoptýzou, chudnutím, potením, nízkou horúčkou.U osôb s imunodeficienciou, diseminovaná (miliárna) tuberkulóza– granulómy vznikajú v rôznych orgánoch.
Klinické formy tuberkulózy: - ohnisko: postihuje jednotlivé orgány (zvyčajne pľúca, kosti)
systém);
- zovšeobecnené formy: miliárna tuberkulóza, tuberkulózna meningitída, tuberkulóza urogenitálneho systému, čriev a iné alebo-
Imunita má nesterilnú bunkovú povahu Dôležité sú T-lymfocyty, ktoré uvoľňujú mediátory, ktoré zosilňujú fagocytózu a imunologickú pamäť. Protilátky neinhibujú patogén. Vzniká infekčná alergia. Existuje vysoká prirodzená odolnosť voči patogénu tuberkulózy.
Laboratórna diagnostika tuberkulózy. Diferenciácia patogénov tuberkulózy, mykobakteriózy a acidorezistentných saprofytov.
Laboratórna diagnostika
Materiály na štúdium sú spútum, moč, cerebrospinálny mok, bodkované lymfatické uzliny, biopsie tkaniva Bakterioskopická metóda. Nátery sa zafarbia podľa Ziehla-Neelsena a identifikujú sa malé červené tyčinky. Pri farbení fluorescenčnými farbivami (auramin, rodamín) dávajú mykobaktérie vo fluorescenčnom mikroskope žlto-bielu žiaru.Pri malom množstve patogénu sa používajú metódy obohacovania. Homogenizácia– materiál je ošetrený alkáliou, fibrín sa rozpustí a patogén sa uvoľní. Z centrifugačného sedimentu sa pripravia nátery. Flotácia– homogenizovaný spút sa ošetrí xylénom alebo benzénom a dôkladne sa pretrepe. Vďaka svojej hydrofóbnosti sa patogén vznáša spolu s penou. Pripraví sa z neho náter a zafarbí sa podľa Ziehl-Neelsena Bakteriologická metóda. Materiál sa spracuje kyselinou sírovou a naočkuje sa na vaječné médium.
Na identifikáciu M. tuberculosis posúdiť vlastnosti patogénu: rastový vzor - suchý, bradavičnatý, krémový
kolónie (R-forma); trvanie rastu – 12-60 dní; zistiť prítomnosť faktora kordu (určeného podľa Cenová metóda- aplikovaný na sklo
skúmaný materiál sa ošetrí kyselinou sírovou, aby sa zničila flóra citlivá na kyseliny, a prípravky sa ponoria do cytosólu
vojenská krv, po 3-4 dňoch sa preparáty odstránia, zafarbia sa podľa Ziehla-Neelsena, mikroskopia ukazuje „vrkoče“ tyčiniek, ak
kvôli faktoru kordu je patogén lokalizovaný amorfne); Mycobacterium tuberculosis sa vyznačuje rastom len pri teplote 37-
380 С; nerastú na obyčajných médiách alebo médiách so salicylátmi; pozitívne niacínový test(médium s chlóramínom B zožltne, keď
akumulácia kyseliny nikotínovej); mať termolabilná katalasa; znížiť dusičnany na dusitany; vylučovať ureázu; do mi-
Morčatá sú citlivé na tuberkulózne kobaktérie.Na vnútrošpecifickú diferenciáciu sa používa fágová typizácia kmeňov s desiatimi mykobakteriofágmi.Na detekciu hypertenzie sa používa ELISA alebo RIF, na génovú diagnostiku sa robí PCR a identifikujú sa genetické markery.__ Mycobacterium bovis virulentný v S-forme; kolónie sú krémové a hladké; test na niacín negatívny; rast až 40 dní; kataláza termolabilná; vylučovať ureázu; neznižujte dusičnany; rast len pri teplote 37-400C. Mycobacterum africanum– rast 31-40 dní; niacínový test je pozitívny; virulentný v S-forme; kataláza je tepelne labilná; neznižujte dusičnany; vylučovať ureázu. Ďalšie vlastnosti kaku M. tuberculosis.Mycobacterium tuberculosis treba odlíšiť od atypických acidorezistentných baktérií, ktoré spôsobujú mykobakteriózu.Atypické acidorezistentné baktérie majú oranžový pigment
ment, virulentný v S-forme, rastú na médiách so salicylátmi, majú termostabilnú katalázu, rast za 10-20 dní pri teplote 22-450C, bez korduktora, kyselinovzdorné saprofyty M.smegmatis, na rozdiel od predchádzajúcich patogénov rastú na jednoduchých médiách, dĺžka rastu je 3-4 dni, majú tvar S, oranžový pigment, bez známok patogenity, sú citlivé na alkohol.
Biotest sa používa na vymazané formy. Testovaný materiál sa intradermálne rozotrie na morčatá. Po 10-14 dňoch sa objaví vred, ktorý sa dlho nehojí a Mantouxova reakcia je pozitívna Alergická testovacia metóda je Mantouxova reakcia s tuberkulínom Intradermálna injekcia tuberkulín PPD(PPD– purifikovaný proteínový derivát). Ak je telo infikované (imunitné), potom sa po 24-48-72 hodinách pozoruje infiltrácia a hyperémia, t.j. PPCT sa rozvíja. U pacientov s tuberkulózou je priemer papule o 6 mm (alebo viac) väčší ako u očkovaných Génová diagnostika - PCR Sérologická metóda: používa sa na detekciu protilátok
Štátna rozpočtová vzdelávacia inštitúcia vyššieho odborného vzdelávania „Uralská štátna lekárska univerzita“ Ministerstva zdravotníctva Ruskej federácie Katedra mikrobiológie, virológie a imunológie
Pokyny pre praktické cvičenia pre študentov
OOP špecializácia 060301.65 Lekárenská disciplína C2.B.11 Mikrobiológia
1. Téma: Patogény tuberkulózy
2. Ciele vyučovacej hodiny: Preštudovať so študentmi vlastnosti patogénov tuberkulózy, faktory patogenity, patogenézu, metódy diagnostiky, prevencie a liečby tuberkulózy.
3. Ciele lekcie:
3.1. Štúdium vlastností patogénov tuberkulózy.
3.2. Štúdium patogenézy tuberkulózy.
3.3. Štúdium metód diagnostiky, prevencie a liečby tuberkulózy.
3.4. Vykonávanie samostatnej práce.
kompetencie |
||||
Schopnosť a |
Morfologické |
Užite si to |
Technika farbenia |
|
pripravenosť |
podnety, kultúrne |
nástrojov |
lieky podľa Tsil- |
|
analyzovať |
ny, biochémia- |
pri dirigovaní |
Nielsen |
|
spoločensky významné |
chemické vlastnosti |
mikrobiologické |
||
problémy a procesy, |
patogény |
výskumu |
||
použiť na |
tuberkulóza |
|||
cvičné metódy |
||||
humanitárny, |
||||
prírodné vedy, |
||||
biomedicínske |
||||
a klinické vedy v |
||||
rôzne druhy |
||||
profesionálne a |
||||
sociálna |
||||
činnosti |
||||
Schopnosť a |
Zásady a |
Správanie |
||
ochota zúčastniť sa |
sanitárne |
biologické |
||
pri zakladaní vedeckých |
diagnostika |
vzdelávacie |
koncepčný |
|
úlohy a ich |
prevencia a |
pracovať s obyvateľstvom |
prístroja |
|
experimentálne |
||||
implementáciu |
tuberkulóza |
4. Trvanie vyučovacej hodiny v akademických hodinách: 3 hodiny.
5. Bezpečnostné otázky k téme:
5.1. Morfologické, tinktoriálne, kultúrne a biochemické vlastnosti patogénov tuberkulózy.
5.2. Faktory patogenity patogénov tuberkulózy.
5.3. Metódy diagnostiky, prevencie a liečby tuberkulózy.
6. Úlohy a usmernenia na ich realizáciu.
Počas hodiny musí študent:
6.1. Odpovedzte na otázky učiteľa.
6.2. Zúčastnite sa diskusie o skúmaných problémoch.
6.3. Robiť samostatnú prácu.
Teoretické informácie Tuberkulóza- chronické infekčné ochorenie sprevádzané
špecifické poškodenie rôznych orgánov a systémov (dýchacie orgány, lymfatické uzliny, črevá, kosti, kĺby, oči, koža, obličky, močové cesty, pohlavné orgány, centrálny nervový systém). Pri tuberkulóze sa v orgánoch tvoria špecifické granulómy (granulum - zrno) vo forme uzlíkov alebo hrbolčekov (tuberculum - tuberculum), po ktorých nasleduje ich zvraštená degenerácia (dezintegrácia) a kalcifikácia.
Historický odkaz. Od staroveku bola táto choroba známa pod názvami konzumácia, tuberkulóza, scrofula pre jej charakteristické klinické príznaky. Laennec ako prvý oddelil v roku 1819 „konzum“ od iných pľúcnych chorôb a vymyslel termín „tuberkulóza“ (odtiaľ synonymum – tuberkulóza). V roku 1882 objavil R. Koch pôvodcu tuberkulózy a získal čistú kultúru na sérovom médiu (Kochov bacil alebo bacil). V roku 1890 získal R. Koch tuberkulín („vodo-glycerolový extrakt tuberkulóznych kultúr“). V roku 1911 bola R. Kochovi udelená Nobelova cena za objav pôvodcu tuberkulózy.
Taxonómia. Oddelenie Firmicutes, čeľaď Mycobacteriaceae, rod Mycobacterium.
Tuberkulóza u ľudí najčastejšie vyvolávajú tri typy mykobaktérií: M. tuberculosis (Kochov bacil, ľudský druh - spôsobuje ochorenie v 92% prípadov), M. bovis (druh hovädzieho dobytka - spôsobuje ochorenie v 5% prípadov), M. africanum (medzidruhy - spôsobuje ochorenie v 3 % prípadov, oveľa častejšie v Južnej Afrike). Zriedkavo je tuberkulóza u ľudí spôsobená M. microti (myší typ) a M. avium (vtáčí typ, spôsobujúci infekciu u jedincov s oslabenou imunitou).
Morfologické a farbiace vlastnosti. Pôvodcovia tuberkulózy sa vyznačujú výrazným polymorfizmom (kokoidné, vláknité, rozvetvené formy v tvare banky). Majú hlavne tvar dlhých tenkých ( M. tuberculosis, M. africanum ) alebo krátke a hrubé ( M. bovis ) tyčinky so zrnitou cytoplazmou obsahujúcou od 2 do 12 zŕn rôznych veľkostí (metafosfátové zrná - zrná Mukha). Niekedy tvoria nitkovité útvary pripomínajúce mycélium húb, z čoho vychádza aj ich názov ( mykes - huba a bakteria - baktérie). Opravené. Neexistuje žiadny spor. Majú mikrokapsulu.
Gram-pozitívne. Mykobaktérie sú baktérie odolné voči kyselinám, alkoholu a zásadám. Na ich farbenie sa používa metóda Tsil-.
Nielsen (tepelné leptanie kyselinou karbolfuchsínom). S touto farbou vyzerajú mykobaktérie ako jasne červené tyčinky umiestnené jednotlivo alebo v malých zhlukoch 2-3 buniek.
Kultúrne vlastnosti. Povinné aeróby. Rastú pomaly kvôli prítomnosti lipidov v bunkovej stene, ktoré spomaľujú metabolizmus s okolím. Optimálna teplota rastu je 37-38ºС. Optimálna hodnota pH je 6,8-7,2. Mykobaktérie sú náročné na živné pôdy, závislý od glycerolu. Na potlačenie toxického účinku mastných kyselín vznikajúcich pri metabolizme sa do médií pridáva aktívne uhlie, zvieracie krvné sérum a albumín, na potlačenie rastu sprievodnej mikroflóry sa pridávajú farbivá (malachitová zeleň) a antibiotiká, ktoré nepôsobia na mykobaktérie. .
Voliteľné kultúrne médiá pre mykobaktérie:
Vaječné médiá Levenshtein-Jensen, Finn-2;
- Middlebrook glycerolové médium;
- zemiakové médiá s žlčou;
- polosyntetické médium Shkolnikova;
- syntetické médiá Soton, Dubos.
Na pevnom médiu tvoria mykobaktérie na 15. až 20. deň inkubácie drsné, husté, krémovo sfarbené, bradavičnaté kolónie (pripomínajúce
karfiol).
V tekutých médiách sa po 5-7 dňoch vytvorí na povrchu hustý, suchý, vrásčitý krémovo sfarbený film. Zároveň zostane vývar transparentný.
Na expresnú diagnostiku sa používa metóda mikrokultivácie na sklách v tekutom médiu ( Cenová metóda mikrokultúry), pri ktorej sa po 48-72 hodinách zaznamená rast mykobaktérií vo forme prepletených dievčenských „vrkočov“ alebo „postrojov“ v dôsledku faktora šnúry (anglická šnúra - turniket, lano).
Chemické zloženie. Hlavné zložky mykobaktérií: bielkoviny (tuberkuloproteíny), sacharidy a lipidy.
Tuberkuloproteíny tvoria 56 % suchej hmoty mikrobiálnej bunkovej hmoty. Sú hlavnými nosičmi antigénnych vlastností mykobaktérií, sú vysoko toxické a spôsobujú rozvoj reakcií z precitlivenosti 4. typu.
Polysacharidy tvoria 15 % sušiny mykobakteriálnej hmoty. Ide o rodovo špecifické haptény.
Podiel lipidov (kyselina ftiónová, maslová, palmitová, tuberkulostearová a iné mastné kyseliny, kordový faktor a vosk D, kam patrí kyselina mykolová) predstavuje 10 až 40 % sušiny mykobakteriálnej látky. Vysoký obsah lipidov určuje odolnosť patogénu voči kyselinám, alkoholu a zásadám, virulenciu, ťažkosti pri farbení buniek konvenčnými metódami a stabilitu v prostredí. Lipidy chránia bakteriálnu bunku, potláčajú fagocytózu, blokujú aktivitu bunkových enzýmov a spôsobujú vznik granulómov a kazeóznej nekrózy.
Odpor. Vo vysušenom spúte pacienta zostávajú bunky životaschopné a virulentné počas 5-6 mesiacov. Zostávajú na predmetoch pacienta dlhšie ako 3 mesiace. V pôde zostávajú až 6 mesiacov, vo vode až 15 mesiacov. Slnečné žiarenie spôsobuje smrť mykobaktérií za 1,5 hodiny, UFL - za 2-3 minúty. Počas pasterizácie uhynú do 30 minút. S obsahom chlóru
lieky spôsobujú smrť patogénov tuberkulózy do 3-5 hodín, 5% roztok fenolu - po 6 hodinách.
Faktory patogenity mykobaktérií:
Cord factor je glykolipid bunkovej steny, ktorý spôsobuje poškodenie bunkových membrán a inhibuje tvorbu fagolyzozómov, čo spôsobuje rozvoj neúplnej fagocytózy;
Lipidy obsahujúce mykolové a ftiónové kyseliny spôsobujú výskyt početných obrovských buniek;
Pôvodcovia tuberkulózy neprodukujú exotoxíny. Produkty rozpadu buniek sú vysoko toxické.
Hlavným faktorom patogenity mykobaktérií je šnúrový faktor (názov pochádza z anglického cord – turniquet, rope). Kordový faktor určuje „preplnený typ rastu“ v tekutom médiu vo forme „krútených prameňov“ (alebo pletencov), v ktorých sú mykobakteriálne bunky usporiadané do paralelných reťazcov.
Epidemiológia. Tuberkulóza je rozšírená. Hlavným zdrojom infekcie je chorý človek s respiračnou tuberkulózou, uvoľňujúci mikróby do prostredia so spútom. Zdrojom nákazy môžu byť aj ľudia s mimopľúcnymi formami tuberkulózy a choré zvieratá (hovädzí dobytok, ťavy, ošípané, kozy a ovce). Hlavný mechanizmus infekcie- aerogénne. Cesty prenosu patogénu - vo vzduchu A polietavý prach. Vstupnými bránami sú sliznica ústnej dutiny, priedušiek a pľúc. Menej často sa infekcia tuberkulózou môže vyskytnúť alimentárnou (potravinovou) cestou konzumáciou tepelne nespracovaného mäsa a mliečnych výrobkov. K dispozícii kontakt-domácnosť cesta prenosu infekcie od pacientov s tuberkulózou prostredníctvom používania infikovaného oblečenia, hračiek, kníh, riadu a iných predmetov. Sú známe prípady nakazenia človeka pri starostlivosti o choré zvieratá.
Patogenéza. Po preniknutí do ľudského tela sú mykobaktérie fagocytované.
IN Vo fagocytoch sa tvoria fagozómy, vo vnútri ktorých mykobaktérie zostávajú živé a množia sa. Vo fagocytoch sú mykobaktérie transportované do regionálnych lymfatických uzlín a zostávajú dlho v „spiaci“ stave (neúplná fagocytóza). To spôsobuje zápal lymfatického traktu ( lymfangitída) a lymfatické uzliny (lymfadenitída). V mieste prieniku patogénu sa vytvorí ohnisko zápalu. V priebehu niekoľkých týždňov sa tento zápal stáva špecifickým (rozvíja sa hypersenzitívna reakcia oneskoreného typu), čo má za následok vznik granulómu. Následne sa makrofágy transformujú na epiteloidné bunky. Keď sa epiteloidné bunky spoja, vytvoria sa obrovské viacjadrové bunky. Okolo zdroja zápalu sa vytvorí kapsula spojivového tkaniva a nekrotické tkanivá sa kalcifikujú. V dôsledku toho dochádza k formácii primárny komplex tuberkulózy, vo vnútri ktorého je kazeózne nekrotické tkanivo a zostávajú živé mykobaktérie.
POLIKLINIKA. Inkubačná doba trvá 3-8 týždňov až 1 rok alebo viac.
Klinické prejavy tuberkulózy sú rôzne, pretože mykobaktérie môžu postihnúť akékoľvek orgány (črevá, urogenitálne orgány, kožu, kĺby). Príznaky tuberkulózy sú únava, slabosť, strata hmotnosti
tela, dlhotrvajúca horúčka nízkeho stupňa, hojné nočné potenie, kašeľ s krvavým spútom, dýchavičnosť. Neexistujú žiadne špecifické príznaky tuberkulózy. Keď je koža poškodená, zaznamenajú sa ulcerované lézie. Pri tuberkulóze kostí a kĺbov sa vyskytujú lézie, ktoré sú charakteristické pre artritídu akejkoľvek etiológie: stenčenie chrupavky, vzhľad chrbtice, zúženie kĺbových dutín.
Imunita. Protituberkulózna imunita sa vytvára ako odpoveď na prienik mykobaktérií do organizmu pri infekcii alebo očkovaní a je nesterilného charakteru, čo je spôsobené dlhodobým pretrvávaním baktérií v organizme. Prejavuje sa 4-8 týždňov po vstupe mikróbov do tela. Vytvára sa bunková aj humorálna imunita.
Bunková imunita sa prejavuje ako stav zvýšenej citlivosti (senzibilizácie). Vďaka tomu telo získava schopnosť rýchlo naviazať novú dávku patogénu a odstrániť ju z tela: T-lymfocyty rozpoznajú bunky napadnuté mykobaktériami, napadnú ich a zničia.
Humorálna imunita prejavuje sa syntézou protilátok proti mykobakteriálnym antigénom. Vznikajú cirkulujúce imunitné komplexy (CIC), ktoré pomáhajú odstraňovať antigény z tela.
Imunita voči tuberkulóze trvá dovtedy, kým je patogén prítomný v tele. Takéto imunita sa nazýva nesterilná alebo infekčné. Po oslobodení tela od mykobaktérií imunita rýchlo zmizne.
Mikrobiologická diagnostika. Testovaným materiálom je spútum,
bronchiálny aspirát, výtok z fistuly, CSF, moč, výkaly. Najčastejšie sa vyšetruje spút. Na diagnostiku tuberkulózy sa používajú základné a dodatočné metódy výskumu.
Základné metódy:
- bakterioskopická metóda (svetelná a fluorescenčná mikroskopia);
- bakteriologická metóda.
Ďalšie metódy:
- biologická metóda;
- sérologická metóda;
- kožné alergické testy;
- molekulárna biológia metóda (PCR).
Bakterioskopické vyšetrenie – ide o opakované priame mikroskopovanie náterov z testovaného materiálu, zafarbeného podľa Ziehla-Neelsena. Jednotlivé mikroorganizmy možno v prípravkoch zistiť, ak 1 ml spúta obsahuje min 10000-100000 bakteriálne bunky (limit metódy). Táto metóda sa aplikuje:
- pri vyšetrovaní osôb s príznakmi podozrivými z tuberkulózy (kašeľ s tvorbou hlienu dlhší ako 3 týždne, bolesť na hrudníku, hemoptýza, strata hmotnosti);
- u osôb, ktoré boli v kontakte s pacientmi s tuberkulózou;
- u osôb s röntgenovými zmenami v pľúcach podozrivých z tuberkulózy.
Ak sa získajú negatívne výsledky, uchýlia sa k metódam obohacovania materiálu: odstreďovanie(sedimentácia) a flotácia. Najčastejšie sa používa flotačná metóda.
Metóda odstreďovania– testovaný materiál sa ošetrí alkáliou a odstredí sa. Zo sedimentu sa pripraví prípravok na mikroskopiu.
Flotačná metóda - na skúmaný materiál sa pôsobí zmesou alkálií a xylénu (benzín, benzén, toluén). Vzorka sa intenzívne trepe 10-15 minút, pridá sa destilovaná voda a nechá sa 1-2 hodiny pri teplote miestnosti. Kvapky uhľohydrátov adsorbujú mykobaktérie a plávajú na povrch a vytvárajú na povrchu penu. Z výslednej peny sa pripraví prípravok na mikroskopiu.
Bakteriologický výskum uskutočnené zasiatím testovaného materiálu (po ošetrení 6-12% roztokom kyseliny sírovej) na 2-3 živné médiá rôzneho zloženia súčasne. Ako zrýchlené metódy bakteriologickej diagnostiky, na skrátenie času izolácie a identifikácie patogénu na 3-4 dni, je vhodná mikrokultivačná metóda (Cenová metóda), ako aj plne automatizované komerčné kultivačné systémy VASTES MGIT 960 a MV/VasT. použité.
Bakteriologická metóda vám umožňuje získať čistú kultúru na určenie jej virulencie a citlivosti na lieky. Táto metóda je široko používaná na sledovanie účinnosti terapie.
Biologická vzorka je najcitlivejší, pretože umožňuje detekovať od 1 do 5 mikrobiálnych buniek v testovanom materiáli. Metóda sa používa pri skúmaní bioptického materiálu, ako aj pri získaní negatívnych výsledkov pomocou prvých dvoch výskumných metód. Na tento účel sa morčatám subkutánne alebo intraperitoneálne injikuje testovaný materiál (1 ml). Po 1-2 mesiacoch sa u zvierat vyvinie generalizovaná tuberkulóza s fatálnym koncom.
Sérologická metóda. Boli navrhnuté RSK, RNGA, enzýmová imunoanalýza, imunobloting a stanovenie CEC.
Tuberkulínová diagnostika je založená na stanovení zvýšenej citlivosti organizmu na tuberkulín (v dôsledku infekcie patogénmi tuberkulózy alebo špecifického očkovania) pomocou kožných alergických testov. Tuberkulín sa používa na vykonanie testu na kožnú alergiu. Tuberkulín je všeobecný názov pre lieky získané z ľudských alebo hovädzích mykobaktérií:
- starý Koch tuberkulín - ATK (Alt Tuberculin Koch), ktorý prvýkrát získal v roku 1880 R. Koch. Je to filtrát z autoklávovanej 5-6-týždňovej bujónovej kultúry Mycobacterium tuberculosis;
- suchý purifikovaný tuberkulín - PPD (purifikovaný proteínový derivát),
získané z kultúr M. tuberculosis a M. bovis;
- purifikovaný tuberkulín pripravený M.A. Linnikova(PPD-L) z kultúr M. tuberculosis a M. bovis.
Na diagnostiku tuberkulózy sa pôvodne používal Pirquetov kožný test (skarifikačný test). V súčasnosti, aby bolo možné včas identifikovať
používa sa primárna infekcia detí a dospievajúcich intradermálny test Mantoux. Pri vykonávaní testu Mantoux sa tuberkulín (PPD) vstrekuje striktne intradermálne na vnútorný povrch strednej tretiny predlaktia, kým sa nevytvorí „tlačidlo“. Výsledky testu sa berú do úvahy po 48-72 hodinách na základe prítomnosti papule. Test Mantoux sa hodnotí takto:
- negatívna - prítomnosť reakcie z injekcie do priemeru 2 mm;
- otázne - priemer papule 2-4 mm alebo hyperémia;
- pozitívny - priemer papule 5-17 mm u detí a dospievajúcich a 5-21 mm
u dospelých;
- hyperergická - papula s priemerom viac ako 17 mm u detí a dospievajúcich a viac ako 21 mm u dospelých.
Tuberkulínová reakcia sa stáva pozitívnou 4-6 týždňov po infekcii alebo očkovaní. Po očkovaní pretrvávajú pozitívne reakcie na tuberkulín 3-7 rokov. Pozitívny výsledok by sa nemal považovať za znak aktívneho procesu. Pozitívny test Mantoux naznačuje, že osoba bola predtým infikovaná mykobaktériami. Ľudia s pozitívnymi tuberkulínovými testami sú ohrození ochorením v dôsledku aktivácie primárneho zamerania. Ak u dospelých pozitívna reakcia naznačuje infekciu, potom u detí, ktoré predtým nereagovali na tuberkulín, sa objaví prvá registrovaná pozitívna reakcia ( tuberkulínový test obrat) označuje nedávnu infekciu a slúži ako indikácia na klinické vyšetrenie a liečbu.
Ak je reakcia negatívna, nehrozí aktivácia primárneho ohniska, ale hrozí primárna infekcia. Negatívny test sa pozoruje u zdravých neinfikovaných jedincov, ako aj u pacientov so strednými formami tuberkulózy.
Pre expresná diagnostika tuberkulóza, RIF sa používa pomocou druhovo špecifických monoklonálnych protilátok, laserovej fluorescenčnej metódy, mikrobiočipov, ako aj PCR, ktorá môže skrátiť výskum na 2 dni.
Liečba. Antibiotická terapia je hlavnou metódou liečby tuberkulózy. Podľa stupňa účinnosti sú lieky proti tuberkulóze rozdelené do 3 skupín:
Skupina A - najúčinnejšie lieky: izoniazid (antimetabolit, analóg kyseliny izonikotínovej, inhibuje syntézu enzýmov zapojených do syntézy mykolových kyselín, ktoré sú súčasťou bunkovej steny mykobaktérií), rifampicín a ich deriváty. Získali sa lieky, ktoré majú lepšie liečivé vlastnosti ako rifampicín (rifapentín a rifabutín), ako aj kombinované lieky (rifater, rifang atď.);
Skupina B - lieky s priemernou účinnosťou: etambutol (syntetické liečivo, inhibuje enzýmy podieľajúce sa na syntéze bunkovej steny mykobaktérií, pôsobí iba proti množiacim sa baktériám), kanamycín, streptomycín, cykloserín, etionamid (protiónamid), pyrazínamid, florimycín, fluorochinolón deriváty;
Skupina C - malé lieky proti tuberkulóze (PAS a Tibon alebo Tiocetozón). Táto skupina liekov sa nepoužíva v ekonomicky rozvinutých krajinách av Rusku.
Veľmi rýchlo sa objavujú kmene mykobaktérií rezistentných na antituberkulotiká. Preto sa používajú kombinácie liekov s rôznym mechanizmom účinku a často sa nahrádzajú aj lieky. Tým sa spomaľuje vznik odolných foriem. V moderných liečebných režimoch sa súčasne používa 3-5 liekov (troj až päťzložkové liečebné režimy).
Špecifická prevencia. Špecifická prevencia sa uskutočňuje podaním živej BCG vakcíny (BCG - Bacille Calmette-Guerin). Kmeň BCG bol vybraný v roku 1919 A. Calmette a C. Guérinom prostredníctvom dlhodobého pasážovania M. bovis na zemiakovo-glycerínprostredia s prídavkom žlče.
Očkovanie sa vykonáva u novorodencov na 3-7 deň života intradermálne. V mieste podania vakcíny sa vytvorí infiltrát s malým uzlíkom v strede. Reverzný vývoj infiltrátu nastáva v priebehu 3-5 mesiacov. Preočkovanie sa vykonáva vo veku 7 a 14 rokov u osôb s negatívnou reakciou Mantoux, preto sa pred ním vykonáva Mantoux test. U novorodencov so zníženou rezistenciou a v oblastiach bez tuberkulózy sa používa menej reaktogénna vakcína BCG-M, ktorá obsahuje 2-krát menej mikróbov.
Po diskusii Pri teoretických otázkach učiteľ vysvetľuje postup pri vykonávaní samostatnej práce.
Samostatná práca:
1. Žiaci pripravujú preparáty z kultúr nepatogénnych mykobaktérií, farbia ich podľa Ziehl-Neelsen, mikroskop, načrtni mikroskopický obrázok do zošita.
2. Žiaci si do pracovného zošita načrtnú schému laboratórnej diagnostiky tuberkulózy.
7. Hodnotenie vedomostí, zručností a schopností na tému lekcie:
Odpovede na otázky a aktivita na hodine sa hodnotia 5-bodovým systémom.
8. Literatúra na vypracovanie témy:
8.1. Hlavná:
1. Galynkin V., Zaikina N., Kocherovets V. Základy farmaceutickej mikrobiológie. 2008.
2. Lekárska mikrobiológia, virológia a imunológia: učebnica pre študentov medicíny. Ed. A.A. Vorobyová. Učebnice a učebnice pomôcky pre vysokoškolské vzdelávanie. Vydavateľ: Lekárska informačná agentúra, 2012. – 702 s.
3. Mikrobiológia: učebnica. pre študentov vysokých škôl. Prednášal prof. vzdelanie, študenti v odbore 060301.65 „Farmácia“ / ed. V.V. Zvereva, M.N. Boychenko. – M.: GEOTAR-Media, 2012. – 608 s.: ill.
4. Odegova T.F., Oleshko G.I., Novikova V.V. Mikrobiológia. Učebnica pre farmaceutické univerzity a fakulty. - Perm, 2009. - 378 s.
8.2. Ďalšie:
1. Korotjajev A.I. Lekárska mikrobiológia, imunológia a virológia: Učebnica pre študentov medicíny. univerzity / A.I. Korotyaev, S.A. Babichev. - 5. vydanie, rev. A
pridať. – Petrohrad: SpetsLit, 2012. – 759 s.: chorý.
2. Lekárska mikrobiológia: učebnica. 4. vyd. Pozdeev O.K. / Ed. IN AND. Pokrovského. – 2010. – 768 s.
3. Manuál lekárskej mikrobiológie. Všeobecná a sanitárna mikrobiológia. Kniha 1 / Zb. autori // Edited by Labinskaya A.S., Volina E.G. – M.: Vydavateľstvo BINOM, 2008. – 1080 s.: ill.
Smernice prepracoval a doplnil profesor N. V. Litusov.
Prerokované na zasadnutí Katedry mikrobiológie, virológie a imunológie.
Pôvodcom sú mikroorganizmy rodu mycobacterium (mycos – huba, baktéria – tyčinka), zahŕňa mnoho druhov (49), patogénnych aj nepatogénnych. Medzi patogénne patria mykobaktérie, ktoré spôsobujú tuberkulózu u ľudí (myc.tuberculosis), zvierat (myc.bovis), vtákov (myc.avium-intracellulare), myší (myc. murium).
Spolu so skutočnými patogénmi zo zvierat a ľudí sa z objektov prostredia izolujú takzvané atypické, neklasifikované, anonymné mykobaktérie, ktoré sa svojimi vlastnosťami líšia od tuberkulózy a navzájom od seba.
Tuberkulóza je infekčné, chronické ochorenie ľudí a zvierat, vrátane vtákov, najmä kurčiat. Patologicky je charakterizovaná tvorbou tuberkulov (tuberkul) a zrazených-degenerovaných tuberkulóznych ložísk. Pôvodcov tuberkulózy u ľudí a dobytka objavil R. Koch v roku 1882. Vtáčie druhy založili Strauss a Gamaleya (1891).
Morfológia. Mycobacterium tuberculosis je mikroorganizmus odolný voči kyselinám, alkoholu a zásadám, je imobilný, netvorí spóry ani kapsuly a nemá bičíky. Ich typickým tvarom sú štíhle alebo mierne zakrivené palice so zaoblenými hranami. V elektrónovom mikroskope majú mykobaktérie všetkých typov vzhľad tyčiniek so zaoblenými hranami. Často sa však vyskytujú zakrivené a oválne tvary. Veľkosti buniek tej istej kultúry sa môžu výrazne líšiť - dĺžka od 1,5 do 4 um, šírka od 0,2 do 0,5 um. Toto je obzvlášť viditeľné v kultúrach rôzneho veku. Bola stanovená fylogenetická blízkosť tuberkulóznych mykobaktérií so žiarivými hubami-aktinomycétami. Táto podobnosť sa prejavuje v pomalom vývoji mykobaktérií na selektívnych živných pôdach, ako aj v spôsobe rozmnožovania, polymorfizme a schopnosti niekedy za určitých podmienok vytvárať vláknité rozvetvené formy s baňovitými opuchmi na koncoch, ktoré sa podobajú aktinomycéty. To bolo dôvodom nahradenia názvu Kochov bacil za Mycobacterium tuberculosis (myc.tuberculosis).
Mykobaktérie sa vyznačujú vysokým obsahom lipidov (od 30,6 do 38,9 %), v dôsledku čoho pomaly prijímajú anilínové farbivá. Ich sfarbenie sa dosiahne použitím koncentrovaného karbolfuchsínu pri zahrievaní. Pri tomto spôsobe farbenia si ju Mycobacterium tuberculosis dobre zachováva a pri pôsobení zriedených kyselín, zásad a alkoholu sa neodfarbuje, čím sa odlišujú od iných mikróbov. Toto je základ pre Ziehl-Neelsenovu metódu farbenia a diferenciácie mykobaktérií.
Mykobaktérie sa ťažko farbia Gramom a vyzerajú tmavo fialové.
V kultúrach izolovaných z dobytka sa častejšie vyskytujú guľovité útvary pravidelného tvaru a rovnakej veľkosti, ako aj samostatne ležiace vláknité útvary.
Kultivácia. Mycobacterium tuberculosis je schopné reprodukovať sa za prísne aeróbnych podmienok na vhodných selektívnych živných pôdach obsahujúcich uhlík, dusík, vodík a kyslík v určitých zlúčeninách. Z minerálnych látok sa ukázali ako životne dôležité horčík, draslík, síra a fosfor. Soli železa a niektoré ďalšie prvky majú stimulačný účinok na rast tuberkulóznych mykobaktérií. Nevyhnutnou podmienkou pre realizáciu biochemických procesov v mykobaktériách je optimálna teplota: 37-38 °C pre ľudský druh, 38-39 °C pre hovädzí dobytok a 39-41 °C pre vtáčie druhy. Je potrebné poznamenať, že Mycobacterium tuberculosis sa vyznačuje pomalým metabolizmom, a preto sa vyznačujú pomalým rastom kultúr na médiách. Ich rast sa objaví po 7-30 dňoch alebo viac.
Pri výbere média by ste mali brať do úvahy jeho účel: na opätovné vysievanie a konzervovanie subkultúr je lepšie použiť jednoduché médiá obsahujúce glycerol (MPGB, glycerínové zemiaky). Na primárnu izoláciu kultúr sa osvedčili len husté vaječné médiá (Petragnani, Gelberg atď.). Pre prácu na štúdiu biochémie mykobaktérií a iné účely je vhodné použiť syntetické médiá bez obsahu bielkovín (Soton, Model).
Na pevných pôdach rastú mykobaktérie vo forme kolónií, ktoré môžu byť hladké (S-forma) alebo bradavičnaté (R-forma), malé alebo veľké, lesklé alebo matné, vo forme izolovaných kolónií alebo vo forme súvislého náter, vo forme bielej alebo bielej so žltým odtieňom, prípadne inej farby.
Biochemické vlastnosti. Mycobacterium tuberculosis obsahuje rôzne enzýmy. Enzýmy esterázy a lipázy rozkladajú tuky, čo umožňuje mykobaktériám ich využívať ako nutričný materiál. Dehydrázy rozkladajú organické kyseliny vrátane aminokyselín. Ureáza rozkladá močovinu, perigalóza rozkladá sacharidy a kataláza rozkladá peroxid vodíka.
Proteolytické enzýmy (proteázy) rozkladajú bielkoviny. Mykobaktérie fermentujú alkohol, glycerol a mnohé sacharidy, lecitín a fosfatidy. Mladé mykobaktérie tuberculosis majú vysoko exprimované redukčné vlastnosti, čo sa prejavuje najmä v ich schopnosti obnoviť telurit.
Mycobacterium tuberculosis má výraznú odolnosť voči chemickým a fyzikálnym vplyvom, najmä voči vysychaniu. Vo vysušenom spúte, kúskoch postihnutého tkaniva a prachu sú mykobaktérie životaschopné 2 až 7 mesiacov alebo dlhšie. Mikrób prežije vo vode 5 mesiacov, v pôde - 7 mesiacov, a keď materiál hnije - 76-167 dní alebo dlhšie. Chlad neovplyvňuje životaschopnosť mykobaktérií.
Mykobaktérie sú veľmi citlivé na priame slnečné žiarenie, v horúcich dňoch v spúte odumierajú do 1,5-2 hodín Ultrafialové lúče sú pre mykobaktérie obzvlášť deštruktívne. Vysoká citlivosť mykobaktérií na teplo má veľký význam z hygienického a preventívneho hľadiska. Vo vlhkom prostredí mykobaktérie umierajú pri 60 0 C po dobu 1 hodiny, pri 65 0 C - po 15 minútach, pri 70-80 0 C - po 5-10 minútach. V čerstvom mlieku pôvodca tuberkulózy pretrváva 9-10 dní, v kyslom mlieku vplyvom kyseliny mliečnej odumiera. Mykobaktérie pretrvávajú v oleji týždne a v niektorých syroch dokonca mesiace. Mycobacterium tuberculosis je v porovnaní s inými nespórotvornými baktériami oveľa odolnejšie voči chemickým dezinfekčným prostriedkom, 5% roztok fenolu a 10% roztok lyzolu ničí patogén po 24 hodinách, 4% formaldehyd po 12 hodinách.
Odporúčajú sa tieto dezinfekčné roztoky na tuberkulózu: 15 % roztok zmesi pripravenej z rovnakých dielov kyseliny sírovej karbolovej a 16 % roztoku hydroxidu sodného, doba pôsobenia do 4 hodín; 3% alkalický roztok formaldehydu s 3-násobnou aplikáciou na objekt a 3-hodinovou expozíciou; bielidlo vo forme prášku, roztokov a suspenzií obsahujúcich najmenej 5 % aktívneho chlóru s expozíciou najmenej 3 hodiny; 3-5% roztok chloramínu B, chlór, 1% roztok glutaraldehydu, 8,5% fenosmolínová emulzia v množstve 1 l/m2 a s expozíciou 3 hodiny atď.
Patogenita. Bovinné mykobaktérie sú patogénne pre mnohé zvieratá (kravy, ovce, kozy, ošípané, kone, mačky, psy, jelene, jelene atď.). Z laboratórnych zvierat sú najcitlivejšie králiky a morčatá, u ktorých sa rozvinie generalizovaná tuberkulóza.
Vtáčie mykobaktérie spôsobujú tuberkulózu u kurčiat, moriek, perličiek, bažantov, pávov, holubov, kačíc atď. V prirodzených podmienkach sa domáce zvieratá (kone, ošípané, kozy, ovce a niekedy aj hovädzí dobytok) infikujú vtáčími mykobaktériami Človek.
Inkubačná doba trvá niekoľko týždňov až niekoľko rokov. V organizme je dokázané pretrvávanie L-foriem, ktoré majú schopnosť premeniť sa na typické mykobaktérie. Prítomnosť L-foriem sa považuje za príčinu relapsu tuberkulózy u zdravých stád (V.S. Fedoseev, A.N. Baigazanov, 1987).
Laboratórna diagnostika. Je ťažké izolovať pôvodcu tuberkulózy v jeho čistej forme. Úspech do značnej miery závisí od charakteru študovaného materiálu. Ako posledné môžete použiť postihnuté orgány a tkanivá, hnis, mlieko, maslo, tvaroh, moč, výkaly, hnoj, pôdu, vodu, škrabance z rôznych objektov budov pre hospodárske zvieratá atď. V každom prípade je pred sejbou potrebné zvoliť vhodný spôsob spracovania skúmaného materiálu.
Na odstránenie cudzej mikroflóry sa testovaný materiál (mlieko, moč, hlien, postihnuté orgány a tkanivá) ošetrí 6-10% roztokom kyseliny sírovej (metóda Ghon). Celkový dopad roztoku kyseliny sírovej na materiál by nemal presiahnuť 25-30 minút.
Na spracovanie tekutého, polotekutého materiálu a zoškrabov z biotopov zvierat sa používa metóda flotácie. Podstata metódy spočíva v tom, že skúmaný materiál sa pretrepe v banke s uhľovodíkmi (benzén, benzín atď.) a na prípravu náterov, naočkovanie živín, sa použije plávajúca vrstva peny, teda flotátu s obsahom mycobacterium tuberculosis. médiá a infikovanie laboratórnych zvierat.
Keď sú zvieratá, ktoré pozitívne reagujú na tuberkulín, porazené a v lymfatických uzlinách, tkanivách a orgánoch tuberkulóznej povahy nie sú žiadne patologické zmeny, jatočné telá sa uvoľňujú bez obmedzení, kože - bez dezinfekcie.
Mlieko od kráv nepostihnutých tuberkulózou sa na farme neutralizuje pri 90 0 C počas 5 minút alebo pri 85 0 C počas 30 minút, potom sa odošle do mliekarne, kde sa za normálnych podmienok opakovane pasterizuje. V súkromnom sektore je zakázané predávať mlieko a mliečne výrobky na trhu z fariem nepostihnutých tuberkulózou a od klinicky chorých a pozitívnych zvierat.
Celé jatočné telo a všetky ostatné jatočné produkty sa posielajú na likvidáciu v dvoch prípadoch: prvý - keď majú jatočné telá chudý tuk, akúkoľvek formu poškodenia orgánov alebo lymfatických uzlín tuberkulózou, druhý - keď sa zistí generalizovaný proces tuberkulózy bez ohľadu na tučnota.
Alergická diagnóza tuberkulózy. V praxi má alergická diagnostika pomocou tuberkulínu hlavný význam pre intravitálne rozpoznanie tuberkulózy u zvierat a vtákov (R. Koch, 1890). Treba zdôrazniť, že ešte pred Kochovým posolstvom v Rusku Gelman v rokoch 1888-1889. pripravil extrakt z baktérií tuberkulózy a testoval ho na diagnostické účely na kravách s tuberkulózou, pričom získal pozitívny výsledok. Diagnostika pomocou tuberkulínu si vydobyla pevné postavenie v medicíne a veterinárnej medicíne. V súčasnosti je hlavnou metódou testovania zvierat na tuberkulózu intradermálny tuberkulínový test. Na výrobu tuberkulínov pre cicavce sa používajú kmene len jedného druhu hovädzieho dobytka. Používa sa suchý purifikovaný tuberkulín (proteínový purifikovaný derivát - PPD).
Imunita a prostriedky špecifickej prevencie. Pri tuberkulóze je nesterilná, trvá dovtedy, kým sú v tele živé mycobacterium tuberculosis.
Vakcínu proti tuberkulóze navrhli v roku 1924 francúzski vedci Calmette a Guerin.
Vo veterinárnej praxi sa BCG vakcína používa na farmách nezasiahnutých tuberkulózou v súlade s pokynmi schválenými v roku 1985 (M.A. Safin).
Obsah článku