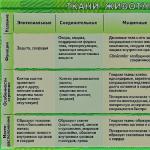
Pravila za transfuziju skladištenja svježe smrznute plazme. Karakteristike transfuzije svježe smrznute plazme
Transfuzija svježe smrznute plazme se izvodi putem standardnog sistema za transfuziju krvi sa filterom, ovisno o kliničkim indikacijama - mlazom ili kap po kap; kod akutnog DIC-a s teškim hemoragičnim sindromom - mlazom. Zabranjeno je transfuziju svježe smrznute plazme na više pacijenata iz iste posude ili boce.
Prilikom transfuzije svježe smrznute plazme potrebno je uraditi biološki test (slično transfuziji krvnih nosača plinova).
Prvih nekoliko minuta nakon početka infuzije svježe smrznute plazme, kada primatelj još nije ušao u cirkulaciju veliki broj zapremina transfuzije presudna je za nastanak mogućih anafilaktičkih, alergijskih i drugih reakcija.
Količina transfuzirane svježe smrznute plazme ovisi o kliničkim indikacijama. Za krvarenje povezano s DIC-om, indikovana je primjena najmanje 1000 ml svježe smrznute plazme u isto vrijeme pod kontrolom hemodinamskih parametara i centralnog venskog pritiska. Često je potrebno ponovo primijeniti iste količine svježe smrznute plazme uz dinamičko praćenje koagulograma i kliničke slike. U ovom stanju davanje malih količina (300-400 ml) plazme je neefikasno.
U slučaju akutnog masivnog gubitka krvi (više od 30% volumena cirkulirajuće krvi, za odrasle - više od 1500 ml), praćenog razvojem sindroma akutne diseminirane intravaskularne koagulacije, količina transfuzirane svježe smrznute plazme treba biti najmanje 25 -30% ukupnog volumena transfuzijskih medija propisanih za nadoknadu gubitka krvi, tj. najmanje 800-1000 ml.
Kod sindroma kronične diseminirane intravaskularne koagulacije, u pravilu se kombinira transfuzija svježe smrznute plazme s propisivanjem direktnih antikoagulansa i antiagregacijskih sredstava (potreban je koagulološki nadzor, što je kriterij adekvatnosti terapije). U ovoj kliničkoj situaciji, zapremina sveže zamrznute plazme koja se jednom transfundira iznosi najmanje 600 ml.
Kod teških oboljenja jetre praćenih nagli pad nivo faktora koagulacije u plazmi i nastalo krvarenje ili opasnost od krvarenja tokom operacije, indikovana je transfuzija svježe smrznute plazme brzinom od 15 ml/kg tjelesne težine, a nakon 4-8 sati ponovljena transfuzija plazme u manjem volumenu (5-10 ml/kg).
Neposredno prije transfuzije, svježe smrznuta plazma se odmrzava u vodenom kupatilu na temperaturi od 37°C. Odmrznuta plazma može sadržavati ljuspice fibrina, ali to ne sprječava njenu upotrebu sa standardnim uređajima za intravensku transfuziju sa filterom.
Mogućnost dugotrajnog skladištenja svježe smrznute plazme omogućava da se ona akumulira od jednog donora kako bi se implementirao princip „jedan donor – jedan primalac“, što omogućava naglo smanjenje antigenskog opterećenja primatelja.
Od gore navedenih različitih vrsta plazme, najvredniji i najučinkovitiji terapeutski proizvod je svježe smrznuta plazma (FFP). Visoko lekovita svojstva FFP se objašnjava očuvanjem svih faktora koagulacije proteina u njemu, uključujući i one labilne, tokom 12 mjeseci skladištenja na temperaturi od 30-40 °C.
Prilikom odmrzavanja FFP-a preporučuje se upotreba dodatne (druge) plastične vrećice kako bi se osigurala zaštita zaptivanja u vodenom kupatilu.
Odmrznuta plazma (na temperaturi vode od 37-38 °C) ne smije sadržavati zamućenost, fibrinske ljuspice ili ugruške (ako postoje, plazma nije pogodna za transfuziju). U transfuzijskoj praksi treba koristiti donorska plazma kompatibilna sa ABO antigenima i primaočevim Rh faktorom. Međutim, u u slučaju nužde Dozvoljeno je koristiti male količine plazme grupe A(P) i B(P1) za pacijente grupe 0(1) i plazme grupe AB(IV) za pacijente bilo koje grupe.
Odmrznuta plazma se ne može skladištiti i treba je koristiti najkasnije 1-2 sata nakon odmrzavanja kako bi se izbjegao gubitak aktivnosti faktora zgrušavanja. Transfuzije FFP-a mogu uzrokovati urtikariju ili alergijske reakcije, reakcije anafilaktičkog tipa su moguće, iako rijetke. U tom smislu, pacijenti koji su senzibilizirani na parenteralno primijenjene proteine ne bi trebali biti podvrgnuti transfuziji plazme. Prilikom opravdavanja indikacija za upotrebu transfuzije različitih vrsta plazme, uključujući i FFP, treba imati u vidu osnovni stav da su neki od faktora koagulacije proteina u plazmi stabilni (fibrinogen – faktor I, protrombin – faktor I, Božić – faktor IX, faktori XI, XII i XIII), a drugi deo je labilan (proakcelerin - faktor V, prokonvertin - faktor VII, antihemofilni - faktor VIII).
Labilni faktori V, VII i VIII brzo (12-24 sata) gube svoju aktivnost u pohranjenoj cijeloj konzerviranoj krvi ili u plazmi izoliranoj iz nje. Istovremeno, u svježe smrznutoj plazmi aktivnost ovih faktora ostaje potpuno netaknuta 12 mjeseci ili više. Aktivnost stabilnih faktora (I, II, IX, X, XI, XII, XIII) duže traje u punoj krvi, kao iu nativnoj i smrznutoj plazmi. Ova važna tačka o očuvanju faktora koagulacije treba da posluži kao obrazloženje za upotrebu nativne ili sveže zamrznute plazme u jednom ili drugom obliku koagulopatije (videti Poglavlje XII).
LITERATURA
- Agranenko V.A. Krvni proizvodi i krvne zamjene. - M.: 1956. - 163 str.
- Agranenko V.A., Melkikjan N.A. Krioprezervacija crvenih krvnih zrnaca oporavljenih nakon dugog skladištenja // Probl. hematol. i prelivanje, krv. 1977. - br. 5. str. 45-50.
- Agranenko V.A., Golubeva V.L. Citroglukofosfat je efikasan rastvor za konzerviranje krvi // Sov. med. - 1979. - br. 9. - str. 19-22.
- Agranenko V.A. i dr. Očuvanje eritrokoncentrata osiromašenog leukocitima i trombocitima (način proizvodnje i transfuziološke prednosti) // Probl. hematol. i prelivanje, krv. - 1980. - br. 9. - str. 15-19.
- Agranenko V.A., Lisovskaya I.L., Kompanija, A.U. Funkcionalna korisnost trombocita u konzerviranoj krvi za 1-7 dana skladištenja // Probl. hematol. i prelivanje, krv. - 1981. - br. 2. - str. 36-41.
- Agranenko V.A. i dr. O pitanju funkcionalnih svojstava granulocita dobivenih automatskom citaferezom // Probl. hematol. i prelivanje, krv. - 1981. - br. 3. - str. 18-20.
- Agranenko V.A., Fedorova L.I. Smrznuta krv i njena klinička primjena. - M.: Medicina, 1983. - 120 str.
- Agranenko V.A., Markova N.A. i dr. Vraćanje korisnosti konzervirane krvi nakon dugotrajnog skladištenja // Hematol. i transfuziol. - 1983. - br. 10. - str. 53-54.
- Agranenko V.A., Fedorova L.I. Krioprezervacija eritrocita // Krioprezervacija staničnih suspenzija. - Kijev: Naukova dumka, 1983. - P. 79~97.
- Agranenko V.A., Ermalovič S.V. Krioprezervacija leukocita // Ibid. - str. 98-106.
- Agranenko V.A., Kompaniets A.M. Krioprezervacija trombocita // Ibid. - str. 107-116.
- Agranenko V.A. i dr. Metode za izolovanje koncentrata trombocita i leukocita iz ljuskavog sloja trombocita sačuvane krvi.. Hematol. i transfuziol. - 1985. - br. 11. - str. 54-59.
- Agranenko V.A., Suvorova I.A. i dr. Nova otopina za konzerviranje krvi sa adeninom, nikotinamidom i fosfatima // Hematol. i transfuziol. - 1985. - br. 2. - str. 12-18.
- Agranenko V.A., Azovskaya S.A. i dr. Terapijska efikasnost transfuzije restauriranih ("pomlađenih") eritrocita u anemijskim stanjima // Hematol. i transfuziol. - 1986. - br. 10.-S. 3-7.
- Agranenko V.A. i dr. Krioprezervacija granulocita rastvorom “leukkriodmat” // Ibid. - 1986. - br. 12. - str. 26-28.
- Agranenko V.A., Sukhanov Yu.S. Očuvanje i krioprezervacija krvnih stanica - dostignuća i perspektive // Ibid. - 1987. - br. 10. - str. 10-14.
- Agranenko V.A., Suvorova I.A. i dr. Morfofunkcionalna korisnost krvi i koncentrata eritrocita sačuvanih u polimernim posudama i staklenim bocama // Ibid. - 1987. - br. 7. - str. 28-32.
- Agranenko V.A. i dr. Izolacija koncentrata trombocita iz leukoplateletnog sloja donorske krvi i njihovo očuvanje // Ibid. - 1991. - br. 3. - str. 29-32.
- Almazov V.A. i dr. Fiziologija ljudskih leukocita. - L.: Nauka, 1979. - 232 str.
- Vorobyov A.I., Gorodeckij V.M., Kryuchkov M.I. Dobivanje trombocitne mase i njena primjena u liječenju leukemije // Plazmafereza i gravitacijska kirurgija. - Erevan, 1991. - str. 94-98.
- Gavrilov O.K., Rusanov V.M. Krvni proizvodi i njihova klinička primjena // Priručnik o transfuziji krvi i krvnim zamjenama. - M.: Medicina, 1982. - P. 76-92.
- Gavrilov O.K., Rusanov V.M. Krvni proizvodi // Vodič za opću i kliničku transfuziologiju. - M.: Medicina, 1979. - P. 176-189.
- Gorodetsky V.M. Dobivanje trombocita od jednog donora intermitentnom trombocitaferezom i njihova primjena u amegakariocitnoj trombocitopeniji: Sažetak teze. dis. dr.sc. med. Sci. - M., 1981. - 32 str.
- Gorodetsky V.M., Vorobiev A.I. Potvrda terapijska doza trombociti od jednog donora // Gravitacijska krvna hirurgija. - M., 1983. - P. 153-154.
- Grozdov D.M. Prirodni nadomjesci krvi // Transfuzija krvi. - M.: Medicina, 1951. - P. 257-287.
- Guseinov Ch.S. Fiziologija i patologija trombocita. - M.: Medicina, 1971. P. 126-156.
- Zabelina T. S. Sposobnost stvaranja kolonija hematopoetskih stanica bolesnika s kroničnom mijeloidnom leukemijom: Sažetak teze. dis. dr.sc. med. Sci. - L., 1979. - 128 str.
- Kalinin N.N. Plazmacitafereza na frakcionatorima krvi (principi i metode primjene, djelovanje na organizam): Sažetak diplomskog rada. dis. doc. med. Sci. - M., 1984. - 32 str.
- Kartashevsky N.G. i sl. Klinički značaj mikrougrušci transfuzirane krvi // Kirurgija. - 1974. - br. 12. - str. 56-60.
- Kompaniets A.M. Očuvanje koncentrata trombocita i njihova terapijska efikasnost: Sažetak diplomskog rada. dis. doc. med. Sci. - M., 1992. - 42 str.
- Leontovič V.A., Abezgauz N.N. Zamrzavanje bijelih krvnih zrnaca periferna krv za njihovo dugotrajno skladištenje // Problem. hematol. i prelivanje, krv. - 1966. - br. 9. - str. 24-30.
- Leontovič V.A., Abezgauz N.N., Trošina V.M. Metoda zamrzavanja granulocita dimetilacetamidom // Sovrem. problem cryobiol. i kriomed. - M., 1975. - P. 75-84.
- Pushkar N.S., Belous A.M. Aktuelni problemi kriobiologije. - Kijev: Naukova dumka, 1981. - 584 str.
- Svedentsov E.P. Savremene metode dobivanje koncentrata trombocita u kliničke svrhe // Transfuz. med. St. Petersburg. - 1995. - br. 5. - str. 27-28.
- Tibilova N.N., Agranenko V.A. i dr. Utjecaj sobne temperature na sigurnost krvi u konzervi // Hematol. i transfuziol. - 1988. - br. 5. - str. 21-25.
- Filatov A.N. Priprema i transfuzija plazme i seruma // Vodič za transfuziju krvi i zamjene krvi. - L.: Medicina, 1973. - P. 205-220.
- Goldman U, Lowenthal F. (er.) Leukociti: odvajanje, sakupljanje i transfuzija // Acad. Press., 1975. - 602 str.
- Chaplin Y. Retrospektiva uredništva, zamrznute crvene krvne stanice // New Engl. J. Med. - 1984. - br. 311. - P. 1696-1698.
- Calhoun L. Priprema i primjena krvnih pripravaka. Ch.13, str.305-333 // Petz L. et al. (ur.) / Klinička praksa transfuzijske medicine. - N.Y.: Churchill Leuingstone, 1996.
- Huestis Zgt;., Bove /., Bush Sh. (ur.) Praktična transfuzija krvi // Little, Brown company, 1981. - 470 str.
- Mollison P., Engelfriet C, Contreras M. Transfuzija krvi u kliničkoj medicini. - 9. izdanje. - Oxford, 1993. - 1015 str.
- Rasz Z, Thek M. Buffy sloj plazme bogate trombocitima. Usporedba dvije tehnike obrade trombocita //Vox Sang. - 1984. - br. 47. - str. 108-113.
- Tehnički priručnik // Amer. Ass. banaka krvi. - 10. izdanje. Arlington. - 1990. - 665 str.
- Valeri C. Banka krvi i upotreba smrznutih krvnih proizvoda // CRC Press, 1976. - 417 str.
Uključeno u pripreme
ATX:B.05.A.A Preparati krvne plazme i lijekovi za zamjenu plazme
B.05.A.X.03 Krvna plazma
farmakodinamika:Krvne zamjene i otopine za transfuziju. Sadrži faktore zgrušavanja krvi. Ima hemostatski efekat.
Smanjuje rizik od krvarenja u moždanim komorama kod nedonoščadi (do 32. sedmice gestacije ili manje od 1500 g tjelesne težine).
farmakokinetika:Nije opisano.
Indikacije:Obnavljanje hemodinamike i korekcija hemostaze (šok, gubitak krvi, koagulopatije).
Plazma se koristi za zamjenu albumina, antitrombina III, faktora zgrušavanja krvi, imunoglobulina i trombocita.
XIX.T79.T79.4 Traumatski šok
XVIII.R50-R69.R57.8 Druge vrste šoka
XVIII.R50-R69.R57.1 Hipovolemijski šok
IV.E70-E90.E86 Smanjenje zapremine tečnosti
XIX.T20-T32.T30 Termalni i hemijske opekotine neodređena lokalizacija
XVIII.R70-R79.R77 Druge abnormalnosti proteina plazme
Kontraindikacije:Preosjetljivost, tromboembolijske bolesti.
Pažljivo:Nema dostupnih informacija.
Trudnoća i dojenje: Upute za upotrebu i doziranje:Doza plazme zavisi od potrebnog nivoa faktora zgrušavanja. Količina plazme je izražena u jedinicama; jedna jedinica plazme (obično oko 250 ml) odgovara onoj pune krvi koja je potrebna za njenu proizvodnju.
Prije upotrebe morate pažljivo provjeriti integritet boca i prisutnost etikete. Zatim uklonite premaz s grla boce, tretirajte poklopac 96% etanolom i savijte poklopce poklopca sterilnom pincetom, podmažite gumeni čep jodom - u ovom obliku, ako je plazma nativna, pogodna je za transfuziju. Ako je plazma suha, onda nakon obrade gumeni čep treba probušiti s dvije kratke sterilne igle. Jednu iglu pričvrstiti na bočicu sa rastvaračem, druga služi za uklanjanje vazduha prilikom ulivanja rastvarača u bočicu sa plazmom. Plazma se može razrijediti do različitih koncentracija i, ovisno o indikaciji za transfuziju, pripremiti kao hipertonična ili izotonična otopina. Nativna plazma bez citrata je pogodna za upotrebu 3 dana. Suvu plazmu bez citrata treba otopiti samo prije upotrebe. Otapa se u destilovanoj vodi, 0,9% rastvoru natrijum hlorida ili 5% rastvoru dekstroze ne duže od 10 minuta na sobnoj temperaturi.
Transfuzija se vrši putem standardnih sistema za transfuziju krvi sa filterima. Za transfuziju se koristi samo jednogrupna (AB0 i Rh faktor) plazma bez citrata sa krvlju primaoca. Transfuzija može biti intravenozno i intraosalno. Prije transfuzije, provodi se trostruki biološki test kako bi se utvrdila individualna kompatibilnost. U tu svrhu pacijentu se brzo ubrizgava 15-20 kapi, zatim 10 i 20 ml, sa pauzom od 3 minute između svake primjene. Ako pacijent ne reaguje, primjenjuje se cijela doza.
U slučaju šoka, ovisno o količini popratnog gubitka krvi i hemodinamskim parametrima, ubrizgava se do 2 litre u mlazu. Za povrede lobanje preporučuje se upotreba koncentriranih (2-3 puta) rastvora suve plazme bez citrata.
Plazmu treba primijeniti u hemostatske svrhe ranih datuma skladištenje 250-500 ml. Ako je potrebno, doza se može povećati. Za nedostatak proteina, intoksikaciju, oštećenje jetre i bubrega - u dozama do 500 ml.
U ranim djetinjstvo- 8-15 ml/kg tjelesne težine djeteta, u zavisnosti od indikacija.
Nuspojave:Preopterećenje kardiovaskularnog sistema i plućni edem - uz brzu transfuziju velikih količina.
Hipotermija, acidoza, hipokalcemija i hiperkalemija, srčana toksičnost - uz masivne transfuzije hladne plazme.
Diseminirana intravaskularna koagulacija - sa velikim količinama transfuzije.
Hemoliza, zatajenje bubrega - zbog transfuzije nekompatibilne plazme.
Teške anafilaktičke reakcije, pireksija, urtikarija ili zimica.
Infekcija hepatitisom B, C, HIV-om, citomegalovirusom, uzročnicima Creutzfeldt-Jakobove bolesti, Chagasove bolesti, malarije, sifilisa.
Iz pluća: rijetka, ali po život opasna komplikacija - akutna ozljeda pluća, razvija se 1-6 sati nakon početka infuzije i javlja se kao akutna respiratornog distres sindroma, rješava se nakon 2-4 dana kada intenzivne njege. Smatra se da su uzrok HLA-specifična antitijela u plazmi žena koje su rađale više puta.
predoziranje:Nije opisano.
interakcija:Otopine koje sadrže Ca2+ (Ringerov rastvor) ne treba koristiti za rastvaranje suve plazme.
Nemojte vršiti transfuziju istovremeno sa drugim lekovima.
Specialne instrukcije:Plazmafereza je prvi i jedini tretman za koji je u studijama dokazano da je superiorniji od suportivne terapije za Guillain-Barréov sindrom. Međutim, treba ga uporediti sa novijim tretmanima kao što su imunoglobulini.
Kontinuirana plazmafereza može biti efikasnija od povremene plazmafereza. Albumin je vjerovatno bolji od svježe smrznute plazme kao zamjenske tekućine. Plazmafereza je najefikasnija kada se liječenje započne u prvih 7 dana od početka bolesti, ali je i dalje efikasna kada se liječenje započne 30 dana. Vrijednost plazmafereze kod djece mlađe od 12 godina nije poznata.
Plazmu treba rezervisati za pacijente sa dokumentovanim poremećajima koagulacije. Indikacije uključuju urođeni nedostatak faktora zgrušavanja, ako nisu dostupni specifični koncentrati, teške višestruke nedostatke faktora koagulacije (na primjer, kod bolesti jetre, potreba za brzim zaustavljanjem djelovanja kumarinskih antikoagulanata, kod DIC sindroma). Može se koristiti nakon masivnih transfuzija krvi ako postoji nedostatak faktora zgrušavanja, kao i za prevenciju krvarenja kod potvrđenih poremećaja koagulacije.
Plazma se ne smije koristiti za zamjenu plazme ili u nutritivne svrhe!
Instrukcije41. Transfundirana sveže zamrznuta plazma donora mora biti iste ABO grupe kao i primaoca. Raznolikost prema Rh sistemu se ne uzima u obzir. Prilikom transfuzije velikih količina svježe smrznute plazme (više od 1 litre) mora se uzeti u obzir podudarnost davaoca i primaoca za antigen D.
42. U hitnim slučajevima, u nedostatku jednogrupne svježe smrznute plazme, dozvoljena je transfuzija svježe smrznute plazme grupe AB(IV) primaocu sa bilo kojom krvnom grupom.
43. Medicinske indikacije za propisivanje transfuzije svježe smrznute plazme su:
a) akutni DIC, koji komplikuje tok šokova različitog porijekla (septički, hemoragični, hemolitički) ili uzrokovanih drugim uzrocima (embolija amnionska tečnost, crash sindrom, teška ozljeda sa drobljenjem tkiva, opsežna hirurške operacije, posebno na plućima, krvnim sudovima, mozgu, prostati), sindrom masivne transfuzije;
b) akutni masivni gubitak krvi (više od 30% volumena cirkulirajuće krvi) sa razvojem hemoragičnog šoka i sindroma diseminirane intravaskularne koagulacije;
c) bolesti jetre, praćene smanjenjem proizvodnje faktora koagulacije plazme i, shodno tome, njihovim nedostatkom u cirkulaciji (akutni fulminantni hepatitis, ciroza jetre);
d) predoziranje indirektnim antikoagulansima (dikumarin i drugi);
e) terapijska plazmafereza kod pacijenata sa trombotičkom trombocitopenijskom purpurom (Moschkowitzova bolest), teškim trovanjem, sepsom, akutnim sindromom diseminirane intravaskularne koagulacije;
f) koagulopatija uzrokovana nedostatkom fizioloških antikoagulansa u plazmi.
44. Transfuzija (transfuzija) svježe smrznute plazme vrši se mlazom ili kap po kap. Kod akutnog DIC-a s teškim hemoragičnim sindromom, transfuzija (transfuzija) svježe smrznute plazme se izvodi samo u mlazu. Prilikom transfuzije (transfuzije) svježe smrznute plazme potrebno je izvršiti biološki test (sličan onom koji se izvodi pri transfuziji (transfuziji) krvi donora i komponenti koje sadrže eritrocite).
45. Za krvarenje povezano sa DIC-om, daje se najmanje 1000 ml svježe smrznute plazme, uz praćenje hemodinamskih parametara i centralnog venskog tlaka.
U slučaju akutnog masivnog gubitka krvi (više od 30% volumena cirkulirajuće krvi, za odrasle - više od 1500 ml), praćenog razvojem sindroma akutne diseminirane intravaskularne koagulacije, količina transfuzirane svježe smrznute plazme treba biti najmanje 25 -30% ukupnog volumena transfuzirane krvi i (ili) njenih komponenti, propisanih za nadoknadu gubitka krvi (najmanje 800-1000 ml).
Kod teških oboljenja jetre, praćenih naglim smanjenjem nivoa faktora koagulacije plazme i krvarenjem ili krvarenjem tokom operacije, vrši se transfuzija svježe smrznute plazme brzinom od 15 ml/kg tjelesne težine primaoca, a zatim (nakon 4-8 sati ponovljenom transfuzijom svježe smrznute plazme u manji volumen (5-10 ml/kg).
46. Neposredno prije transfuzije (transfuzije), svježe smrznuta plazma se odmrzava na temperaturi od 37 C pomoću posebno dizajnirane opreme za odmrzavanje.
47. Transfuzija (transfuzija) svježe smrznute plazme treba započeti u roku od 1 sata nakon odmrzavanja i trajati ne duže od 4 sata. Ako nema potrebe za korištenjem odmrznute plazme, ona se čuva u rashladnoj opremi na temperaturi od 2-6 C 24 sata.
48. Za povećanje sigurnosti transfuzije krvi, smanjenje rizika od prenošenja virusa koji uzrokuju zarazne bolesti, sprječavanje razvoja reakcija i komplikacija koje nastaju u vezi sa transfuzijom (transfuzijom) krvi davaoca i (ili) njenih komponenti, koristiti svježe smrznutu krv. plazma, u karantinu (ili) svježe smrznuta plazma virus (patogen) inaktiviran.
Ovo se radi kod mnogih bolesti. U oblastima kao što su onkologija, opća hirurgija i neonatalna patologija, teško je bez ove procedure. Saznajte u kojim slučajevima i kako se vrši transfuzija krvi.
Pravila transfuzije krvi
Mnogi ljudi ne znaju šta je transfuzija krvi i kako se ova procedura odvija. Liječenje osobe ovom metodom počinje svoju povijest daleko u antičko doba. Srednjovjekovni ljekari su naširoko praktikovali takvu terapiju, ali ne uvijek uspješno. Hemotransfuziologija započinje svoju modernu istoriju u 20. veku zahvaljujući brzom razvoju medicine. Ovo je olakšano identifikacijom Rh faktora kod ljudi.
Naučnici su razvili metode za očuvanje plazme i stvorili zamjene za krv. Komponente krvi koje se široko koriste za transfuziju stekle su priznanje u mnogim granama medicine. Jedno od područja transfuziologije je transfuzija plazme, čiji princip se zasniva na uvođenju svježe smrznute plazme u tijelo pacijenta. Metoda liječenja transfuzijom krvi zahtijeva odgovoran pristup. Izbjeći opasne posljedice, postoje pravila za transfuziju krvi:
1. Transfuzija krvi se mora odvijati u aseptičnom okruženju.
2. Prije zahvata, bez obzira na ranije poznate podatke, ljekar mora lično provesti sljedeće studije:
- utvrđivanje članstva u grupama po sistemu AB0;
- određivanje Rh faktora;
- provjerite da li su donor i primalac kompatibilni.
3. Zabranjeno je koristiti materijal koji nije testiran na AIDS, sifilis i serumski hepatitis.
4. Masa uzetog materijala ne bi trebalo da prelazi 500 ml. Mora ga izmjeriti ljekar. Može se čuvati na temperaturi od 4-9 stepeni 21 dan.
5. Za novorođenčad, postupak se provodi uzimajući u obzir individualnu dozu.
Kompatibilnost krvnih grupa tokom transfuzije
Osnovna pravila transfuzije predviđaju strogu transfuziju krvi po grupama. Postoje posebne šeme i tabele za uparivanje donatora i primaoca. Prema Rh sistemu (Rh faktor), krv se dijeli na pozitivnu i negativnu. Osoba koja ima Rh+ može dobiti Rh-, ali ne i obrnuto, inače će to dovesti do lijepljenja crvenih krvnih zrnaca. Prisustvo AB0 sistema jasno je prikazano u tabeli:
Bilješka!
Gljivice vam više neće smetati! Elena Malysheva detaljno govori.
Elena Malysheva - Kako smršati, a da ništa ne radite!
Na osnovu toga moguće je odrediti glavne obrasce transfuzije krvi. Osoba sa O (I) grupom je univerzalni donor. Prisustvo AB (IV) grupe ukazuje da je vlasnik univerzalni primalac, može primiti infuziju materijala iz bilo koje grupe. Nosiocima A (II) mogu se transfuzirati O (I) i A (II), a osobama sa B (III) mogu se transfuzirati O (I) i B (III).
Tehnika transfuzije krvi
Uobičajena metoda liječenja raznih bolesti je indirektna transfuzija svježe smrznute krvi, plazme, trombocita i crvenih krvnih zrnaca. Vrlo je važno da se postupak izvede ispravno, striktno prema odobrenim uputama. Ova transfuzija se vrši pomoću posebnih sistema sa filterom, jednokratni su. Ljekar koji prisustvuje, a ne mlađe medicinsko osoblje, snosi punu odgovornost za zdravlje pacijenta. Algoritam transfuzije krvi:
- Priprema pacijenta za transfuziju krvi uključuje uzimanje anamneze. Doktor utvrđuje da li pacijent ima hronične bolesti i trudnoću (kod žena). Radi potrebne testove, određuje AB0 grupu i Rh faktor.
- Donorski materijal odabire doktor. Pogodnost se procjenjuje pomoću makroskopske metode. Dvostruka provjera pomoću sistema AB0 i Rh.
- Pripremne mjere. Provodi se niz testova kako bi se utvrdila kompatibilnost materijala donora i pacijenta instrumentalnim i biološkim metodama.
- Izvođenje transfuzije. Vrećica sa materijalom mora ostati na sobnoj temperaturi 30 minuta prije transfuzije. Postupak se izvodi aseptičkom kapaljkom za jednokratnu upotrebu brzinom kapi u minuti. Tokom transfuzije pacijent mora biti potpuno miran.
- Doktor popunjava protokol transfuzije krvi i daje upute mlađem medicinskom osoblju.
- Primalac se prati tokom dana, posebno pomno u prva 3 sata.
Transfuzija krvi iz vene u zadnjicu
Autohemotransfuzijska terapija je skraćeno autohemoterapija; to je transfuzija krvi iz vene u stražnjicu. To je postupak liječenja. Glavni uvjet je injekcija vlastitog venskog materijala, koja se provodi u glutealni mišić. Stražnja se treba zagrijati nakon svake injekcije. Kurs se sastoji od dana, tokom kojih se volumen ubrizganog krvnog materijala povećava sa 2 ml na 10 ml po injekciji. Autohemoterapija je dobar metod imunološka i metabolička korekcija vlastitog tijela.
Direktna transfuzija krvi
Moderna medicina koristi direktnu transfuziju krvi (direktno u venu od donora do primaoca) u rijetkim hitnim slučajevima. Prednosti ove metode su da izvorni materijal zadržava sva svoja svojstva, ali nedostatak je složen hardver. Transfuzija ovom metodom može uzrokovati razvoj embolije vena i arterija. Indikacije za transfuziju krvi: poremećaji koagulacionog sistema kada su druge vrste terapije neuspešne.
Indikacije za transfuziju krvi
Glavne indikacije za transfuziju krvi:
- veliki hitni gubici krvi;
- gnojne kožne bolesti (bubuljice, čirevi);
- DIC sindrom;
- predoziranje indirektnim antikoagulansima;
- teška intoksikacija;
- bolesti jetre i bubrega;
- hemolitička bolest novorođenčadi;
- teška anemija;
- hirurške operacije.
Postoji opasnost od ozbiljnih posljedica kao posljedica transfuzije krvi. Glavne kontraindikacije za transfuziju krvi mogu se identificirati:
- Zabranjeno je vršiti transfuziju krvi materijala nekompatibilnog sa AB0 i Rh sistemima.
- Apsolutno neprikladan je donor koji ima autoimune bolesti i krhke vene.
- Otkrivanje 3 stadijuma hipertenzije, bronhijalna astma, endokarditis, cerebrovaskularne nezgode također će biti kontraindikacije.
- Transfuzija krvi može biti zabranjena iz vjerskih razloga.
Transfuzija krvi - posljedice
Posljedice transfuzije krvi mogu biti pozitivne i negativne. Pozitivno: brz oporavak organizma nakon intoksikacije, povišen hemoglobin, lijek za mnoge bolesti (anemija, trovanja). Negativne posljedice može nastati kao posljedica kršenja tehnika transfuzije krvi (embolijski šok). Transfuzija može uzrokovati da pacijent pokaže znakove bolesti koje su bile prisutne kod donora.
Video: stanica za transfuziju krvi
Informacije predstavljene u članku su samo u informativne svrhe. Materijali članka ne zahtijevaju samoliječenje. Samo kvalificirani ljekar može postaviti dijagnozu i na osnovu toga dati preporuke za liječenje individualne karakteristike konkretnog pacijenta.
Pravila za transfuziju krvi. Plazma kompatibilnost
Kako bi se identificirala reakcija koja se javlja kao rezultat interakcije seruma pacijenta i crvenih krvnih zrnaca donora, prije transfuzije se vrši direktna kompatibilnost - unakrsna utakmica.
U pravilu, ovaj postupak traje oko sat vremena, ali u slučaju hitne potrebe, trajanje cross-meča može se smanjiti. Treba uzeti u obzir da smanjenje trajanja može uzrokovati da se neke nekompatibilnosti ne otkriju. Mogu biti potrebni dodatni vremenski troškovi ako pacijentov uzorak ima kliničku sliku značajna antitela. U takvoj situaciji potrebno je osigurati određivanje kompatibilne krvi drugim uzorkom.
Testiranje, koje se provodi radi utvrđivanja kompatibilnosti krvi, standardna je procedura prije transfuzije krvi, u okviru koje se određuje Rh faktor primatelja, kao i krvna grupa ABO sistemom.
Tokom hitne transfuzije, zdravstveni radnici bi trebali procijeniti rizik od upotrebe krvi koja je pod skriningom. Osim ako je hitna hirurška intervencija neophodna, transfuziju treba odgoditi dok se ne pronađe odgovarajući materijal.
Postupak čuvanja i izdavanja seruma namijenjenog za transfuziju krvi
Zamrzavanje dobijenog uzorka seruma nastaje nakon obavljenih testova na identifikaciju Rh faktora i završenih testova za određivanje krvne grupe po sistemu AB0, kao i nakon pregleda seruma pacijenta na prisustvo klinički značajnih antitijela na antigeni crvenih krvnih zrnaca.
Uzorak se čuva na -20 °C najmanje nedelju dana. U roku od 7 dana može biti potrebna hitna transfuzija krvi. U takvim slučajevima, testovi kompatibilnosti se provode nakon što se uzorak odmrzne.
Hitno izdavanje krvi uvršteno je u radne obaveze radnika odjeljenja ili stanice za transfuziju krvi. Uz pravilnu organizaciju, izdavanje krvi ne traje više od pola sata, što smanjuje gubitak krvi i eliminira potrebu za pohranjivanjem kompatibilnih doza krvi.
Transfuzijske reakcije su moguće kada se transfuzira krv koja je bila namijenjena drugom pacijentu. Da biste izbjegli nepopravljive posljedice, morate pažljivo popuniti dokumentaciju i izbjeći greške pri uzimanju krvi.
Dobivanje krvi prije transfuzije
Prije uzimanja krvi potrebno je provjeriti sljedeće:
dostupnost pouzdanih podataka o pacijentu (ime i prezime, krvna grupa, broj anamneze, odjeljenje, ambulanta itd.);
dostupnost pisane dokumentacije koja identifikuje pacijenta;
usklađenost podataka prikazanih u dokumentaciji sa informacijama o kompatibilnosti krvi koje se nalaze na etiketi kontejnera.
Transfuzija krvi: indikacije i karakteristike
Transfuzija krvi je prilično težak proces. Zahtijeva striktno pridržavanje utvrđenih pravila, čije kršenje često ima izuzetno teške posljedice po život pacijenta. Važno je da medicinsko osoblje ima potrebne kvalifikacije za ovu proceduru.
Indikacije
Akutni gubitak krvi smatra se jednim od najčešćih uobičajeni razlozi smrtnost. Ne zahtijeva uvijek transfuziju krvi, ali je glavna indikacija za proceduru. Važno je shvatiti da je transfuzija krvi odgovorna manipulacija, pa razlozi za njeno provođenje moraju biti uvjerljivi. Ako postoji mogućnost da se to izbjegne, onda će doktori često poduzeti takav korak.
Davanje transfuzije krvi drugoj osobi zavisi od očekivanih rezultata. Oni mogu uključivati obnavljanje njegovog volumena, poboljšanje njegove koagulacije ili kompenzaciju tijela za kronični gubitak krvi. Među indikacijama za transfuziju krvi treba istaknuti:
- akutni gubitak krvi;
- produženo krvarenje, uključujući tešku operaciju;
- teška anemija;
- hematološki procesi.
Vrste transfuzije krvi
Transfuzija krvi se naziva i transfuzija krvi. Najčešće korišteni lijekovi su eritrocitne, trombocitne i leukocitne mase, te svježe smrznuta plazma. Prvi se koristi za obnavljanje broja crvenih krvnih zrnaca i hemoglobina. Plazma je neophodna za smanjenje volumena gubitka krvi i liječenje stanja šoka.
Važno je shvatiti da efekat nije uvijek dugotrajan, jer je neophodan dodatna terapija, posebno kada se utvrdi izraženo smanjenje volumena cirkulirajuće krvi.
Kakvu krv transfuzirati
Transfuzija krvi uključuje upotrebu sljedećih lijekova:
- puna krv;
- masa eritrocita, leukocita i trombocita;
- svježe smrznuta plazma;
- faktori zgrušavanja.
Cijeli se rijetko koristi zbog činjenice da obično zahtijeva veliku količinu administracije. Tu je i visokog rizika komplikacije tokom transfuzije. Češće od drugih koristi se masa osiromašena leukocitima zbog velikog broja stanja sa smanjenom količinom hemoglobina i crvenih krvnih zrnaca, što ukazuje na gubitak krvi ili anemiju. Izbor lijeka uvijek je određen bolešću i stanjem primaoca.
Za uspješnu operaciju transfuzije krvi neophodna je potpuna kompatibilnost krvi davaoca i primaoca u svim faktorima. Mora odgovarati grupi, rezus, a provode se i individualni testovi kompatibilnosti.
Ko ne može biti donator
Statistike SZO navode da je transfuzija krvi neophodna svakom trećem stanovniku Zemlje. To dovodi do velike potražnje za krvlju davalaca. Prilikom transfuzije moraju se striktno poštovati osnovni zahtjevi za transfuziju krvi. Stoga postoje određeni zahtjevi za donatore. To može postati svaka punoljetna osoba koja mora proći ljekarski pregled.
Besplatno je i uključuje:
- testovi krvi i urina;
- određivanje krvne grupe davaoca;
- biohemijski pregled;
- otkrivanje virusnih procesa - hepatitisa, HIV-a, kao i polno prenosivih bolesti.
Postupak transfuzije krvi
Pravila za transfuziju krvi navode da je manipulacija operacija, iako se ne prave rezovi na koži pacijenta. Postupak zahtijeva da se provodi isključivo u bolničkom okruženju. To omogućava ljekarima da brzo reaguju na moguće reakcije i komplikacije tokom ubrizgavanja krvi.
Prije transfuzije, primalac mora biti pregledan kako bi se utvrdilo prisustvo raznih patologija, bolesti bubrega, bolesti jetre itd. unutrašnje organe, stanje faktora koagulacije, prisustvo disfunkcija u hemostatskom sistemu. Ukoliko se doktor bavi tek rođenom bebom, potrebno je utvrditi prisustvo hemolitičke bolesti novorođenčeta.
Važno je i što je bio razlog za propisivanje manipulacije - da li je potreba nastala kao posljedica ozljede ili zbog teških organskih patoloških procesa. Kršenje tehnike postupka može koštati pacijenta života.
Ovisno o namjeni, razlikuju se sljedeće vrste transfuzije:
- intravenozno;
- razmjena;
- autohemotransfuzija ili autohemoterapija.
Tokom transfuzije krvi potrebno je pažljivo pratiti stanje primaoca.
Uzimanje materijala
Krvni proizvodi se prikupljaju na posebnim donorskim punktovima ili stanicama za transfuziju. Biološki materijal se stavlja u posebne posude sa simbolom opasnosti, što ukazuje na prisutnost tvari u njima koje u kontaktu s njim mogu dovesti do raznih bolesti.
Zatim se materijal ponovo testira na prisustvo zaraznih procesa, nakon čega se od njega prave podloge i preparati poput crvenih krvnih zrnaca, albumina i drugih. Zamrzavanje krvne plazme vrši se u posebnim zamrzivačima, gdje temperatura može doseći -200C. Važno je shvatiti da neke komponente zahtijevaju posebno rukovanje, neke od njih mogu se skladištiti bez rukovanja tri sata.
Određivanje grupne pripadnosti i kompatibilnosti
Prije nego što liječnik izvrši transfuziju krvi, mora izvršiti detaljan pregled davaoca i primaoca radi kompatibilnosti. To se zove utvrđivanje biološke kompatibilnosti ljudi.
- Identifikacija krvne grupe prema sistemu AB0, kao i po Rh faktoru. Važno je shvatiti da je davanje Rh negativne krvi Rh pozitivnom pacijentu također neprihvatljivo. Ovdje nema analogije sa Rh konfliktom između majke i djeteta.
- Nakon provjere grupa, radi se biološki uzorak miješanjem tekućine iz pacijenta i iz vrećice. Nakon toga se zagrijavaju u vodenom kupatilu, a zatim liječnik gleda rezultat na prisutnost aglutinacije.
Biološki uzorak
Potreba za provođenjem biološkog testa je zbog činjenice da su česte situacije kada su nastale komplikacije tijekom transfuzije krvi iste grupe. U tom slučaju se miješaju kap seruma primaoca i kap mase crvenih krvnih zrnaca donora u omjeru 10:1.
Transfuzija krvi
Pravila za transfuziju krvi podrazumijevaju upotrebu medicinskih instrumenata za jednokratnu upotrebu. Također potrebno specijalni sistemi za transfuziju krvi i njenih komponenti sa filterom koji sprečava ulazak ugrušaka u krvotok.
Sam princip infuzije se ne razlikuje od obične venepunkcije. Jedino upozorenje je da lijek treba zagrijati u vodenoj kupelji do sobne temperature i pažljivo promiješati.
Prvo se ubrizgava približno mililitara, nakon čega se manipulacija obustavlja kako bi se procijenilo stanje pacijenta. Ako se jave simptomi kao što su otežano disanje, ubrzano disanje, palpitacije ili bol u lumbalnoj regiji, postupak treba odmah prekinuti. Zatim se pacijentu ubrizgavaju steroidni hormoni i nekoliko ampula otopine suprastina kako bi se spriječio transfuzijski šok.
Ako nema takvih simptoma, ponovite ubrizgavanje mililitara još 2 puta kako biste se konačno uvjerili da nema neželjene reakcije. Lijekovi za davanje primaocu se daju brzinom od najviše 60 kapi u minuti.
Nakon što u vrećici ostane mala količina krvi, ona se vadi i čuva dva dana. To je neophodno kako bi se, ako se pojave komplikacije, lakše utvrdio njihov uzrok.
Svi podaci o zahvatu moraju biti zabilježeni u kartonu pojedinačnog pacijenta. Oni ukazuju na seriju, broj lijeka, napredak operacije, njen datum, vrijeme. Tu je zalijepljena etiketa sa vrećice krvi.
Opservacija
Nakon manipulacije, pacijentu se propisuje strogi odmor u krevetu. U naredna 4 sata potrebno je mjeriti indikatore kao što su temperatura, puls i krvni tlak. Svako pogoršanje dobrobiti ukazuje na razvoj posttransfuzijskih reakcija, koje mogu biti izuzetno teške. Odsustvo hipertermije ukazuje da je transfuzija bila uspješna.
Kontraindikacije za transfuziju krvi
Glavne kontraindikacije za transfuziju krvi su sljedeće.
- Poremećaj rada srca, posebno defekti, upalni procesi, teški hipertonična bolest, kardioskleroza.
- Patologije krvotoka, posebno mozga.
- Tromboembolijska stanja.
- Plućni edem.
- Intersticijski nefritis.
- Egzacerbacija bronhijalne astme.
- Teške alergijske reakcije.
- Patologije metaboličkih procesa.
Rizičnu grupu za transfuziju krvi čine osobe koje su bile podvrgnute ovakvim intervencijama do prije 30 dana, žene koje su imale komplikacije tokom trudnoće ili porođaja, kao i one koje su rodile djecu sa hemolitičkom bolešću novorođenčeta, stadijumom 4 raka, bolestima hematopoetskih organa i teških zaraznih bolesti.
Koliko često se mogu davati transfuzije krvi?
Transfuzija krvi se vrši prema indikacijama, tako da nema tačnih podataka o učestalosti ponavljanja ove manipulacije. Obično se postupak ponavlja sve dok stanje pacijenta ne dopušta da se to uradi bez njega.
Koliko dugo traje efekat nakon transfuzije krvi?
Učinak transfuzije krvi ostaje u zavisnosti od bolesti koja je bila razlog za njenu primjenu. Ponekad se može proći s jednom manipulacijom, u nekim slučajevima postoji potreba za ponovljenim injekcijama krvnih produkata.
Komplikacije
Manipulacija se smatra relativno sigurnom, posebno ako se poštuju sva pravila i propise. Međutim, postoji rizik od određenih komplikacija, među kojima su sljedeće.
- Embolijski i trombotički procesi zbog kršenja transfuzijske tehnike.
- Reakcije nakon transfuzije kao posljedica ulaska stranog proteina u ljudsko tijelo.
Od posttransfuzijskih komplikacija najopasniji po život su šok od transfuzije krvi, koji se manifestira već u prvim minutama transfuzije, kao i sindrom masivne transfuzije krvi uzrokovan brzim i velikim količinama lijeka.
Prvi se manifestuje cijanozom, bljedilom kože, teška hipotenzija sa ubrzanim otkucajima srca, bolom u abdomenu i lumbalnoj regiji. Situacija je hitna i stoga zahtijeva hitnu medicinsku pomoć.
Drugi je uzrokovan trovanjem nitratima ili citratima. Ove supstance se koriste za očuvanje droga. Ovdje je također neophodno hitna pomoć doktori.
Mnogo rjeđe se javljaju različiti bakterijski ili infektivni procesi. Unatoč činjenici da lijekovi prolaze kroz nekoliko faza testiranja, takve komplikacije se također ne mogu isključiti.
Tretman
Kako bi se izbjegle neželjene posljedice, treba se maksimalno pridržavati tehnike izvođenja postupka. Kada se stanje pacijenta stabilizira, preporučuje se zamjena krvnih pripravaka koloidima i kristaloidima, što će smanjiti rizik od transfuzije.
Krvna plazma
Krv se sastoji od plazme i formiranih elemenata.
Plazma je tekući dio krvi koji sadrži biološki aktivne tvari (proteini, lipidi, ugljikohidrati, enzimi). Kod zdrave osobe, volumen plazme je približno 4% tjelesne težine (40-45 ml/kg).
Kao što je ranije navedeno, plazma je prirodna koloidna otopina koja zamjenjuje volumen (krvna zamjena).
- održavanje normalnog volumena cirkulirajuće krvi (CBV) i njenog tečnog stanja;
- određivanje koloidno-onkotskog pritiska i njegova ravnoteža sa hidrostatskim pritiskom;
- održavanje stanja ravnoteže u sistemu koagulacije krvi i fibrinolize;
- transport hranljivih materija.
IN kliničku praksu Koriste se sljedeće vrste plazme:
- svježe smrznuta plazma;
- native;
- krioprecipitat;
- preparati plazme:
- bjelančevina;
- gama globulini;
- faktori zgrušavanja krvi;
- fiziološki antikoagulansi (antitrombin III, protein C i S);
- komponente fibrinolitičkog sistema.
Svježe smrznuta plazma (FFP) se dobiva plazmaferezom ili centrifugiranjem pune krvi najkasnije 1 sat od trenutka uzimanja krvi donora i odmah zamrzavanjem u hladnjaku na niskoj temperaturi u trajanju od 1 sata na temperaturu od -30°C. U tom slučaju, plazma se može čuvati do 1 godine na -20°C.
Prije transfuzije, FFP se odmrzava u vodi na temperaturi od 37..38°C, nakon čega se može čuvati ne više od 1 sat.
Ponovljeno zamrzavanje plazme je neprihvatljivo!
JPP mora ispunjavati sljedeće kriterije kvalitete:
- proteini - ne manje od 60 g/l;
- hemoglobin - manje od 0,05 g/l;
- nivo kalijuma - manje od 5 mmol/l;
- nivo transaminaza je normalan;
- analiza na markere sifilisa, hepatitisa B, C, HIV - negativna.
Karakteristike transfuzije plazme:
- FFP mora odgovarati ABO krvnoj grupi primaoca;
- Rh kompatibilnost nije potrebna (nema ćelijskih elemenata u plazmi), ako volumen transfuzirane plazme ne prelazi 1 litar, inače je potrebna Rh kompatibilnost;
- u hitnim slučajevima dozvoljena je transfuzija plazme grupe AB(IV) primaocu sa bilo kojom krvnom grupom;
- Zabranjena je transfuzija plazme iz jedne posude na nekoliko pacijenata;
- Prilikom transfuzije plazme potrebno je uraditi biološki test.
Indikacije za transfuziju svježe smrznute plazme
- DIC sindrom, koji komplikuje tok različite vrstešok;
- akutni masivni gubitak krvi (više od 30% volumena krvi) s razvojem hemoragičnog šoka i sindroma diseminirane intravaskularne koagulacije;
- krvarenja u bolestima jetre, praćena produženjem protrombinskog i/ili parcijalnog trombinskog vremena;
- predoziranje indirektnim antikoagulansima;
- kod izvođenja terapijske plazmafereze u bolesnika s purpurom, teškim trovanjem, sepsom, akutnim DIC sindromom;
- koagulopatije uzrokovane nedostatkom faktora zgrušavanja krvi II, V, VII, IX, X, XI.
Svježe smrznuta plazma se ne koristi:
- dopuniti bcc;
- za djelomičnu transfuziju;
- za nutritivnu podršku;
- za liječenje stanja imunodeficijencije.
Transfuzija plazme
Plazma je tečni dio krvi, koji sadrži veliki broj biološki aktivnih supstanci: bjelančevine, lipide, ugljikohidrate, enzime, vitamine, hormone itd. Najefikasnija je upotreba svježe smrznute plazme (FFP) zbog njenog skoro potpunog očuvanje biološke funkcije.
PSZ se dobija plazmaferezom ili centrifugiranjem pune krvi, potonje se izvodi u roku od 2-6 sati od trenutka uzimanja od davaoca. Plazma se odmah zamrzava i čuva na temperaturi koja ne prelazi -20°C do 1 godine. Neposredno prije transfuzije, PSZ se odmrzava u vodi na temperaturi od +37-38°C. Odmrznuta plazma se može čuvati ne više od 1 sat prije transfuzije. U otopljenoj plazmi mogu se pojaviti ljuspice fibrina, što nije prepreka transfuziji kroz plastične sisteme sa filterima. Pojava značajnog zamućenja i masivnih ugrušaka ukazuje na loš kvalitet lijeka. Takva plazma se ne može transfuzirati. PSZ mora biti iste grupe kao krv pacijenta prema ABO sistemu. Prilikom transfuzije PSZ, test grupne kompatibilnosti se ne izvodi.
Mogućnost dugotrajnog skladištenja PSZ-a omogućava da se akumulira od jednog donora kako bi se implementirao princip „jedan donor – jedan pacijent“.
Indikacije za transfuziju PSZ su potreba za korekcijom volumena cirkulirajuće krvi u slučaju masivnog krvarenja i normalizacijom hemodinamskih parametara. Ako gubitak krvi prelazi 25% volumena tjelesne tekućine, transfuziju PSZ treba kombinirati s transfuzijom crvenih krvnih zrnaca (po mogućnosti ispranih crvenih krvnih zrnaca).
PSZ transfuzije su takođe indikovane: za opekotine; gnojno-septički procesi; za koagulopatije sa nedostatkom
II, V, VII i XIII faktori koagulacije krvi, posebno u akušerskoj praksi; za hemofilno akutno krvarenje bilo koje lokacije (koje ne zamjenjuje primjenu krioprecipitata); kod trombotičkih procesa na pozadini sindroma diseminirane intravaskularne koagulacije (u kombinaciji s primjenom heparina).
U slučaju poremećaja mikrocirkulacije, PSZ se transfuzira sa reološki aktivnim lijekovima (reopoliglucin, smjesa glukoza-prokain). PSZ se transfuzira intravenozno, ovisno o stanju pacijenta, kapanjem ili mlazom; u slučajevima teškog DIC sindroma, poželjno je mlaz.
Zabranjeno je transfuziju PSZ na više pacijenata iz jedne plastične posude ili boce. Transfuzija plazme je kontraindicirana kod pacijenata koji su senzibilizirani na parenteralnu primjenu proteina. Prilikom transfuzije PSZ potrebno je uzeti biološki uzorak, kao i kod transfuzije pune krvi.
1) smanjen je rizik od infekcije virusnim hepatitisom;
2) smanjuje se titar anti-A i anti-B antitela;
3) smanjen je rizik od sindroma masovne transfuzije krvi, jer nema viška K, citrata, amonijaka, serotonina i histamina;
4) nema sindroma homologne krvi;
5) efikasnije lečenje hematoloških bolesnika i novorođenčadi sa hemolitičkom žuticom;
6) mnogo je manje komplikacija kada se koristi odmrznuta krv u aparatima za umjetnu cirkulaciju krvi, umjetnim bubrezima i transplantaciji organa.
Antihemofilni globulin (AGG) krioprecipitat se priprema iz plazme. Većina efektivna sredstva Za održavanje AGG u krvi pacijenata sa hemofilijom (insuficijencija faktora VIII sistema zgrušavanja krvi) je primjena ovog lijeka dobivenog iz donorske plazme. Međutim, AGG je lijek u nedostatku zbog poteškoća u nabavci lijeka i potrebe za velikim količinama plazme. Godine 1959. Judith Poole je otkrila da talog koji nastaje kada se zamrznuta plazma odmrzne sadrži velike količine AGG. Za pripremu AGG krioprecipitata postupite na sljedeći način: odmah prikupljena krv donora dijeli se na crvena krvna zrnca i plazmu. Plazma je odmah zamrznuta. Zatim se tokom dana plazma odmrzava na temperaturi od 4°C i formira se talog koji sadrži oko 70% AGG. Supernatantna plazma se uklanja. AGG precipitat se nalazi u maloj količini i čuva se zamrznut do upotrebe. Aktivnost lijeka je 20-30 puta veća od one svježe pripremljene plazme. Mala količina krioprecipitata AGG dobijena iz jedne jedinice krvi (400 ml) dovoljna je za održavanje fiziološkog nivoa AGG u krvi bolesnika s hemofilijom 12 sati.
Albumin se priprema iz krvne plazme. Albumin se nalazi u 5, 10 i 25% rastvoru iu obliku suve materije. U ovim preparatima albumin je najmanje 96% ukupni proteini. Doza od 100 ml 25% rastvora albumina je ekvivalentna 500 ml plazme. Albumin ima visok osmotski pritisak, skoro da ne sadrži soli, 25% albumina je najbolje sredstvo protiv šoka, osim u slučajevima dehidracije. IN normalnim uslovima Kada se čuvaju (+4-10°C), rastvori albumina ostaju nepromenjeni 10 godina.
Fibrinogen se priprema iz sveže plazme kao sterilna suha supstanca dobijena liofilizacijom. Preparat fibrinogena ne sadrži nikakve konzervanse i čuva se u hermetički zatvorenim staklenim bocama iz kojih je evakuisan vazduh. Terapeutska upotreba fibrinogena zasniva se na njegovoj sposobnosti da se trombin pretvori u nerastvorljivi fibrin. Fibrinogen je važan u kontroli krvarenja koje se ne može kontrolisati transfuzijom sveže pune krvi, na primer kod pacijenata sa akutnom afibrinogenemijom ili hroničnom hipofibrinogenemijom.
Gama globulin je sterilna otopina globulina koja sadrži antitijela koja su normalno prisutna u krvi zdravih odraslih osoba. Pravi se od plazme krvi donora i placente. Redovni gama globulin sadrži dovoljne količine antitijela za prevenciju i liječenje malih boginja, epidemijskog hepatitisa i, moguće, poliomelitisa.
Čini se da je gama globulin jedina krvna frakcija koja nikada ne sadrži virus hepatitisa u serumu. Međutim, donedavno se gama globulin koristio samo intramuskularno, jer kada se primjenjuje intravenozno, obični gama globulin veže komplement.
Suspenzija leukocita, koja ima rok trajanja od 1 dan, koristi se za leukopeniju.
VIII. Pravila za transfuziju (transfuziju) svježe smrznute plazme
41. Transfundirana sveže zamrznuta plazma donora mora biti iste ABO grupe kao i primaoca. Raznolikost prema Rh sistemu se ne uzima u obzir. Prilikom transfuzije velikih količina svježe smrznute plazme (više od 1 litre) mora se uzeti u obzir podudarnost davaoca i primaoca za antigen D.
42. U hitnim slučajevima, u nedostatku jednogrupne svježe smrznute plazme, dozvoljena je transfuzija svježe smrznute plazme grupe AB(IV) primaocu sa bilo kojom krvnom grupom.
43. Medicinske indikacije za propisivanje transfuzije svježe smrznute plazme su:
a) akutni sindrom diseminirane intravaskularne koagulacije, koji komplikuje tok šokova različitog porijekla (septički, hemoragijski, hemolitički) ili uzrokovanih drugim uzrocima (embolija plodovom vodom, crash sindrom, teška trauma sa drobljenjem tkiva, opsežni operativni zahvati, posebno na plućima , krvni sudovi, mozak, prostata), sindrom masivne transfuzije;
b) akutni masivni gubitak krvi (više od 30% volumena cirkulirajuće krvi) sa razvojem hemoragičnog šoka i sindroma diseminirane intravaskularne koagulacije;
c) bolesti jetre, praćene smanjenjem proizvodnje faktora koagulacije plazme i, shodno tome, njihovim nedostatkom u cirkulaciji (akutni fulminantni hepatitis, ciroza jetre);
d) predoziranje indirektnim antikoagulansima (dikumarin i drugi);
e) terapijska plazmafereza kod pacijenata sa trombotičkom trombocitopenijskom purpurom (Moschkowitzova bolest), teškim trovanjem, sepsom, akutnim sindromom diseminirane intravaskularne koagulacije;
f) koagulopatija uzrokovana nedostatkom fizioloških antikoagulansa u plazmi.
44. Transfuzija (transfuzija) svježe smrznute plazme vrši se mlazom ili kap po kap. Kod akutnog DIC-a s teškim hemoragičnim sindromom, transfuzija (transfuzija) svježe smrznute plazme se izvodi samo u mlazu. Prilikom transfuzije (transfuzije) svježe smrznute plazme potrebno je izvršiti biološki test (sličan onom koji se izvodi pri transfuziji (transfuziji) krvi donora i komponenti koje sadrže eritrocite).
45. Za krvarenje povezano sa DIC-om, daje se najmanje 1000 ml svježe smrznute plazme, uz praćenje hemodinamskih parametara i centralnog venskog tlaka.
U slučaju akutnog masivnog gubitka krvi (više od 30% volumena cirkulirajuće krvi, za odrasle - više od 1500 ml), praćenog razvojem sindroma akutne diseminirane intravaskularne koagulacije, količina transfuzirane svježe smrznute plazme treba biti najmanje 25 -30% ukupnog volumena transfuzirane krvi i (ili) njenih komponenti, propisanih za nadoknadu gubitka krvi (najmanje ml).
Kod teških oboljenja jetre, praćenih naglim smanjenjem nivoa faktora koagulacije plazme i krvarenjem ili krvarenjem tokom operacije, vrši se transfuzija svježe smrznute plazme brzinom od 15 ml/kg tjelesne težine primaoca, a zatim (nakon 4-8 sati ponovljenom transfuzijom svježe smrznute plazme u manji volumen (5-10 ml/kg).
46. Neposredno prije transfuzije (transfuzije), svježe smrznuta plazma se odmrzava na temperaturi od 37 C pomoću posebno dizajnirane opreme za odmrzavanje.
47. Transfuzija (transfuzija) svježe smrznute plazme treba započeti u roku od 1 sata nakon odmrzavanja i trajati ne duže od 4 sata. Ako nema potrebe za korištenjem odmrznute plazme, ona se čuva u rashladnoj opremi na temperaturi od 2-6 C 24 sata.
48. Za povećanje sigurnosti transfuzije krvi, smanjenje rizika od prenošenja virusa koji uzrokuju zarazne bolesti, sprječavanje razvoja reakcija i komplikacija koje nastaju u vezi sa transfuzijom (transfuzijom) krvi davaoca i (ili) njenih komponenti, koristiti svježe smrznutu krv. plazma, u karantinu (ili) svježe smrznuta plazma virus (patogen) inaktiviran.
Da nastavite sa preuzimanjem, morate prikupiti sliku:
Hematologija-Transfuzija komponenti krvi
U medicinskoj praksi najraširenije su transfuzije.
eritrocitne mase (suspenzije), svježe smrznute plazme, kon-
TRANSFUZIJA ERITROCITA.
ERITROCITNA MASA (EM) je glavna komponenta krvi, koja
svom sastavu, funkcionalna svojstva I terapeutska efikasnost
kod anemičnih stanja je bolji od transfuzije pune krvi.
Manji volumen EO sadrži isti broj crvenih krvnih zrnaca, ali
manje citrata, produkata razgradnje stanica, ćelijskih i proteina
antigena i antitela nego u punoj krvi.. Transfuzije EO preuzimaju
trenutno mjesto u hemoterapiji koja ima za cilj nadoknadu nedostatka
crvenih krvnih zrnaca kod anemičnih stanja.Glavna indikacija je
promjene u masi crvenih krvnih zrnaca je značajno smanjenje broja
eritrociti i, kao rezultat, kapacitet krvi za kiseonik, us-
tupi zbog akutnog ili kroničnog gubitka krvi ili
neadekvatna eritropoeza sa hemolizom, suženje krvne odskočne daske
kreacije za razne hematološke i onkološke bolesti -
cije, citostatika ili terapija zračenjem.
Transfuzije crvenih krvnih zrnaca su indicirane za anemična stanja
Akutna posthemoragijska anemija (povrede praćene
gubitak krvi, gastrointestinalno krvarenje, gubitak krvi tokom djetinjstva
hirurške operacije, porođaj itd.);
Teški oblici anemija zbog nedostatka gvožđa, posebno kod starijih osoba
osoba, u prisustvu izraženih promjena u hemodinamici, kao iu redu
priprema za hitno hirurške intervencije sa pretpostavkom
zbog značajnog gubitka krvi ili u pripremi za porođaj;
Prateća anemija hronične bolesti gastro-
Intestinalni trakt i drugi organi i sistemi, intoksikacija zbog
bolesti, opekotine, gnojne infekcije itd.;
Anemija koja prati depresiju eritropoeze (akutna i kronična)
nika leukemija, aplastični sindrom, mijelom itd.).
Od adaptacije na smanjenje broja crvenih krvnih zrnaca i hemoglobina u
krv varira među različitim pacijentima (starijim osobama
Mladi ljudi, posebno žene, lošije podnose anemični sindrom -
bolje), a transfuzija crvenih krvnih zrnaca je daleko od indiferentne
operacija, prilikom propisivanja transfuzije uz stepen anemije -
Treba se fokusirati ne samo na indikatore crvene krvi
(broj crvenih krvnih zrnaca, hemoglobin, hematokrit), te pojava cirkulacije
kulatorni poremećaji, kao najvažniji kriterijum koji pokazuje
transfuziju crvenih krvnih zrnaca. U slučaju akutnog gubitka krvi, čak
masivan, sam nivo hemoglobina (hematokrita) ne ukazuje
Ovo je osnov za odlučivanje o pitanju propisivanja transfuzije, jer
može ostati na zadovoljavajućem broju 24 sata
sa izuzetno opasnim smanjenjem volumena cirkulirajuće krvi. Kako god,
fenomen kratkog daha, lupanje srca na pozadini blijede kože i sluzokože je
je ozbiljan razlog za transfuziju. S druge strane, kada
hronični gubitak krvi, hematopoetska insuficijencija u većini
U većini slučajeva, samo pad hemoglobina ispod 80 g/litar, hematokrit
Ispod 0,25 je osnova za transfuziju crvenih krvnih zrnaca, ali uvijek
Da, strogo individualno.
Masa crvenih krvnih zrnaca se dobija od konzervirane krvi odvajanjem
plazma lenition. By izgled EM se razlikuje od krvi donora
manji volumen plazme iznad sloja staloženih ćelija, indikator
hemotokrit. U pogledu ćelijskog sastava, sadrži uglavnom eritro-
ciste i samo mali broj trombocita i leukocita,
što ga čini manje reaktogenim. U medicinskoj praksi
Može se koristiti masa crvenih krvnih zrnaca nekoliko vrsta, ovisno o tome
zavisno od načina pripreme i indikacija za hemoterapiju: 1) eritrocit
težina (nativna) sa hematokritom 0,65-0,8; 2) suspenzija eritrocita
Masa crvenih krvnih zrnaca u resuspendirajućoj otopini za konzerviranje
(odnos crvenih krvnih zrnaca i rastvora određuje njegov hematokrit, i
sastav rastvora - trajanje skladištenja); 3) masa crvenih krvnih zrnaca,
osiromašeni leukocitima i trombocitima; 4) masa crvenih krvnih zrnaca je di-
smrznuto i oprano.
EM se može koristiti u kombinaciji s plazma ekspanderima i lijekovima
mi plazma. Njegova kombinacija sa plazma ekspanderima i svježe smrznutim
plazma je efikasnija od pune krvi jer
u EO je smanjen sadržaj citrata, amonijaka, ekstracelularnog kalijuma i
također mikroagregati iz uništenih ćelija i denaturiranih proteina
kov plazma, što je posebno važno za prevenciju “masivnog sindroma”
EO se čuva na temperaturi od +4 stepena.Rok trajanja se određuje prema -
sa sastavom rastvora za konzerviranje krvi ili resuspendiranim
Opće rješenje za EM: EM dobiveno iz krvi sačuvane na
Otopina Glyugitsir ili Citroglucophosphate se čuva do 21 dan; od krvi
pripremljeno sa rastvorom Tsiglyufada - do 35 dana; EM, resuspendirano
kupka u Erythronaf rastvoru, čuva se do 35 dana. Tokom skladištenja
Kada se pojavi EM, dolazi do reverzibilnog gubitka transportne funkcije eritrocita i
oslobađanje kiseonika u tjelesna tkiva. Djelomično izgubljen u procesu
skladištenja, funkcije eritrocita se obnavljaju unutar a
sove njihove cirkulacije u telu primaoca. Iz ovoga proizilazi praktično
logičan zaključak - za ublažavanje masivnih akutnih post-hemoragijskih
svaka anemija s izraženim manifestacijama hipoksije, u kojoj je potrebno
Potrebna je hitna obnova kapaciteta krvi za kiseonik;
koristiti EO s pretežno kratkim rokom trajanja i, ako je prikladno,
zbog gubitka krvi, hronične anemije, moguća je upotreba EO bo-
duži periodi skladištenja.
U prisustvu teškog anemijskog sindroma, apsolutni anti-
Nema indikacija za transfuziju EO Relativne kontraindikacije
su: akutni i subakutni septički endokarditis, progresivni
uzrokujući razvoj difuznog glomerulonefritisa, kroničnog bubrega
naya, kronično i akutno zatajenje jetre, dekompenzirano
cirkulatorna disfunkcija, srčane mane u fazi dekompenzacije, miokar-
dit i miokardioskleroza sa poremećenom općom cirkulacijom P-SH
stepen, III stepen hipertenzije, teška ateroskleroza
cerebralne žile, cerebralna krvarenja, teški poremećaji
cerebrovaskularna bolest, nefroskleroza, tromboembolijska bolest
bolest, plućni edem, teška opća amiloidoza, akutna i
diseminirana tuberkuloza, akutni reumatizam, posebno kod reumatizma
checal purpura. Ako postoje vitalne indikacije, ove bolesti
I patološka stanja nisu kontraindicirane. sa os-
EM transfuzije treba koristiti s oprezom kod tromboflebike
i tromboembolijska stanja, akutna bubrežna i jetrena
insuficijencije, kada je svrsishodnije transfuzirati isprani eritro-
Kako bi se smanjio viskozitet EO u naznačenim slučajevima (pacijenata sa
reoloških i mikrocirkulacijskih poremećaja) direktno
Prije transfuzije, svakoj dozi EO se dodaje ml sterilne otopine.
0,9% izotonični rastvor natrijum hlorida.
ISPRANI ERITROCITI (RE) se dobijaju iz pune krvi (nakon uklanjanja).
plazma), EM ili smrznuta crvena krvna zrnca ispiranjem
izotonični rastvor ili u posebnim sredstvima za pranje. U pro-
Tokom procesa pranja, proteini plazme, leukociti, trombociti, mikro-
agregati ćelija i stroma ćelijskih kompleksa uništeni tokom skladištenja
Isprani eritrociti predstavljaju areaktogenu transfuziju
okruženje i indicirani su za pacijente sa istorijom nakon transfuzije
reakcije nehemolitičkog tipa, kao i kod pacijenata sa osjetljivošću
zirovannyh na antigene proteina plazme, antigene tkiva i
antigeni leukocita i trombocita.Zbog odsustva čelika u OE
bilizeri krvi i metabolički produkti ćelijskih komponenti,
imaju toksični učinak, njihove transfuzije su indicirane u terapiji
dijagnoza duboke anemije kod pacijenata sa jetrenom i bubrežnom insuficijencijom
cija i sa “sindromom masivne transfuzije”. Prednost korištenja
neniya OE je također manji rizik od infekcije virusnim hepatitisom-
Rok trajanja OE na temperaturi od +4 stepena C je 24 sata od trenutka
TRANSFUZIJA TROMBICA.
Moderna nadomjesna terapija za trombocitopenične hemoroide
bez gičkog sindroma amegakariocitne etiologije nemoguće je
transfuzija donorskih trombocita dobijenih, po pravilu, tokom
terapijska doza od jednog donora Minimalna terapeutska
doza potrebna za zaustavljanje spontane trombocitopenije
krvarenja ili da bi se spriječio njihov razvoj tokom operacije
intervencije, uključujući i abdominalne, izvedene kod pacijenata sa
duboka (manje od 40 x 10 na snagu 9 po litru) amegakariocitna
trombocitopenija je 2,8 -3,0 x 10 na snagu 11 trombocita.
Opći principi za propisivanje transfuzije trombocita (TM)
su manifestacije trombocitopenijskog krvarenja, što uzrokuje
a) nedovoljno formiranje trombocita - amegakariocitno -
trombocitopenija (leukemija, aplastična anemija, depresija ko-
cerebrovaskularno krvarenje kao rezultat zračenja ili citostatika
bilo kakva terapija, akutna radijacijska bolest);
b) povećana potrošnja trombocita (intravaskularni sindrom)
ta koagulacija u fazi hipokoagulacije);
c) povećana potrošnja trombocita (diseminiranih
intravaskularna koagulacija u fazi glukoagulacije);
d) funkcionalna inferiornost trombocita (razne
trombocitopatije - Bernard-Soulierov sindrom, Wiskott-Aldrich, trombo-
Glanzmannova cistastenija, Fanconijeva anemija).
Specifične indikacije za transfuziju TM utvrđuje lekar koji leči.
od strane doktora na osnovu dinamike kliničke slike, analize uzroka
trombocitopenija i njena težina.
U odsustvu krvarenja ili krvarenja, citostatik
terapiju, u slučajevima kada se od pacijenata ne očekuje da je imaju
planiranih hirurških intervencija, sam po sebi nizak nivo
trombociti (20 x 10 do stepena 9/L ili manje) nije indikacija
za propisivanje transfuzije trombocita.
Na pozadini duboke (5-15 x 10 na stepen 9/l) trombocitopenije, apsolutna
Glavna indikacija za transfuziju TM je pojava krvarenja
(petehije, ekhimoze) na koži lica, gornje polovine tijela, lokalno
linijsko krvarenje (gastrointestinalni trakt, nos, materica, urinarni
Indikacija za hitnu transfuziju TM je izgled
krvarenja u fundusu, što ukazuje na opasnost od razvoja cerebralnog
ralno krvarenje (kod teške trombocitopenije preporučljivo je
sistematski pregled fundusa).
Transfuzija TM nije indikovana za imunološke (trombocitolitičke) tromboze.
bocitopenija (povećano uništavanje trombocita). Stoga, u onim
slučajevi u kojima se opaža samo trombocitopenija bez anemije i
leukopenija, potrebno istraživanje koštana srž. Normalno ili
povećan broj megakariocita u koštanoj srži ukazuje
korist trombocitolitičke prirode trombocitopenije. Tako bolestan
neophodna je terapija steroidnim hormonima, ali ne i trombotička transfuzija
Efikasnost transfuzije trombocita u velikoj meri zavisi od količine
kvalitet transfuziranih ćelija, njihovu funkcionalnu korisnost i preživljavanje
sposobnost, metode njihovog izolovanja i skladištenja, kao i stanje reciprociteta
pienta. Najvažniji pokazatelj terapijske efikasnosti transfuzije
TM, zajedno sa kliničkim podacima o prestanku spontanog krvarenja
oticanje ili krvarenje, je povećanje broja trombocita u
1 µl. 1 sat nakon transfuzije.
Da bi se osigurao hemostatski učinak, broj trombocita kod pacijenata je
sa trombocitopenijskim krvarenjem u 1. satu nakon trans-
TM infuziju treba povećati do 10 na snagu od 9/l,
što se postiže transfuzijom 0,5-0,7 x 10 na snagu 11 trombocita
za svakih 10 kg težine ili 2,0-2,5.x 10 na snagu 11 po 1 sq. metar
Primljeno na zahtjev ljekara iz odjeljenja za transfuziju krvi
od i od stanice za transfuziju krvi, TM mora imati istu oznaku
rovka, kao i drugi transfuzijski mediji (puna krv, crvena krvna zrnca)
masa). Osim toga, dio pasoša mora naznačiti
broj trombocita u datom kontejneru, izračunat nakon
završetak njihovog prijema Vrši se odabir para davalac-primalac
baziran je na ABO i Rh sistemu.Neposredno prije transfuzije
doktor pažljivo provjerava etiketu kontejnera, njegovu nepropusnost,
provjera identiteta krvnih grupa davaoca i primaoca prema sistemima
ABO i Rh.Biološki test se ne sprovodi.Sa ponovljenim transferima
U liječenju TM, neki pacijenti mogu imati problem sa ref.
obrazac ponovljenih transfuzija trombocita povezanih s
razvoj stanja aloimunizacije kod njih.
Aloimunizacija je uzrokovana senzibilizacijom primaoca na aloantigen
nas donator(e), karakterizira pojava antitrombocita i
anti-HLA antitijela U ovim slučajevima, nakon transfuzije, tamno
temperaturne reakcije, nedostatak pravilnog rasta trombocita i he-
Premosni efekat Za ublažavanje preosjetljivosti i liječenje
blagotvorno dejstvo transfuzije TM, može se koristiti terapijska plazma -
mapereza i odabir para donor-primalac, uzimajući u obzir sis antigene -
U TM je moguće da postoji mješavina imunokompetentnih i imunoagregata
aktivni T i B limfociti, dakle, za prevenciju GVHD (reakcija
"graft protiv domaćina") kod pacijenata sa imunodeficijencijom sa
Transplantacija koštane srži zahtijeva TM zračenje u dozi
1500 rad Za imunodeficijencije uzrokovane citostaticima ili terapijom zračenjem
primarna terapija, u prisustvu odgovarajućih uslova, zračenje
Kada koristite TM transfuziju u rutinskoj (nekomplikovanoj) praksi
anamneza transfuzije, koja zahtijeva dugotrajnu podršku -
terapije, primi transfuziju istoimenih trombocita
krvne grupe ABO i Rh faktor.U slučaju ispoljavanja kliničkih
i imunološki podaci o refraktornosti naknadnih transfuzija
provodi se posebnim odabirom kompatibilnih trombocita
prema antigenima HLA sistema, dok se preporučuje kao donori
koristiti bliske (krvne) srodnike pacijenta.
TRANSFUZIJA LEUKOCITA.
Pojava posebnih
separatori krvnih zrnaca omogućili su terapijski dobivanje
efektivni broj leukocita od jednog donora (od kojih ne ja-
više od 50% granulocita) za transfuziju pacijentima u svrhu kompenzacije
imaju manjak leukocita sa mijelotoksičnom depresijom hematopoeze
Dubina i trajanje granulocitopenije su od kritične važnosti
za nastanak i razvoj infektivnih komplikacija, nekrotičnih
neka enteropatija, septimecija. Transfuzija leukocitne mase (LM) u
terapeutski efikasne doze mogu izbjeći ili smanjiti
intenzitet infektivnih komplikacija u periodu prije oporavka
vlastita hematopoeza koštane srži.Profilaktička primjena
Preporučljivo je koristiti LM tokom intenzivne terapije
za hemoblastoze. Specifične indikacije za propisivanje transfuzije
Glavni razlog za LM je odsustvo efekta intenzivnog antibakterijskog senčenja
rapia zarazna komplikacija(sepsa, pneumonija, nekrot
enteropatija i dr.) na pozadini mijelotoksične agranulocitoze (uro-
vena granulocita manja od 0,75 x 10 na snagu 9/l).
Terapeutski efikasnom dozom smatra se transfuzija od 10
leukociti 9. stepena koji sadrže najmanje 50% granulocita, i
dobijeni od jednog donatora. Optimalna metoda za dobijanje ovoga
broj leukocita - pomoću separatora krvnih zrnaca Nekoliko
manji broj leukocita se može dobiti pomoću ref.
centrifuga hladnjaka i plastične posude. Druge metode
dobijanje leukocita ne dozvoljava transfuziju terapeutski delotvornih
tivni broj ćelija.
Baš kao i TM, LM prije transfuzije kod pacijenata s teškim imuno-
depresije, tokom transplantacije koštane srži preporučljivo je
dati preliminarno zračenje u dozi od 15 grey (1500).
Odabir para donor-primalac vrši se pomoću ABO, Rhesus sistema.
Dramatično povećava efikasnost zamjenska terapija leukociti
njihov odabir prema antigenima histoleukocita.
I preventivno i medicinska upotreba transfuzije LM ef-
efikasan kada je učestalost transfuzije najmanje tri puta sedmično.
LM transfuzija nije indicirana za imunološku etiologiju agranulocitoze.
Zahtjevi za označavanje posude sa leukocitima su isti kao za
TM - obavezna indikacija broja leukocita u posudi i
% granulocita. Neposredno prije transfuzije, doktor, izvodi
držeći ga, provjerava označavanje kontejnera sa LM sa podacima iz pasoša
primaoca, ne radi se biološki test.
Plazma je tečni dio krvi koji sadrži veliku količinu
kvaliteta biološki aktivnih supstanci: proteina, lipida, ugljikohidrata,
enzimi, vitamini, hormoni itd. Najefikasnija upotreba
SVJEŽE ZAMRZNUTA PLAZMA (FPZ) zbog skoro potpunog očuvanja
te biološke funkcije. Ostale vrste plazme - nativna (tečna),
liofilizirani (suhi), antihemofilni - u velikoj mjeri
gube ljekovita svojstva u procesu njihove proizvodnje i kliničke
njihova upotreba je neefikasna i treba je ograničiti
Štaviše, zbunjujuće je prisustvo nekoliko oblika doziranja plazme
doktora i smanjuje kvalitet liječenja.
PSZ se dobiva plazmaferezom ili centrifugiranjem cijelog
krv najkasnije 0,1-1 sat od trenutka uzimanja od davaoca. Plazma
Odmah zamrznuti i čuvati na -20 stepeni C.
Na ovoj temperaturi, PSZ se može čuvati do godinu dana.
Za to vrijeme zadržava labilne faktore hemo-
stasis Neposredno prije transfuzije, PSZ se odmrzava u vodi na
temperatura +37 - +38 stepeni C. U otopljenoj plazmi je moguće da
formiranje fibrinskih pahuljica, koje ne ometaju transfuziju kroz
standardni plastični sistemi sa filterima.Pojava značajnih
zamućenost, masivni ugrušci, ukazuje na loš kvalitet
Plazma je ograničena i ne može se transfuzirati. PSZ bi trebao biti jedan
grupe sa pacijentima po ABO sistemu. U hitnim slučajevima, ako nema
Pored plazme iz iste grupe, dozvoljena je i transfuzija plazme iz grupe A(P).
pacijent grupe 0(1), plazma grupe V(III) - pacijent grupe 0(1) i
plazma grupe AB (1U) - pacijentu bilo koje grupe. Prilikom transfuzije PSZ
test grupne kompatibilnosti se ne provodi. Odmrznuti
Plazma se može čuvati ne više od 1 sat prije transfuzije. Ponovljeno
zamrzavanje je neprihvatljivo.
Mogućnost dugotrajnog skladištenja PSZ-a omogućava da se akumulira iz
jedan donor kako bi se implementirao princip “jedan donor – jedan pacijent”
Indikacije za transfuziju PSZ-a su potreba za korekcijom ob-
uzimanje cirkulirajuće krvi tokom masivnog krvarenja, normalizacija
hemodinamski parametri Ako gubitak krvi prelazi 25% volumena krvi,
Transfuziju PSZ također treba kombinirati s transfuzijom crvenih krvnih zrnaca.
mase (po mogućnosti ispranih crvenih krvnih zrnaca).
PSZ transfuzije su indicirane: za opekotine u svim kliničkim
faze; gnojno-septički proces; masivne spoljašnje i unutrašnje
krvarenje, posebno u akušerskoj praksi; sa koagulopom-
bolesti sa nedostatkom faktora koagulacije P, V, VP i XIII; sa hemo
philias A i B za akutna krvarenja i krvarenja bilo koje lokalizacije
liza (doza od najmanje 300 ml 3-4 puta dnevno sa intervalom od 6-8 sati -
sove dok krvarenje potpuno ne prestane); tokom trombotičkih procesa
dijabetes tokom terapije heparinom, diseminirani intravenski sindrom
vaskularna koagulacija.U slučaju poremećaja mikrocirkulacije, PSZ re-
koreliraju s reološki aktivnim lijekovima (reopoliglucin, itd.).
PSZ se transfuzira intravenozno, ovisno o stanju pacijenta
kapanjem ili mlazom, sa teškim DIC sindromom - poželjno
Zabranjeno je transfuziju PSZ na više pacijenata iz iste plastike -
kontejner ili bocu, plazmu ne treba ostavljati za kasniju upotrebu.
trenutne transfuzije nakon snižavanja pritiska u posudi ili boci.
Transfuzija PSZ je kontraindicirana kod pacijenata osjetljivih na patogene.
enteralno davanje proteina Da biste sprečili reakcije, trebalo bi
napraviti biološki uzorak, kao kod transfuzije pune krvi.
TEHNIKE TRANSFUZIJE KRVI I NJENE KOMPONENTE.
Indikacije za propisivanje transfuzije bilo kojeg transfuzijskog medija, i
također se njegova doza i izbor metode transfuzije određuju tretmanom
od strane ljekara na osnovu kliničkih i laboratorijskih podataka. U isto vreme ne
može biti standardni pristup za istu patologiju ili
sindrom. U svakom konkretnom slučaju, rješavanje problematike programa
i metoda transfuzijske terapije treba da se zasniva ne samo na
kliničke i laboratorijske karakteristike specifičnog liječenja
situacije, ali i opštim odredbama o upotrebi krvi i njenom sastavu
nts navedene u ovim uputstvima. Često Postavljena Pitanja
različite metode transfuzije krvi navedene su u odgovarajućim metodama
INDIREKTNA TRANSFUZIJA KRVI I NJENIH KOMPONENTA.
Najčešća metoda transfuzije pune krvi je
komponente - masa crvenih krvnih zrnaca, masa trombocita, masa leukocita
masa, svježe smrznuta plazma je intravenozno davanje With
korišćenje sistema filtera za jednokratnu upotrebu koji ne -
direktno povezuje flašu ili polimernu posudu sa
U medicinskoj praksi, kada je to indicirano, koriste se i druge metode.
vrste primjene krvi i crvenih krvnih zrnaca: intraarterijski, intra-
aortni, intraossealni Intravenski put primjene, posebno s
upotreba centralnih vena i njihova kateterizacija omogućava postizanje
nude različite brzine transfuzije (kapanje, mlaz),
varirajući volumen i brzinu transfuzije u zavisnosti od dinamike kliničke
Tehnika punjenja intravenskog sistema za jednokratnu upotrebu
navedeno u uputama proizvođača.
Karakteristika transfuzije donorskih trombocita i leukocita je
postoji prilično brz tempo njihove administracije - u roku od nekoliko minuta
brzinom pada u minuti.
U liječenju DIC sindroma, brz
pod kontrolom hemodinamike i centralnog venskog pritiska ne više od 30
minuta za transfuziju velikih (do 1 litar) volumena svježe smrznutog
DIREKTNA TRANSFUZIJA KRVI.
Metoda transfuzije krvi direktno pacijentu od donatora bez sto
metoda za stabilizaciju ili očuvanje krvi naziva se direktna metoda
transfuzija Ovom metodom se može transfuzirati samo puna krv
primjena - samo intravenozno Tehnologija primjene ove metode
ne predviđa upotrebu filtera tokom transfuzije,
što značajno povećava rizik od ulaska lijeka u krvotok
ent malih krvnih ugrušaka koji se neizbježno stvaraju u transfuzijskom sistemu -
niya, koja je prepuna razvoja tromboembolije malih grana pluća
Ova okolnost, uzimajući u obzir utvrđene nedostatke transfuzije
puna krv i prednosti upotrebe komponenti krvi, de-
Nije potrebno striktno ograničavati indikacije za metodu direktnog prijenosa
krvarenje, smatrajući ga prisilnom terapijskom mjerom -
smrt u ekstremnoj situaciji sa razvojem iznenadnog masivnog krvarenja
gubitak i odsustvo velikih količina crvenih krvnih zrnaca u ljekarskom arsenalu
tov, svježe smrznuta plazma, krioprecipitat.U pravilu umjesto
direktnu transfuziju krvi, možete pribjeći transfuziji
svježe prikupljene "tople" krvi.
RAZMJENA TRANSFUZIJA KRVI.
Transfuzija zamjenske krvi - djelomično ili potpuno uklanjanje krvi
iz krvotoka primaoca uz njegovu istovremenu zamjenu
adekvatan ili prekoračen volumen krvi davaoca Glavni cilj
ova operacija je uklanjanje raznih otrova zajedno s krvlju (u slučaju
fenomeni, endogene intoksikacije), produkti razgradnje, hemoliza i
antitijela (za hemolitičku bolest novorođenčadi, transfuziju krvi
onon šok, teška toksikoza, akutna zatajenje bubrega I
Učinak ove operacije je kombinacija zamjene i dezinfekcije
Transfuzija zamjenske krvi uspješno je zamijenjena intenzivnom
efikasna terapeutska plazmafereza sa povlačenjem do 2 litre po proceduri.
plazma i njena zamjena reološkim zamjenama za plazmu i svježim
Autohemotransfuzija je transfuzija pacijentove vlastite krvi. Osu-
vrši se na dva načina: TRANSFUZIJA vlastite krvi,
infuziran s otopinom konzervansa prije operacije i
REINFUZIJA krvi prikupljene iz seroznih šupljina i hirurških rana
sa masivnim krvarenjem.
Za autotransfuziju možete koristiti metodu korak po korak
nakupljanje značajnih (800 ml ili više) volumena krvi. Putem
smanjenje eksfuzije i transfuzije prethodno prikupljene autologne krvi
moguće je nabaviti velike količine svježe pripremljene konzervirane hrane
nema krvi. Metoda krioprezervacije autoeritrocita i plazme je sljedeća:
Takođe omogućava njihovo akumuliranje za hirurške intervencije.
Prednosti autohemotransfuzijske metode u odnosu na donorske transfuzije
krvi je sljedeće: rizik od komplikacija povezanih s
s nekompatibilnošću, s prijenosom zaraznih i virusnih bolesti
bolesti (hepatitis, AIDS, itd.), sa rizikom od aloimunizacije, razvoja sin.
masivnih transfuzija, uz osiguravanje bolje funkcije
onalna aktivnost i stopa preživljavanja eritrocita u vaskularnom ruskom-
Upotreba autohemotransfuzije indicirana je kod pacijenata sa rijetkim
krvna grupa i nemogućnost odabira donora, sa hirurškim
završne intervencije kod pacijenata sa očekivanim velikim gubitkom krvi tokom
prisutnost disfunkcije jetre i bubrega, značajno povećana
rizik od mogućih komplikacija nakon transfuzije tokom transfuzije
istraživanje krvi donora ili crvenih krvnih zrnaca. IN U poslednje vreme autohemo-
transfuzije su postale sve više korištene i za relativno male
volumen gubitka krvi tokom operacija kako bi se smanjio trombogeni rizik
ty kao rezultat hemodilucije koja se javlja nakon eksfuzije krvi.
Upotreba metode autohemotransfuzije je kontraindicirana u slučajevima teških oblika
nykh upalnih procesa, sepsa, teško oštećenje jetre
i bubrega, kao i kod pancitopenije. Apsolutno kontraindicirano
primjena metode autohemotransfuzije u pedijatrijskoj praksi.
Reinfuzija krvi je vrsta autohemotransfuzije i
sastoji se od transfuzije pacijentove krvi, koja je ulila u ranu ili
serozne šupljine (abdominalne, torakalne) i ne više od
12 sati (duži periodi povećavaju rizik od infekcije).
Primena metode je prikazana kada ektopična trudnoća, rupture
slezena, povrede grudnog koša, traumatske operacije.
Za implementaciju ovog sistema, sistem koji se sastoji od sterilnog
kontejner i set epruveta za prikupljanje krvi pomoću električnog usisavanja i
njegovu kasniju transfuziju.
Standardni hemokonzervansi se koriste kao stabilizatori.
ili heparin (10 mg u 50 ml izotonične otopine natrijum hlorida
na 450 ml krvi). Prikupljena krv je razrijeđena izo-
tonik rastvor natrijum hlorida u omjeru 1:1 i dodati
Transfuzija se vrši kroz infuzijski sistem sa filterom,
poželjno je transfuziju vršiti kroz sistem sa posebnim
Terapijska plazmafereza je jedna od glavnih transfuzioloških
broj operacija za pružanje efikasne medicinske nege
pacijenata, često u kritičnom stanju
ali uz uklanjanje plazme tokom terapijske plazmafereze, vrši se zamjena
smanjenje volumena uzetog transfuzijom crvenih krvnih zrnaca, svježe smrznutih -
plazma, reološke zamjene za plazmu.
Terapeutski efekat plazmafereze zasniva se i na mehaničkom uklanjanju
istraživanje plazmom toksičnih metabolita, antitijela, imunoloških kompleksa
sove, vazoaktivne supstance i dr., te o naknadi nestalih
važne komponente unutrašnjeg okruženja organizma, kao i na aktivnu
cija makrofagnog sistema, poboljšanje mikrocirkulacije, deblokada
cija organa za „čišćenje” (jetra, slezina, bubrezi).
Terapijska plazmafereza se može izvesti jednom od sljedećih metoda:
dov: korištenje separatora krvnih stanica u metodi kontinuiranog protoka,
pomoću centrifuga (obično hlađenih) i polimernih kontejnera -
nerov koristeći intermitentnu metodu, kao i metodu filtracije.
Volumen uklonjene plazme, ritam procedura, plazma program
zamjena ovisi o ciljevima koji su u početku postavljeni za proceduru
stanje pacijenta, priroda bolesti ili nakon transfuzije
th komplikacija. Terapijska širina primjene plazmafereze
(njegova upotreba je indicirana za sindrom hiperviskoznosti, bolest
bolesti imunokompleksne etiologije, razne intoksikacije, DIC-
Sindrom, vaskulitis, sepsa i hronična bubrežna i jetra
insuficijencija itd.) može značajno povećati efikasnost
efikasnost terapije za širok spektar bolesti u terapijskim, hirurškim
ginekološke i neurološke klinike.
GREŠKE U TEHNIKI TRANSFUZIJE KRVI I NJENIM KOMPONENTIMA
VAZDUŠNA EMBOLIJA se javlja kada sistem nije pravilno napunjen,
Kao rezultat toga, mjehurići zraka ulaze u venu pacijenta. Zbog toga
stope za transfuziju krvi i njenih komponenti. Kad god
zračna embolija, pacijenti imaju otežano disanje, kratak dah
ka, bol i osećaj pritiska iza grudne kosti, cijanoza lica, tahikardija.
Potrebna je masivna zračna embolija s razvojem kliničke smrti
provođenje mjera hitne reanimacije – indirektna masa
čađ srca, vještačko disanje"usta na usta", pozovite reanimaciju -
Prevencija ove komplikacije leži u strogom pridržavanju svih
pravila transfuzije, ugradnje sistema i opreme.Pažljivo
ali napunite sve epruvete i dijelove opreme transfuzijskim medijem,
pazite da su mjehurići zraka uklonjeni iz cijevi. Opservacija
briga o pacijentu tokom transfuzije treba da bude konstantna do njenog prozora -
TROMBOEMBOLIZAM - embolija uzrokovana krvnim ugrušcima koja nastaje kada
u venu pacijenta različitih veličina ugrušaka koji se formiraju u
izlivena krv (eritrocitna masa) ili, što se ređe dešava, uvezena
krećući se protokom krvi iz pacijentovih tromboziranih vena. Uzrok embolije
može postojati pogrešna tehnika transfuzije kada uđu u venu
ugrušci prisutni u transfuziranoj krvi, ili embolije, postaju
krvni ugrušci nastali u pacijentovoj veni blizu vrha igle. Obrazovni
Stvaranje mikrougrušaka u sačuvanoj krvi počinje od prve
dana njegovog skladištenja. Nastali mikroagregati koji ulaze u krv,
zadržavaju se u plućnim kapilarama i, po pravilu, prolaze
liza. Kada uđe veliki broj krvnih ugrušaka, on se razvija
klinička slika tromboembolije grana plućne arterije: iznenadna
bol u prsa, iznenadno pojačavanje ili pojava kratkog daha -
ki, pojava kašlja, ponekad hemoptiza, bljedilo kože
vov, cijanoza, u nekim slučajevima se razvija kolaps - hladan znoj, pa-
poricanje krvni pritisak, čest puls.U isto vrijeme, na električni automobil
Diogram pokazuje znakove opterećenja na desnoj pretkomori, a moguće i
električna os se može pomjeriti udesno.
Liječenje ove komplikacije zahtijeva upotrebu fibrinolitičkih aktivatora.
za - streptaze (streptodekaze, urokinaze), koja se daje putem
kateter, bolje ako postoje uslovi za njegovu ugradnju, u plućni
arterije. S lokalnim djelovanjem na krvni ugrušak u dnevnoj dozi
150.000 IU (50.000 IU 3 puta) Uz intravensku primjenu dnevno
Trenutna doza streptaze je 500..000 IU. Pokazano je da
burna intravenska primjena heparina (24.000-40.000 jedinica dnevno),
trenutnu infuziju od najmanje 600 ml svježe smrznute
plazma pod kontrolom koagulograma.
Prevencija plućne embolije sastoji se od pravilnog
nova tehnologija nabavke i transfuzije krvi, koja isključuje
krvni ugrušci koji ulaze u venu pacijenta, koristiti za hemo-
transfuzija filtera i mikrofiltera, posebno kod masivnih i
mlazne transfuzije. U slučaju tromboze igle neophodna je ponovljena punkcija.
presek vene drugom iglom, ni u kom slučaju ne pokušavajući na različite načine
povratiti prohodnost trombozirane igle.
REAKCIJE I KOMPLIKACIJE TOKOM TRANSFUZIJE KRVI I NJENE
Ako se krše utvrđena pravila za transfuziju krvi i komponenti,
com, nejasne indikacije ili kontraindikacije za na-
značenje određene transfuziološke operacije, netačno
procjenu stanja primaoca tokom ili nakon transfuzije
na kraju, moguć je razvoj reakcija na transfuziju krvi ili komplikacija.
neniya. Nažalost, ovo drugo se može uočiti bez obzira na to
da li je bilo ikakvih nepravilnosti tokom procesa transfuzije.
Treba napomenuti da je prelazak na komponentu popunjavanja deficita
stanica ili plazma kod pacijenta naglo smanjuje broj reakcija i
laži. Praktično nema komplikacija kod transfuzije opranog
smrznutih crvenih krvnih zrnaca. Broj komplikacija je značajno smanjen
pridržavajući se principa „jedan donor – jedan pacijent“ (posebno
smanjuje se rizik od prenošenja virusnog hepatitisa).Reakcije nisu praćene
su ozbiljne i dugotrajne disfunkcije organa i sistema
Komplikacije karakteriziraju teške kliničke manifestacije,
predstavlja opasnost po život pacijenta.
U zavisnosti od težine klinički tok, tjelesnu temperaturu i
trajanje poremećaja, posttransfuzijske reakcije razlikuju se tri
stepeni: blagi, umjereni i teški.
BLAŽE REAKCIJE su praćene povećanjem tjelesne temperature unutar
lah 1 stepen, bolovi u mišićima ekstremiteta, glavobolja, zimica
bol i bolest. Ove pojave su kratkotrajne i obično nestaju
bez posebnog terapijske mjere.
UMJERENE REAKCIJE se manifestuju povećanjem tjelesne temperature za
1,5-2 stepena, sve veća zimica, ubrzan rad srca i disanje,
U TEŠKIM REAKCIJAMA tjelesna temperatura raste za više od 2
stepeni, javlja se ogromna zimica, cijanoza usana, povraćanje, jako
glavobolja, bol u donjem dijelu leđa i kostima, kratak dah, urtikarija ili
Quinckeov edem, leukocitoza.
Bolesnici s posttransfuzijskim reakcijama zahtijevaju obavezno
ljekarski nadzor i blagovremeno liječenje.U zavisnosti od namjene
Uzroci nastanka i klinički tok razlikuju se pirogeni i an-
tigene (nehemolitičke), alergijske i anafilaktičke reakcije
PIROGENE REAKCIJE I KOMPLIKACIJE (NISU POVEZANE SA
Glavni izvor pirogenih reakcija je ulazak endoksina u trans-
fuzijsko okruženje. Ove vrste reakcija i komplikacija su povezane sa
korištenje krvi ili njenih komponenti kao otopine za konzerviranje
lopovi, ne lišeni pirogenih svojstava, nedovoljno obrađeni
(u skladu sa zahtjevima uputstava) sisteme i opremu
za transfuziju; ove reakcije mogu biti rezultat penetracije
mikrobne flore u krv u vrijeme pripreme i skladištenja
neniya.Upotreba plastičnih posuda za jednokratnu upotrebu za
proizvodnja krvi i njenih komponenti, transfuzijski sistemi za jednokratnu upotrebu
učestalost takvih reakcija i komplikacija je značajno smanjena.
Principi terapije su isti kao i za razvoj nehemolitičkih
posttransfuzijske reakcije i komplikacije.
KOMPLIKACIJE TOKOM TRANSFUZIJE KRVI I NJENIH KOMPONENTA.
RAZLOZI: imunološka nekompatibilnost; meta- nakon transfuzije
poremećaji boli; masivne transfuzije krvi; lošeg kvaliteta -
kvalitet transfuzirane krvi ili njenih komponenti; greške u metodologiji
transfuzija; prijenos zaraznih bolesti sa donora na primaoca -
entu; potcjenjivanje indikacija i kontraindikacija za transfuziju krvi.
KOMPLIKACIJE UZROKOVANE TRANSFUZIJOM KRVI, EM,
ABO SISTEM NEKOMPATIBILAN PO GRUPAMA.
Uzrok ovakvih komplikacija u velikoj većini slučajeva je
postoji nepoštivanje pravila predviđenih tehničkim uputstvima
transfuzije krvi, metodom određivanja ABO krvnih grupa i testiranjem
testiranje kompatibilnosti.
PATOGENEZA: masivna intravaskularna destrukcija transfuzovanog eritrocita
cita sa prirodnim aglutininima primaoca sa oslobađanjem u plazmu
stroma uništenih crvenih krvnih zrnaca i slobodnog hemoglobina, posjedujući
aktivnost tromboplastina, uključuje razvoj dis-
seminirana intravaskularna koagulacija sa izraženim abnormalnostima
promjene u sistemu hemostaze i mikrocirkulacije sa naknadnim poremećajima
promjene centralne hemodinamike i razvoj transfuzije krvi
Početni klinički znaci transfuzijskog šoka u ovom slučaju
vrste komplikacija mogu se pojaviti direktno tokom hemotransporta
fuzije ili ubrzo nakon nje i karakteriziraju ih kratkotrajni
buđenje, bol u grudima, stomaku, donjem delu leđa.U budućnosti postepeno
ali se povećavaju poremećaji cirkulacije, karakteristični za šok
stajanje (tahikardija, hipotenzija), slika masivnog
intravaskularna hemoliza (hemoglobinemija, hemoglobinurija, bili-
rubinemija, žutica) i akutna disfunkcija bubrega i jetre.
Ako se šok razvije tokom hirurška intervencija pod generalom
anestezije, tada se mogu izraziti njeni klinički znaci -
značajno krvarenje iz hirurške rane, uporna hipotenzija i s
prisustvo urinarnog katetera - pojava tamne trešnje ili crne mokraće -
Ozbiljnost kliničkog tijeka šoka uvelike ovisi o
volumen transfuziranih nekompatibilnih crvenih krvnih zrnaca, sa značajnom
priroda osnovne bolesti i stanje pacijenta igraju ulogu
LIJEČENJE: zaustaviti transfuziju krvi, crvenih krvnih zrnaca, uzrok
hemoliza vrata; u kompleksu terapijskih mjera istovremeno s uklanjanjem
Poricanje od šoka pokazuje masivnu (oko 2-2,5 l) plazmu
maphereza za uklanjanje slobodnog hemoglobina, razgradnih produkata
davanje fibrinogena, uz zamjenu uklonjenih volumena odgovarajućim
količina svježe smrznute plazme ili ona u kombinaciji sa koloidom
plazma ekspanderi; za smanjenje taloženja hemolitičkih produkata
diureza se mora održavati u distalnim tubulima nefrona
pacijent najmanje ml/sat sa 20% rastvorom manitola
(15-50g) i furosemid (100 mg jednokratno, do 1000 dnevno) ispravljaju-
cija kiselinske baze krvi sa 4% rastvorom natrijum bikarbonata; u cilju održavanja
volumen cirkulirajuće krvi i stabilizacija krvnog tlaka, reološki
hemijski rastvori (reopoliglucin, albumin); po potrebi korigovati-
cije duboke (najmanje 60 g/l) anemije - transfuzija pojedinačno
odabrana isprana crvena krvna zrnca; terapija desenzibilizacije - an-
tigistaminici, kortikosteroidi, kardiovaskularni lijekovi
stva. Volumen transfuzije i infuzione terapije mora biti adekvatan
deset diureze. Kontrola je normalan nivo centralno
venski pritisak (CVP). Doza primijenjenih kortikosteroida se prilagođava
prilagoditi u zavisnosti od hemodinamske stabilnosti, ali ne bi trebalo
biti manji od 30 mg na 10 kg tjelesne težine dnevno.
Treba napomenuti da bi osmotski aktivni ekspanderi plazme trebali
primijeniti prije pojave anurije. U slučaju anurije, njihova svrha je gestacijska
zatim razvoj plućnog ili cerebralnog edema.
Prvog dana razvoja posttransfuzijske akutne intravaskularne
Osim hemolize, indiciran je heparin (intravenozno, do 20 hiljada
jedinica dnevno pod kontrolom vremena zgrušavanja).
U slučajevima kada složena konzervativna terapija ne sprečava
rotira razvoj akutnog zatajenja bubrega i uremije, progresivne
smanjenje kreatinemije i hiperkalemije, zahtijeva primjenu hemodi-
liza u specijalizovanim ustanovama. Pitanje o prevozu
odlučuje ljekar ove ustanove.
KOMPLIKACIJE UZROKOVANE KRVI, TRANSFUZIJA ERITROCITA
MASA NEKOMPATIBILNA ZA RH FAKTOR I DRUGE SISTEM
ERITROCITNI ANTIGENI.
RAZLOZI: ove komplikacije se javljaju kod pacijenata senzibiliziranih na
Imunizacija Rh antigenom može se dogoditi pod sljedećim uslovima
1) kada ponovno uvođenje Rh-negativni Rh primaoci
pozitivna krv; 2) tokom trudnoće Rh negativne žene
Rh-pozitivan fetus, iz kojeg ulazi Rh faktor
majčinu krv, što uzrokuje stvaranje imunih proteina u njenoj krvi
antitela protiv Rh faktora Uzrok ovakvih komplikacija je supresivan
U velikoj većini slučajeva postoji potcjenjivanje akušerstva i transfuzije
anamneza, kao i nepoštivanje ili kršenje drugih pravila,
upozorenje na nekompatibilnost Rh faktora.
PATOGENEZA: masivna intravaskularna hemoliza transfuziranih crvenih krvnih zrnaca
com imunska antitijela (anti-D, anti-C, anti-E, itd.), formiranje
u procesu prethodne senzibilizacije primaoca, ponovljeno
nove trudnoće ili transfuzije antigenski nekompatibilnih
eritrocitni sistemi (Rhesus, Kell, Duffy, Kidd, Lewis, itd.).
KLINIČKE MANIFESTACIJE: Ova vrsta komplikacija se razlikuje od
prethodni sa kasnijim početkom, manje olujni tok, sporiji
spora ili odgođena hemoliza, što ovisi o vrsti imunološkog anti-
Principi terapije su isti kao u liječenju posttransfuzijskog šoka
uzrokovane transfuzijom krvi (eritrocita) nekompatibilne sa grupom
novi faktori AVO sistema.
Pored grupnih faktora ABO sistema i Rh faktora Rh (D),
Ne mogu se pojaviti komplikacije tokom transfuzije krvi, iako su ređe
ostali antigeni Rh sistema: rh (C), rh(E), hr(c), hr(e) i tako dalje
isti antigeni Duffy, Kell, Kidd i drugih sistema. Trebalo bi da bude naznačeno
da stepen njihove antigenosti, prema tome, ima implikacije za praksu
transfuzije krvi su značajno niže od Rh faktora Rh 0 (D). kako god
takve komplikacije se dešavaju. Javljaju se kao kod Rh-negativnih
ny, i kod Rh pozitivnih osoba imuniziranih kao rezultat
trudnoća ili ponovljene transfuzije krvi.
Glavne mjere za sprječavanje transfuzije
komplikacije povezane s ovim antigenima smatraju se akušerskim
th i transfuzijska anamneza pacijenta, kao i ispunjenje svih
drugi zahtjevi. Treba naglasiti da je posebno osjetljiv
test kompatibilnosti za identifikaciju antitijela, i
dakle, nekompatibilnost krvi davaoca i primaoca je
Ovo je indirektni Coombsov test. Stoga preporučujem indirektni Coombsov test.
može se obaviti prilikom odabira donorske krvi za pacijente, u anam-
bez kojih je bilo reakcija nakon transfuzije, kao i osjetljivosti
posebne osobe, različite preosjetljivost do uvoda
gubitak crvenih krvnih zrnaca, čak i ako su kompatibilne prema krvnoj grupi ABO i
Rh faktor. Test za izoantigensku kompatibilnost transfuziranog
krv na isti način kao i test za Rh kompatibilnost -
Rh 0 (D) se proizvodi zasebno uz grupni test kompatibilnosti
ABO krvna memorija i ni u kom slučaju je ne zamjenjuje.
Kliničke manifestacije ovih komplikacija slične su gore opisanim.
tokom transfuzije Rh-nekompatibilne krvi, iako postoje vrlo
da ređe. Principi terapije su isti.
POSTTRANSFUZIJSKE REAKCIJE I KOMPLIKACIJE NEHEMOLITIJE
Razlozi: senzibilizacija primaoca na antigene leukocita, tromboza
ciste tokom transfuzije pune krvi i proteina plazme kao rezultat
prethodne ponovljene transfuzije krvi i trudnoće.
KLINIČKE MANIFESTACIJE se obično razvijaju u roku od nekoliko minuta
nakon završetka transfuzije krvi, ponekad ranije ili čak tokom transfuzije
groznica i karakteriziraju ih zimica, hipertermija, glavobolja,
bol u donjem dijelu leđa, urtikarija, svrab kože, otežano disanje, gušenje,
razvoj Quinckeovog edema.
Liječenje: desenzibilizirajuća terapija - intravenski adrenalin
količina 0,5 - 1,0 ml., antihistaminici, kortikostea -
steroidi, kalcijum hlorid ili glukonat, ako je potrebno - kardio
vaskularni lijekovi, narkotički analgetici, detoksikacija
ny i antishock rješenja.
PREVENCIJA ovakvih reakcija i komplikacija je
pažljivo prikupljanje anamneze transfuzije, upotreba ispranog
eritrociti, individualna selekcija para donor-primalac.
POSTTRANSFUZIJSKE REAKCIJE I KOMPLIKACIJE POVEZANE SA
SA OČUVANJEM I ČUVANJEM KRVI, ERITRO-
Nastaju kao rezultat reakcije tijela na stabilizaciju
otopine koje se koriste u očuvanju krvi i njenih komponenti,
na metaboličke produkte krvnih zrnaca koji nastaju iz njegovog
skladištenje, na temperaturi transfuzovanog medija za transfuziju.
HIPOKALCIEMIJA se razvija transfuzijom velikih doza pune krvi
vi ili plazme, posebno pri velikoj brzini transfuzije, preparat
punjen natrijum citratom, koji se vezivanjem u krovu-
slobodni kalcij u nosnom prolazu uzrokuje pojavu hipokalcemije.
Transfuzija krvi ili plazme pripremljena pomoću citrata
natrijum, brzinom od 150 ml/min. smanjuje nivo slobodnog kalcijuma
do maksimalno 0,6 mmol/litar, i pri brzini od 50 ml/min. ko-
sadržaj slobodnog kalcija u plazmi primatelja se neznatno mijenja;
Nivo jonizovanog kalcijuma se odmah vraća u normalu
nakon prestanka transfuzije, što se objašnjava brzom mobilizacijom
to kalcijum iz endogenih depoa i metabolizam citrata u jetri.
U nedostatku bilo kakvih kliničkih manifestacija privremene hipo-
kalcemija, standardni recept za suplemente kalcijuma (za „neutra-
"liza" citrata) je neopravdana, jer može uzrokovati pojavu
aritmije kod pacijenata sa srčanom patologijom.Neophodno je zapamtiti
mogućnost njegovog nastanka tokom raznih terapijskih
procedure (terapijska plazmafereza sa zamjenom eksfuz
volumen plazme), kao i tokom hirurških intervencija.
Posebnu pažnju treba obratiti na pacijente sa sljedećim pratećim simptomima
patologija: hipoparatireoza, D-vitaminoza, kronična bubrežna bolest
zatajenje, ciroza jetre i aktivni hepatitis, kongenitalna hipo-
kalcemija u djece, toksično-infektivni šok, trombolitički
stanja, stanja nakon reanimacije, dugotrajna terapija
kortikosteroidni hormoni i citostatici.
KLINIKA, PREVENCIJA I LIJEČENJE HIPOKALCEMIJE: smanjenje nivoa
slobodni kalcij u krvi dovodi do arterijske hipotenzije, zbog
povećan pritisak u plućnoj arteriji i centralni venski pritisak
promjene, produženje O-T intervala na EKG-u, pojava konvulzivnih
trzanje mišića potkoljenice, lica, poremećaj ritma disanja s prijelazom
dom u apneji sa visokim stepenom hipokalcemije. Subjektivno
Pacijenti u početku percipiraju razvoj hipokalcemije kao neprijatan
senzacije iza grudne kosti koje ometaju udisanje, javlja se neprijatan osjećaj u ustima
metalni ukus, konvulzivno trzanje mišića jezika i
usne, uz daljnje povećanje hipokalcemije - pojava tonika
konvulzije, problemi s disanjem sve do prestanka,
srčani ritam - bradikardija, do asistole.
PREVENCIJA uključuje identifikaciju pacijenata sa potencijalnom hipo-
kalcemija (sklonost napadima), ubrizgavanje plazme velikom brzinom
ne više od ml/min., profilaktičko davanje 10% rastvora glukoze
kalcijum konat - 10 ml. za svakih 0,5 l. plazma.
Kada kliničkih simptoma hipokalcemiju se mora spriječiti
prekinuti primjenu plazme, dati ml intravenozno. glukonat
kalcijuma ili 10 ml. kalcijum hlorid, EKG praćenje.
HIPERKALEMIJA kod primaoca može nastati zbog brze transfuzije
voda (oko 120 ml/min.) dugotrajno čuvana u konzervi
krvi ili crvenih krvnih zrnaca (ako se čuvaju duže od 14 dana
Nivoi kalijuma u ovim transfuzijskim medijima mogu dostići 32
mmol/l.). Glavna klinička manifestacija hiperkalijemije je
Ovo je razvoj bradikardije.
PREVENCIJA: kada koristite krv ili crvena krvna zrnca,
Nakon 15 dana skladištenja, transfuziju treba uraditi kap po kap (50-
70 ml/min.), bolje je koristiti oprana crvena krvna zrnca.
SINDROM MASIVNE TRANSFUZIJE.
Ova komplikacija se javlja kada se u kratkom vremenskom periodu primijeni u krv.
venski krevet primaoca do 3 litre pune krvi od mnogih do
jame (više od 40-50% volumena cirkulirajuće krvi). Negativno
u razvoju dolazi do izražaja uticaj masivnih transfuzija pune krvi
sindrom diseminirane intravaskularne koagulacije. On
obdukcija otkriva manja krvarenja u povezanim organima
sa mikrotrombima, koji se sastoje od nakupina eritrocita i tromboze.
cit. Hemodinamski poremećaji se javljaju u velikim i malim krugovima
cirkulacije krvi, kao i na nivou kapilarne, organske cirkulacije
Sindrom masivne transfuzije, s izuzetkom traumatske krvi
gubici, obično rezultat transfuzije pune krvi tokom
već započet DIC sindrom, kada je, prije svega, potrebno
izdavanje velikih količina svježe smrznute plazme (1-2 litre i više)
više) sa mlazom ili čestim kapljicama njegove administracije, ali tamo gde ima prelivanja -
Treba ograničiti potrošnju crvenih krvnih zrnaca (a ne pune krvi).
Da bi se spriječila ova komplikacija, treba izbjegavati transfuzije.
puna krv unutra velike količine. Neophodno je nastojati da se obnovi
popunjavanje masivnog gubitka krvi unaprijed pripremljenim od jednog -
Dva donora sa kriokonzerviranim eritrocitima, svježe smrznuti -
nova plazma po principu „jedan donor - jedan pacijent“, izg
transfuzijska taktika za stroge indikacije za transfuziju
Nordijska krv, koja naširoko koristi krvne komponente i proizvode
(spakovana crvena krvna zrnca, svježe smrznuta plazma), niske molekularne težine
rastvori dekstrana (reopoliglucin, želatinol) za postizanje hemodilu-
cije. Efikasna metoda prevencija sindroma masivne transfuzije
cija je upotreba pacijentove autologne krvi, sakupljene iz
one za krioprezervaciju crvenih krvnih zrnaca prije elektivne operacije. pa-
potrebno je šire uvesti upotrebu autologne krvi prikupljene tokom
operacije iz karijesa (metoda reinfuzije).
Liječenje DIC-a, sindroma uzrokovanog masivnom transfuzijom krvi,
na osnovu skupa mjera usmjerenih na normalizaciju
sistem hemostaze i eliminacija drugih vodećih manifestacija sindroma,
prvenstveno šok, kapilarni zastoj, acidobazni poremećaji
nizak balans elektrolita i vode, oštećenje pluća, bubrega,
nadbubrežne žlijezde, anemija. Preporučljivo je koristiti heparin (srednji
prejedati se dnevno uz kontinuiranu primjenu). Najvažnija metoda
kućna terapija je plazmafereza (vađenje najmanje 1 litre plazme) sa
zamjena svježe smrznutom donorskom plazmom u količini od najmanje
600 ml. Blokada mikrocirkulacije agregatima krvnih zrnaca i spazmom
krvne žile se eliminiraju antiagregacijskim sredstvima i drugim lijekovima (reopoliglu-
kin, intravenozno, zvončići 4-6 ml. 0,5% rastvor, aminofilin 10 ml.
2,4% rastvor, trental 5 ml) Koriste se i proteinski inhibitori
az - trasilol, kontrikal u velikim dozama - hiljadu. jedinice on
jedna intravenska injekcija. Potreba i obim transfuzije
terapija je diktirana težinom hemodinamskih poremećaja. Sljedeći
Molimo zapamtite da se za DIC treba koristiti puna krv
nemoguće je, ali transfuziju isprane eritrocitne mase kada se nivo smanji -
nivo hemoglobina do 70 g/l.
Medicinska biblioteka
Medicinska literatura
Forum o zdravlju i lepoti
12:19 Pregledi klinika i doktora.
12:08 Pregledi klinika i doktora.
10:25 Reumatolog, artrolog.
09:54 Vijesti o zdravlju i ljepoti.
09:53 Vijesti o zdravlju i ljepoti.
09:52 Vijesti o zdravlju i ljepoti.
09:51 Vijesti o zdravlju i ljepoti.
09:49 Vijesti o zdravlju i ljepoti.
09:48 Vijesti o zdravlju i ljepoti.
09:47 Vijesti o zdravlju i ljepoti.
Nevinost i kokošje jaje. Kakva je veza između njih? I to tako da su stanovnici plemena Kuanyama, koje živi na granici s Namibijom, u davna vremena deflorisali djevojke koristeći kokošje jaje. Ne mnogo
Tjelesna temperatura je složen pokazatelj termičkog stanja ljudskog tijela, koji odražava složen odnos između proizvodnje topline (proizvodnje topline) različitih organa i tkiva i razmjene topline između
Male promjene u ishrani i načinu života mogu pomoći da promijenite svoju težinu. Želim resetirati prekomjerna težina? Ne brinite, nećete morati da se izgladnjujete ili da radite naporne vježbe. Issl