Simptomi, liječenje i prevencija difterije kod djece. Respiratorne bolesti kod djece liječenje i simptomi Sindrom lokalne lezije
Pregled ždrijela kod djece treba vršiti pri svakom pregledu djeteta, na bilo koje bolesti i na preventivnim pregledima, na bolničkom pregledu dnevno, a ako se sumnja na difteriju - svaka 2 sata. S obzirom da ova manipulacija djetetu izaziva neugodne senzacije, preporučljivo je pregledati ždrijelo na kraju objektivnog pregleda.
Primjećuje se da li postoji trzmus (tipičan za bjesnilo) ili oštar bol pri otvaranju usta (tipično za flegmonozni tonzilitis), odnosno da li pacijent slobodno otvara usta.
Skreće se pažnja na prisutnost hiperemije, primjećuje se njen karakter: svijetla, difuzna (karakteristična za tonzilitis), svijetlo ograničena (karakteristična za šarlah), umjerena, stagnirajuća s cijanotičnom nijansom (karakteristična za difteriju ždrijela), umjerena difuzna (karakteristično za ARVI) itd. d. Primjećuje se enantem (karakterističan za boginje, rubeolu), oticanje krajnika, uvula (karakteristično za difteriju), afte, područja nekroze, krvarenja i druge moguće promjene.
Kada se opisuju krajnici, odražavaju se njihove veličine (I, II, III stepen); karakter - glatko, olabavljeno, itd. Ako postoje plakovi, oni su detaljno opisani: njihov oblik - u obliku pruga, otoka, čvrsti, pokrivaju cijelu površinu krajnika, protežu se izvan lukova, uvule, mekog nepca itd.; njihova lokacija je u dubini lakuna, duž lakuna, na izbočenim površinama krajnika, u udubljenju u obliku kratera itd.: karakter im je labav, mrvljiv, u obliku gnojnih naslaga, gust u obliku filmova itd.; boja im je bijela, siva, žuta, zelenkasta, tamna, natopljena krvlju itd.; njihova veza sa osnovnim tkivom - lako se uklanjaju lopaticom, teško se uklanjaju, ne uklanjaju se. Prilikom uklanjanja plaka odredite njegovu prirodu - gnojno, lako se trlja između staklenih stakala, vlaknasto - ne trlja, ostaje u obliku filma.
Pri pregledu ždrijela pažnja se obraća i na simetriju promjena, položaj uvule, ispupčenje mekog nepca sa jedne ili obje strane, opuštenost mekog nepca. Istovremeno se pregledaju i opisuju sluznice usne šupljine - glatke, sjajne, opuštene, hiperemične, enanteme, mrlje Belsky-Filatov, afte, nekroze itd.; stražnji zid ždrijela je nepromijenjen, hiperemičan, izražena granularnost, gnojne naslage, plak i druge promjene.
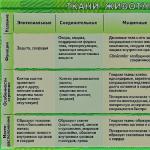
Primjer opisa ždrijela: Pacijent s poteškoćama otvara usta zbog bolova u grlu. Oralna sluzokoža je glatka, sjajna, čista. Postoji svijetla, difuzna hiperemija u ždrijelu. Krajnici su umjereno uvećani, vire iz lukova za 0,5 cm i olabavljeni. Na unutrašnjoj površini krajnika uočavaju se sivkasto-žute naslage s obje strane; s lijeve strane pokrivaju cijeli krajnik, s desne strane - u obliku pruga duž lakuna. Plakovi se ne protežu dalje od krajnika. Po prirodi - labav, lako se uklanja lopaticom, utrlja između čaša. Stražnji zid ždrijela je umjereno hiperemičan, gladak (tipična slika za lakunarni tonzilitis).
7. Zadaci za savladavanje teme lekcije:
1. Kontrolna pitanja :
1) Patogeneza tonzilitisa.
2) Klasifikacija tonzilitisa.
3) Etiološka struktura tonzilitisa.
4) Kliničke karakteristike primarnog tonzilitisa.
5) Kliničke karakteristike sekundarnog tonzilitisa.
6) Diferencijalna dijagnoza anginoznog sindroma.
Difterija kod djece- ljuto je infekcija, koju karakterizira upala sluzokože gornjih dišnih puteva i nazofarinksa, kao i, u rijetkim slučajevima, kože na mjestima ozljede. Ova bolest može biti fatalna. Glavna manifestacija je pojava sivkastih fibrinoznih filmova na površini krajnika i sluznice orofarinksa.
Difteriju kod djece, kao i mnoge zarazne bolesti gornjih dišnih puteva, karakterizira prvenstveno zimska sezonalnost.
Glavni put prijenosa patogena je zrakom. U rijetkim slučajevima, infekcija se prenosi kontaktom u domaćinstvu. Period inkubacije se kreće od 2 do 7 dana (prosječno 3 dana). Pojedinci koji nisu imunizirani protiv infekcije mogu se razboljeti u bilo kojoj dobi.
Uzročnik i uzroci difterije kod djece
Glavni uzroci difterije kod djece su starosna odsutnost i infekcija. Uzročnik bolesti je Corynebacterium diphtheria. Proizvodnjom toksina difterije izaziva bolest. Ulazna tačka za infekciju je najčešće sluznica usta, nosa i larinksa. Korinebakterije se šire na ćelije tkiva i počinju proizvoditi egzotoksin, supstancu koja uzrokuje smrt tjelesnih stanica. Egzotoksin ima i lokalne i opšte efekte kada se distribuira kroz vaskularni krevet. Kada bacil difterije dospije na faringealne krajnike, iz zahvaćenih stanica se oslobađa specifična tekućina, a kada se zgusne, formira se gusti fibrinozni film sivkaste boje.
Najozbiljnije komplikacije djelovanja egzotoksina su: miokarditis (upala srčanog mišića) i oštećenje nervni sistem. Kada dođe do miokarditisa, rad srca je poremećen, javljaju se različiti teški poremećaji ritma, sve do potpunog prestanka srčane aktivnosti. Ako je nervni sistem oštećen, može doći do oštećenja vida kao što je diplopija (udvostručenje), gutanje, govor ili potpuni gubitak glasa. Toksin difterije može prodrijeti u tkivo vrata, uzrokujući jako jako oticanje („bikovski vrat“).
Znakovi i simptomi difterije kod djece
Simptomi difterije kod djece vrlo su raznoliki i ovise o lokaciji infektivnog procesa.
Znakovi nazalne difterije. Kada se pojavi ovaj oblik, oštećuju se nazalni prolazi. Oni proizvode krvavi iscjedak. Nakon detaljnog pregleda, na krilima nosa pojavljuju se područja tanke kore. Ovaj oblik bolesti vrlo rijetko dovodi do komplikacija. Međutim, za zdravstvene organizacije, nazalna difterija je problematična jer širi se brže od drugih oblika ove bolesti. Prvi znaci nazalne difterije pojavljuju se brzo.
Simptomi orofaringealne difterije
Difterija orofarinksa (grla)- najčešći oblik bolesti. Karakterizira ga pojava gustih fibrinoznih filmova na krajnicima, koje je vrlo teško ukloniti lopaticom. Kada ih pokušate ukloniti, počnu krvariti.
Bolest ovog oblika također karakteriziraju takvi simptomi difterije kao što su pojava upalnog procesa u orofarinksu, povećanje tjelesne temperature na 38,3-38,9 ° C, tahikardija i opća slabost.
Znakovi difterije larinksa
Laringealna difterija je jedan od najopasnijih oblika difterije u smislu komplikacija. Pacijenti pokazuju sljedeće simptome difterije: toplota tijela (39,4-40°C), opšta slabost, jak kašalj, promuklost i gubitak glasa, respiratorni poremećaji. Pojava "bikovskog vrata" ukazuje na visok titar egzotoksina u krvotoku. U rijetkim slučajevima dolazi do akutne respiratorne insuficijencije i, kao rezultat, smrti.
Difterija kože kod djece
Javlja se u otprilike 33% svih slučajeva bolesti. Uglavnom tipično za ljude koji ne poštuju pravila lične higijene. Skoro svako područje kože može se inficirati bacilom difterije. Na mjestu infekcije dolazi do upale dermisa sa stvaranjem sivkaste prevlake, čireva i rana koje ne zacjeljuju.
Morate zapamtiti! Pri prvoj sumnji na pojavu difterije morate odmah kontaktirati medicinsku ustanovu.
Dijagnoza difterije kod djece
Bolest se mora hitno dijagnosticirati. Obično doktor postavlja dijagnozu na osnovu kliničkih manifestacija, ne čekajući potvrdu laboratorijskih podataka. Dijagnoza difterije kod djece zasniva se na različitim podacima.
Prvo pregleda pacijentove uši, nos i usta kako bi isključio druge bolesti koje uzrokuju upalu orofarinksa, visoku tjelesnu temperaturu - streptokoknu infekciju, infektivnu mononukleozu itd. Najvažniji znak koji karakterizira difteriju je pojava gustih fibrinoznih filmova.
Laboratorijska dijagnoza difterije
Dijagnoza difterije može se potvrditi bakterioskopijom razmaza sa inficiranog područja. Koristi se boja po Gramu. Pod mikroskopom, bacili difterije se pojavljuju kao brojne zrnaste kolonije blizu jedna drugoj.
Liječenje difterije
Difterija - posebno opasna bolest, čije se liječenje provodi u medicinskoj bolnici. Ako se pojave teške komplikacije (i sl.), liječenje se provodi u jedinici intenzivne njege. Liječenje difterije uključuje integrirani pristup: kako terapija lijekovima i pažljivu njegu pacijenata.
Davanje antitoksina
Glavna metoda liječenja difterije je primjena antitoksičnog seruma protiv difterije (ADS), bez čekanja na potvrdu bolesti laboratorijskim testovima. PDS se proizvodi od konjske surutke. Njegovo uvođenje gotovo u potpunosti eliminira štetne učinke egzotoksina na ljudski organizam. Prije primjene, ljekar mora testirati individualnu osjetljivost na serum. Oko 10% svih pacijenata ima preosjetljivost na PDS. Za njih je potrebno razrijediti antitoksin. Od 2004. godine, antitoksični serum protiv difterije jedini je lijek protiv egzotoksina difterije.
Doziranje: od 20.000 do 100.000 IU, u zavisnosti od težine, oblika i vremena bolesti. Antitoksin se primjenjuje intravenozno.
Antibakterijska terapija defterije
Koristi se za sprječavanje daljnjih infekcija, kao i za sprječavanje teških komplikacija (). Ne koriste se kao nadomjesna terapija za PDS, već u kombinaciji s njim. Za liječenje difterije koriste se: penicilin, ampicilin, eritromicin. Od njih je eritromicin efikasniji za liječenje bolesti, jer ima bolju sposobnost prodiranja u tkivo.
Briga o pacijentu sa difterijom
Pacijenti koji boluju od difterije zahtijevaju striktno mirovanje u krevetu, pažljivu njegu i intenzivnu njegu - infuziona terapija, terapija kiseonikom, kardiovaskularni monitoring i respiratorni sistemi, liječenje patologije nervnog sistema. Pacijenti s difterijom larinksa mogu zahtijevati hitnu operaciju zbog insularne stenoze.
Pacijenti koji se oporavljaju od bolesti treba da miruju kod kuće oko 2-3 sedmice. Osim toga, vakcinisani su protiv difterije.
Liječenje komplikacija difterije i prognoza
Ako se miokarditis pojavi kod pacijenata s difterijom, propisuje se terapija kisikom - uz nju se mogu izbjeći poremećaji ritma. Ponekad je kod težih poremećaja ritma potrebno ugraditi umjetni pejsmejker. Pacijenti s oštećenim gutanjem mogu dobiti ishranu preko nazogastrične sonde. , akutni respiratorni poremećaji se prenose na vještačku ventilaciju.
Prognoza ovisi o obliku, težini, prisutnosti komplikacija i vremenu primjene antitoksina. Što su ovi pokazatelji veći, veća je vjerovatnoća smrti.
Rizična grupa za smrtni ishod uključuje: djecu mlađu od 15 godina, bolesnike s pratećom pneumonijom ili miokarditisom. Difterija nosa i kože rijetko je fatalna.
Prevencija
Prevencija difterije uključuje 4 glavna aspekta: imunizaciju stanovništva, izolaciju zaraženih pacijenata, identifikaciju i liječenje osoba za kontakt, prijavljivanje izbijanja zdravstvenoj službi.
Imunizacija stanovništva
Trenutno je imunizacija stanovništva najveća efikasan metod spriječiti nastanak difterije. Imunizacija se sprovodi uvođenjem vakcine protiv difterije, velikog kašlja, u 3 faze:

- prva vakcinacija sa 3 meseca;
- druga vakcinacija sa 4,5 meseca;
- treća vakcinacija sa 6 meseci.
- prvi – sa 18 mjeseci;
- drugi - sa 7 godina;
- treći - sa 14 godina.
Nakon toga, sve odrasle osobe se podvrgavaju revakcinaciji protiv difterije svakih 10 godina od datuma posljednje revakcinacije.
Izolacija zaraženih pacijenata
Bolesnike koji obole od difterije treba izolovati 1-7 dana. Izolacija pacijenta završava nakon završne dezinfekcije i jednog negativnog rezultata bakterijska istraživanja sluz iz grla.
Identifikacija i tretman kontakata
S obzirom da difterija ima vrlo kratak period inkubacije i da je visoko zarazna, vrši se identifikacija i praćenje osoba u kontaktu sa oboljelim. U svrhu prevencije propisan im je sedmodnevni kurs antibakterijske terapije.
Ove aktivnosti su neophodne za praćenje potencijalnih žarišta infekcije, a također doprinose prikupljanju pouzdanijih informacija o prirodi izvora difterije.
Upalne bolesti gornjih disajnih puteva su prilično česte u pedijatrijskoj praksi. Tokom života svaka osoba barem jednom oboli od faringitisa. Ovaj članak će vam reći šta trebate znati o ovoj bolesti kako biste se uspješno nosili s njom.

Šta je to?
Patološko stanje lokalizirano u orofarinksu naziva se faringitis. Ova bolest podjednako često pogađa i dječake i djevojčice. Dijete može dobiti faringitis u bilo kojoj dobi. Liječnici bilježe slučajeve bolesti čak i kod novorođenčadi i dojenčadi.


Ova bolest je rasprostranjena u cijelom svijetu.
Upalni proces s faringitisom uglavnom je lokaliziran. Otok se širi pretežno na područje zadnji zidždrijela, određenih područja gornjeg nepca, korijena jezika, au nekim slučajevima - na krajnicima i limfnom tkivu. Karakteriziran po ovaj proces pojava jakog edema i akutne lokalne imunološke reakcije.

Preovlađujuća metoda infekcije je zračno-kapnicom. U tom slučaju i najmanji virusi ili bakterije lako ulaze u sluznicu. Prenos infekcije se dešava sa bolesne osobe na zdravu osobu. U nekim slučajevima, "prenosilac" zarazne bolesti možda i ne sumnja da su patogeni prisutni u njegovom tijelu. Takva osoba također nema odgovarajuće simptome faringitisa. U medicini se ovo stanje naziva "nosilac infekcije".

Prema statistikama, najveći broj slučajeva upale ždrijela javlja se u hladnoj sezoni. Kasna jesen, zima i rano proljeće su najvjerovatniji mjeseci za dobijanje faringitisa.
Djeca koja pohađaju razne obrazovne institucije i centrima za razonodu ljudi mnogo češće obolijevaju. Ova karakteristika je zbog lake prevalencije virusa i bakterija okruženje. Mnogi mikroorganizmi su vrlo otporni na štetne faktore spoljašnje okruženje i mogu održavati svoje vitalne funkcije dugo vremena. Kod djece od 2-3 godine bolest je mnogo teža nego kod starije djece. To je zbog nezrelosti imunološkog sistema: obično se razvija tokom prvih 5-6 godina bebinog života. Neuspjeh lokalnog i sistemskog imunološkog odgovora dovodi do činjenice da se svaka infekcija brzo širi djetetovim tijelom i može izazvati ozbiljne komplikacije kod djeteta.

Svaka osoba može dobiti faringitis više od jednom u životu. To je zbog činjenice da se sa svakom infekcijom inficira potpuno različitim podtipovima virusa ili bakterija.
Imuni sistem "pamti" patogene bolesti, ali ne formira stabilan mehanizam pamćenja. Jedini izuzetak su nekoliko virusnih i bakterijskih infekcija u djetinjstvu, koje se još nazivaju i "karantin".

Uzroci
Razni razlozi mogu uzrokovati upalu orofarinksa kod djeteta. Njihov uticaj može biti kratak ili prilično dug. Tolika raznolikost različitih uzročnih faktora dovodi do činjenice da se bilježi dosta kliničkih varijanti bolesti.
Najčešći razlozi za razvoj upale u orofarinksu su:

Virusne infekcije
Jednom na osjetljivoj sluznici gornjih dišnih puteva, virusi lako izazivaju upalni proces. Različite antigene varijante ovih mikroorganizama mogu uzrokovati simptome različite težine kod djeteta. Vrlo često virusne infekcije uzrokuju bolest kod beba mlađih od godinu dana.

Najčešći izvori bolesti u pedijatrijskoj praksi su: adenovirusi, virusi parainfluence i gripe, rinovirusi, korona virusi, Coxsackie virusi, Eptshain-Barr virusi i mnogi drugi.
Bakterijske infekcije
Bakterijske infekcije su prilično čest uzrok različitih vrsta faringitisa kod mladih pacijenata. Prilično česta varijanta bolesti je streptokokna. Bakterijski faringitis može biti prilično težak, sa teškim sindromom intoksikacije. Da bi se uklonili nepovoljni simptomi, potreban je optimalan režim antibiotika.

Hronične bolesti unutrašnjih organa
Neke patologije gastrointestinalnog trakta, bolesti endokrinog sistema i stanja imunodeficijencije česti su uzroci nepovoljnih simptoma faringitisa kod bebe.

Za uklanjanje kliničkih znakova bolesti u ovom slučaju potrebna je početna terapija osnovne bolesti.
Bolesni zubi
Prisutnost karijesnih ili periostalnih zuba u usnoj šupljini često je uzrok bolesti. Inficirana zubna šupljina je odlično leglo za razvoj patogena. Dugotrajna infekcija dovodi do činjenice da se mikrobi počinju širiti krvotokom po cijelom tijelu. Najviše su pogođeni organi koji se nalaze u blizini, uključujući orofarinks.

Herpes infekcija
Herpetički ili vezikularni faringitis javlja se uglavnom kod onih koji su oslabljeni ili često bolesni prehlade klinci. Uzročnici bolesti u ovom slučaju su različite vrste herpesa. Naseljavajući se u organizmu, utiču na limfoidno tkivo, izazivajući jak upalni proces. Liječenje herpetičnog faringitisa obično je duže nego virusnog ili bakterijskog.


Alergijske patologije
Alergijske reakcije se javljaju kod djece koja imaju individualnu osjetljivost na razne vrste alergeni. Mogu djelovati kao alergene tvari razni proizvodi ishrana, udisanje zagađenog vazduha, određene hemikalije. Tok alergijskog faringitisa je obično talasast: periode egzacerbacija prate remisije. Udaranje dječije tijelo Alergen u najkraćem mogućem roku može izazvati alergijsku reakciju koja zahvata i orofarinks.

Lokalna hipotermija
Sluzokože orofarinksa su vrlo osjetljive. Izlaganje nepovoljnim temperaturama doprinosi njihovom oštećenju i nastanku upalnog procesa. Upala se brzo širi na limfoidno tkivo, koje je dobro zastupljeno na stražnjem zidu ždrijela.

Jedenje omiljenog sladoleda u hladnoj sezoni ili šetnja po vjetrovitom vremenu bez šala vrlo često dovodi do toga da se beba ujutro probudi s kliničkim simptomima faringitisa.
Dugotrajna upotreba određenih lijekova
Svi farmaceutski proizvodi imaju nuspojave. Jedan od njih je pojava nespecifičnog (neinfektivnog) faringitisa.Nerijetko dugotrajna primjena klozapina, sulfasalazina ili karbimazola dovodi do razvoja nepovoljnih simptoma upale u orofarinksu kod djeteta.

Pušenje
Pušenje po hladnom vremenu značajno povećava rizik inflamatorne bolesti gornjih disajnih puteva.

Kandidijaza
Ova bolest se često naziva i "droz". Najčešće se javlja kod oslabljene djece, kao i djece koja boluju od gojaznosti ili endokrinih bolesti. Dijabetes također može uzrokovati znakove kandidoznog faringitisa kod djeteta. Treba napomenuti da je ovaj klinički oblik rijedak kod djece.


Klasifikacija
Razvoj ove bolesti uzrokovan je raznim uzrocima. To uzrokuje veliki broj nozoloških varijanti bolesti. Radi lakšeg postavljanja tačne dijagnoze, svi su oni sakupljeni u posebne klasifikacije, koje liječnici koriste u svakodnevnoj praksi.Da bi ustanovili ispravan oblik bolesti, u mnogim slučajevima, pedijatri moraju provesti prilično opsežan skup diferencijalnih dijagnostika. To je neophodno kako bi se utvrdio tačan uzrok bolesti, kao i za izradu daljnjih taktika liječenja za bebu.

Po trajanju simptoma
Na osnovu trajanja pojave simptoma, liječnici razlikuju nekoliko kliničkih varijanti upale orofarinksa.
- Začinjeno. Svi neželjeni simptomi se obično razvijaju u roku od 5-7 dana. Poslije akutni period bolesti dolazi do potpunog oporavka.Imunitet nakon bolesti je, nažalost, nestabilan. Prema statistikama, akutni faringitis uglavnom pogađa djecu od 6 do 14 godina.


- Hronični. Hronični oblik ima talasast tok. Nakon akutnih perioda bolesti slijede periodi relativnog ili apsolutnog kliničkog blagostanja. Tokom perioda remisije, bebe obično ne osjećaju nelagodu u orofarinksu. Trajanje perioda egzacerbacije kod kroničnog faringitisa može varirati: od nekoliko dana, sedmica ili do nekoliko mjeseci. U svom radu pedijatri i pedijatrijski otorinolaringolozi uzimaju u obzir ne samo jednu klasifikaciju prema dobi početka bolesti. kliničkih simptoma. Oni također koriste drugu podjelu bolesti, uzimajući u obzir morfološke (strukturne) promjene. Ova klasifikacija uključuje sljedeće anatomske varijante faringitisa.

Strukturnim promjenama
- Catarrhal. Najblaži oblik bolesti. Karakteriziraju ga manje upalne promjene u orofarinksu i ždrijelu. Ozbiljnost štetnih simptoma je umjerena. Komplikacije kod ovog oblika bolesti, u pravilu, ne nastaju.

- Hipertrofična. To je sljedeća faza kronizacije procesa. Karakterizira ga patološko povećanje orofaringealnog tkiva. Hipertrofični oblik se dijeli na lateralni i granulozni. Zrnastu varijantu karakterizira stvaranje brojnih crvenih granula na stražnjem zidu ždrijela, koje su nakupine limfoidnog tkiva. Tijek hipertrofične varijante bolesti je mnogo teži od kataralnog.


- Atrofičan. Smatra se najnepovoljnijom prognozom kliničkog oblika bolesti. Kod bolesnog djeteta uzrokuje mnogo nepovoljnih simptoma, koji značajno utječu na njegovo dobrobit i prilično ih je teško tolerirati. Kod atrofičnog faringitisa u orofarinksu se formira prilično veliki broj gustih kora. Često se proces širi na nosne šupljine, što značajno pogoršava dobrobit bebe.


Simptomi
Trajanje period inkubacije može biti drugačije. Zavisi od toga koji je infektivni agens uzrokovao bolest kod određenog djeteta. Tako se prvi klinički znaci virusnog faringitisa javljaju u pravilu 1-3 dana nakon infekcije, au nekim slučajevima se to vrijeme značajno smanjuje. Na primjer, nakon posjete vrtiću tokom dana, beba se navečer može već osjećati loše, a do jutra će imati sve nepovoljne simptome upalnog procesa u orofarinksu.

Prvi klinički znakovi bolesti s bakterijskim faringitisom pojavljuju se 5-7 dana nakon infekcije. Ovo vrijeme je neophodno za razvoj i razmnožavanje bakterija u djetetovom tijelu. Trajanje perioda inkubacije za različite kliničke varijante faringitisa može biti različito: od nekoliko sati do nekoliko dana. U ovom periodu bolesti dijete se po pravilu ništa ne brine. Samo u nekim slučajevima pažljivi roditelji mogu primijetiti da je beba postala pomalo letargična i manje aktivna.

Upalu ždrijela karakteriziraju sljedeći simptomi:
- Bol pri gutanju. Pojavljuje se odmah nakon završetka perioda inkubacije. Ozbiljnost ovog simptoma može varirati: od blagog do značajnog sindrom bola. Ako je bolest teška, djetetu može biti teško da proguta čak i zgnječenu ili pasiranu hranu. Previše topla ili hladna hrana značajno povećava sindrom boli.
- Crvenilo stražnjeg zida ždrijela. Ovaj simptom je najspecifičniji za faringitis. Stražnji zid ždrijela, krajnici, nepce i korijen jezika postaju hiperemični (jarko crveni). Prilikom pregleda orofarinksa kašikom ili lopaticom vidljiva je izražena oteklina i "zrnatost".
- Povećana tjelesna temperatura. Ona može doći različita značenja. Uz blagi tok bolesti, tjelesna temperatura raste na 37-35,5 stepeni. Teži oblici bolesti uzrokuju jaku temperaturu kod oboljele djece. Visoka temperatura obično traje 3-5 dana, a zatim se postepeno smanjuje. Tokom egzacerbacije upornog hroničnog tonzilitisa, niska temperatura može trajati nešto duže.

- Sindrom intoksikacije. Tokom akutnog perioda bolesti, beba se razvija glavobolja, teška slabost. Ponašanje bolesnog djeteta također se mijenja. Postaje letargičniji, apatičniji i gubi interesovanje za svoje omiljene igre i aktivnosti. Bolesne bebe provode više vremena u krevetu i mogu biti hirovite i cvile.
- Akumulacija viška sluzi. Upalni proces dovodi do pojačanog stvaranja različitih sekreta, od kojih je jedan sluz. Akumulira se na stražnjem zidu ždrijela, povećavajući pojavu štetnih simptoma.
- Paroksizmalni kašalj. Ovaj simptom se javlja uglavnom kod najmlađih pacijenata. Nakupljanje sluzi na stražnjem zidu grla iritira receptore, što dovodi do kašlja kod djeteta. Može biti različito: i suho i mokro. Kašalj obično traje 1-1,5 sedmica, a zatim ovaj nepovoljan simptom postepeno nestaje.

Kako se bolest manifestuje kod djece mlađe od tri godine?
Najteži tok kod novorođenčadi i dojenčadi je streptokokni faringitis. Izaziva brojne štetne simptome kod djeteta i značajno pogoršava njegovo opće stanje. streptokokna infekcija sluznica orofarinksa postaje jarko crvena, au nekim slučajevima čak i "plamteća". Prilikom pregleda ždrijela vidljiva je izražena hiperemija upaljenih područja i jak otok.

Tjelesna temperatura u ovom kliničkom obliku bolesti brzo raste. Njegove vrijednosti često dosežu 38-39 stepeni. Tako izraženo febrilno stanje može trajati 4-7 dana.
Smanjenje i normalizacija povišene tjelesne temperature je vrlo povoljan simptom, što ukazuje na početak oporavka. Tokom streptokokne infekcije, dijete se razvija obilno pražnjenje iz nosnih prolaza. Obično su žute ili zelene boje i prilično debele. Iscjedak ne prolazi dobro. Roditelji bi ih trebali ukloniti iz nosne šupljine dojenčadi, jer bebe još ne znaju kako da ispuhuju nos same. Često ova infekcija kod bolesne djece uzrokuje razne komplikacije: upalu paranazalnih sinusa (sinusitis, sinusitis, sinusitis), teške upale srednjeg uha, au nekim slučajevima i bakterijski konjuktivitis.

Bolest je prilično teška kod djeteta. Ozbiljnost sindroma intoksikacije raste sa svakim satom. Dijete staro godinu dana postaje letargičan, apetit mu se smanjuje, a san je poremećen. Dojenčad može odbiti dojenje ili imati poteškoća s pričvršćivanjem na dojku. Dnevna pospanost se povećava kod bolesnog djeteta. U mnogim slučajevima, simptome faringitisa uzrokovane bakterijskim infekcijama prate i sistemski poremećaji. Tu spadaju: bol u mišićima i zglobovima, bol u trbuhu, disfunkcija crijeva, glavobolja, povećana osjetljivost na različite zvukove i fotofobija.

Ozbiljnost ovih simptoma može varirati. Liječenje bakterijskih oblika faringitisa kod djece mlađe od tri godine, posebno kod teške bolesti, provodi se u bolničkim uvjetima.
Dijagnostika
Pojava nepovoljnih simptoma bolesti trebala bi biti dobar razlog za traženje savjeta od pedijatra. Da bi postavio ispravnu dijagnozu, mora obaviti klinički pregled. Prilikom pregleda djeteta, liječnik će svakako pregledati orofarinks i ždrijelo, a također i palpirati trbuh kako bi se isključile komplikacije virusne ili bakterijske infekcije. Nakon kliničkog pregleda, pedijatri propisuju čitav niz laboratorijskih pretraga, koje su neophodne za utvrđivanje težine funkcionalnih poremećaja, kao i za utvrđivanje uzroka bolesti. Možete tražiti savjet ne samo od pedijatra. Dječji otorinolaringolozi također liječe faringitis, posebno hronične. Bakterijske varijante koje se javljaju uz pojavu gnoja iz nosnih prolaza ili u ždrijelnoj šupljini liječi samo specijalista ORL.

Za procjenu stanja gornjih dišnih puteva, dječji otorinolaringolog obavlja poseban pregled - faringoskopiju. Suština ovu studiju- vizuelni pregled orofarinksa i identifikacija svih prisutnih patoloških stanja. Kako bi se isključile povezane komplikacije, liječnik također radi rino- i otoskopiju. Pomoću specijalnog instrumenta (retraktora) procjenjuje vizualno stanje vidljive sluzokože ušne šupljine i nosnih prolaza. Ako doktor treba da pregleda i larinks, onda koristi drugi uređaj koji se zove laringoskop.

Provođenje ovako sveobuhvatne studije omogućava nam da provedemo prilično potpunu diferencijalna dijagnoza, čiji će rezultat biti ispravna dijagnoza. Da bi se utvrdio uzrok i težina bolesti, bolesno dijete mora se podvrgnuti općim kliničkim pretragama krvi i urina. Povećanje ukupnog broja leukocita i abnormalnosti u formuli leukocita ukazuju na virusni ili bakterijski uzrok bolesti.

Akutni oblik ili egzacerbacija kroničnog faringitisa prati značajno ubrzanje ESR. U nekim slučajevima može porasti na 30-50 mm/sat.
Provođenje bakteriološke studije za identifikaciju uzročnika bolesti također je važna komponenta uspješne dijagnoze. Biološki materijal za ovu studiju je, u pravilu, iscjedak iz nosne šupljine ili sluz prikupljena na stražnjem zidu orofarinksa. Ovaj laboratorijski test vam omogućava da utvrdite tačan uzrok bolesti, kao i da odredite osjetljivost otkrivenih mikroorganizama na različite antibiotike i bakteriofage. Bakteriološki pregled ima prilično visoku osjetljivost i pomaže u postavljanju ispravne dijagnoze.

Komplikacije
Najčešća komplikacija akutni faringitis razmatra se prelazak ovog patološkog stanja u kronični oblik. To se javlja uglavnom kod djece koja su često bolesna, kao i djece sa teškim dugotrajnim bolestima. unutrašnje organe. Kronični tok bolesti ima nepovoljniju prognozu od akutnog. Upravo to doprinosi napredovanju bolesti i pojavi nepovoljnih dugotrajnih komplikacija kod bebe.

Širenje upalnog procesa na susjedne organe dovodi do razvoja patologija u tim organima. Jedno od ovih patoloških stanja je traheitis. Često je komplikacija virusnog, a posebno bakterijskog faringitisa. Akutni traheitis karakteriše jak upalni proces u dušniku, koji se manifestuje pojavom jakog kašlja kod bebe. Širenje upale dovodi do uključivanja cervikalnih limfnih čvorova u proces.

Jedan od mnogih opasne komplikacije smatra se retrofaringealnim apscesom. Može se razviti kod djeteta samostalno. Međutim, vrlo često se ova patologija razvija upravo kao komplikacija bakterijskog faringitisa. Retrofaringealni apsces nastaje u perifaringealnom prostoru zbog širenja upalnog procesa na ovu anatomsku zonu. Karakterizira ga naglašeno povećanje temperature i povećanje sindroma intoksikacije.

Dobrobit djeteta s ovom patologijom značajno je narušena. Beba kategorički odbija da jede i većinu vremena ostaje u krevetu. Dnevna pospanost može biti prilično jaka. Noću, naprotiv, beba teže zaspi i može se probuditi nekoliko puta. Karakterističan simptom retrofaringealni apsces - nepodnošljiva bol pri gutanju, koja se ne smanjuje nakon uzimanja lokalnih antiseptičkih i analgetskih lijekova i sprejeva. Retrofaringealni apsces je izuzetno teška patologija. Liječenje ovog patološkog stanja je hirurško. Radi liječenja, bolesno dijete je hitno hospitalizirano u bolnici. Poslije operacija dijete je propisano posebne preporuke, što će pomoći bebi da se brže oporavi i dobije snagu.

Liječenje kod djece
Terapija faringitisa uključuje primjenu čitavog niza različitih terapijskih tehnika. Period liječenja akutnog oblika obično traje 5-7 dana. Egzacerbacija kroničnog faringitisa je prilično teška i zahtijeva intenzivniji režim liječenja. Odabir neophodan tretman obavlja pedijatar ili pedijatar otorinolaringolog.
Da biste uklonili nepovoljne simptome bolesti, morate slijediti sljedeće preporuke.
- Koristite razne lijekove. Prema mehanizmu djelovanja, lijekovi mogu biti protuupalni i analgetski. U pravilu, moderni farmakološki lijekovi imaju kompleksan učinak, a imaju i odličan antiseptički učinak. Ovi proizvodi se mogu propisivati u različitim oblicima: pastile, sprejevi, aerosoli, rastvori za inhalaciju i upotrebu kroz nebulizator i dr. Kada koristite ove lijekove, vrlo je važno to zapamtiti dugotrajna upotreba može izazvati ovisnost i dovesti do smanjenja željenog efekta.


- Održavajte dnevnu rutinu. Za brzi oporavak i sprečavanje neželjenih komplikacija bolesti, beba bi trebalo da cijeli akutni period bolesti provede kod kuće. vrtić ili škola nije prihvatljiva. Prinudni karantin je također odlična mjera za sprječavanje masovnih izbijanja zaraznih bolesti. Za vrijeme visoke tjelesne temperature dijete treba ostati u krevetu.

- Izbjegavajte vodene procedure. Ne bi trebalo da kupate dete tokom visoke temperature. Higijenske procedure treba napustiti u prvim danima bolesti. Dugotrajne tople kupke mogu dovesti do ozbiljnih poremećaja u termoregulaciji. Tokom akutnog perioda bolesti, bolje je ograničiti se na brzo higijensko tuširanje ili pranje. Bebu možete kupati kada se normalizuje tjelesna temperatura i poboljša stanje djeteta.

- Otkažite šetnje. Ne bi trebalo da šetate sa bebom koja ima groznicu, posebno u hladnoj sezoni. Prvi dani bolesti su prilično teški za bebu. Kako ne biste izazvali napredovanje bolesti i ne bi pogoršali tok bolesti, trebali biste ograničiti aktivne šetnje na ulici nekoliko dana. Nakon toga, nakon što se djetetova dobrobit normalizira, šetnje se mogu izvoditi samo pažljivim odabirom udobne i tople odjeće za sezonu.

- Pazite na ishranu. Morate pažljivo planirati ishranu vaše bebe. Dnevni kalorijski unos bolesnog djeteta trebao bi biti 10% veći od starosne norme. Glavne komponente ishrane su proteinska hrana i složeni ugljeni hidrati. Sva jela treba nežno kuvati i iseckati. Kuvana hrana treba da bude prijatne temperature, da ne sadrži ljute začine i da je dobro iseckana.
- Održavajte režim pijenja. Posljedica upalnog procesa je stvaranje ogromne količine toksina i produkata razgradnje. Akumulirajući se u djetetovom tijelu, dovode do perzistiranja sindroma intoksikacije. Samo voda može ukloniti otpadne štetne tvari iz tijela. Razni kompoti i voćni napici od bobičastog i sušenog voća idealni su kao napici tokom bolesti.

Droge
Da bi se uklonili štetni simptomi faringitisa, propisuje se širok spektar lijekova.
Tablete za ublažavanje bolova
Anestetičke pastile pomažu u ublažavanju bolova i crvenila u grlu. Ovi lijekovi se proizvode u obliku raznih životinjskih figura ili slova abecede. Ovaj tretman će biti od interesa i za najmanjeg pacijenta. Tablete se koriste kod djece starije od tri godine. Opasno je koristiti ove lijekove u ranijoj dobi, jer ih dijete može progutati ili ugušiti.

Sprejevi
Sprejevi za ublažavanje upale grla, osim analgetskog i protuupalnog djelovanja, imaju i izražen antiseptički učinak na zahvaćena upaljena tkiva orofarinksa. Razni sprejevi za nos, na primjer, Isofra, mogu se koristiti kao lokalni antibakterijski tretman. Pomažu u efikasnom uklanjanju štetnih simptoma bakterijskog nazofaringitisa.

Antibiotici
Ovo je najviše efektivna sredstva za liječenje bakterijskog faringitisa. Trenutno liječnici daju prednost lijekovima koji imaju širok raspon akcije. Za liječenje faringitisa kod djece koriste se: "Amoxiclav", "Sumamed", "Ceftriaxone" i drugi. Doziranje, učestalost i trajanje primjene odabire liječnik. Obično antibakterijska terapija propisano 3-7 dana uz obavezno praćenje efikasnosti.

Antitusici
Propisuje se kada se pojave komplikacije i upalni proces se proširi na dušnik i bronhijalno stablo. Ovi lijekovi pomažu eliminirati jak kašalj i također poboljšavaju izlučivanje sputuma. "Lazolvan", "Erespal", sirup od korijena sladića su odlična sredstva za normalizaciju bronhalnog disanja.

Antipiretici
Treba ga koristiti samo kada temperatura poraste iznad 38 stepeni. Lijekovi na bazi paracetamola i ibuprofena aktivno se koriste kao antipiretici kod djece. Dugotrajna upotreba ovih lijekova sa u preventivne svrhe nije preporučljivo, jer može doprinijeti nastanku neželjenih nuspojava.

Lokalna imunostimulirajuća terapija
Imunostimulirajući lijekovi pomažu u jačanju imunološkog odgovora, što dovodi do bržeg oporavka bebe. tAs lokalni tretman Lijek "Derinat" je savršen. Dostupan je u različitim oblicima izdavanja. "Immudon" ima sistemski efekat, koji je strogo propisan od strane lekara.

Kako liječiti kod kuće?
Blagi faringitis se može liječiti kod kuće. Međutim, čak iu ovom slučaju, tok bolesti mora se pomno pratiti. Prva pomoć za faringitis je ublažavanje komponente boli koja je prisutna pri gutanju. U tome mogu pomoći ljekovite pastile ili biljni odvarci, koji također imaju dobro protuupalno i lokalno analgetsko djelovanje.

Idealni kućni lijekovi uključuju: kamilicu, neven i žalfiju. Za pripremu infuzije trebat će vam 2 žlice zgnječenog biljnog materijala. Ovu količinu treba preliti sa 1-1,5 šolje kipuće vode i pokriti ručnikom za infuziju, nakon 30-35 minuta infuzija će biti gotova. Upaljeni orofarinks treba ispirati 3-4 puta dnevno, sat vremena nakon jela. Ova jednostavna metoda ima pozitivne kritike, vremenski testiran i omogućava vam da brzo izliječite štetne simptome faringitisa.

Prevencija
Jačanje imunog sistema važan je preventivni zadatak. Jaka imuni sistem je u stanju da se nosi sa ulaskom različitih patogenih mikroorganizama u dječji organizam. Aktivne šetnje i igre na svežem vazduhu, zdrava hranljiva ishrana i dobar noćni odmor pomažu jačanju imuniteta i daju detetu potrebnu snagu za borbu protiv raznih infekcija.
Doktor Komarovsky će vam reći šta da radite kada dijete ima upalu grla u sljedećem videu.
Pregled ždrijela kod djece treba vršiti pri svakom pregledu djeteta, na bilo koje bolesti i na preventivnim pregledima, na bolničkom pregledu dnevno, a ako se sumnja na difteriju - svaka 2 sata. S obzirom da ova manipulacija djetetu izaziva neugodne senzacije, preporučljivo je pregledati ždrijelo na kraju objektivnog pregleda.
Primjećuje se da li postoji trzmus (tipičan za bjesnilo) ili oštar bol pri otvaranju usta (tipično za flegmonozni tonzilitis), odnosno da li pacijent slobodno otvara usta.
Skreće se pažnja na prisutnost hiperemije, primjećuje se njen karakter: svijetla, difuzna (karakteristična za tonzilitis), svijetlo ograničena (karakteristična za šarlah), umjerena, stagnirajuća s cijanotičnom nijansom (karakteristična za difteriju ždrijela), umjerena difuzna (karakteristično za ARVI) itd. d. Uočavaju se enantem (karakterističan za boginje, rubeolu), otok krajnika, uvula (karakterističan za difteriju), afte, područja nekroze, krvarenja itd.
Objavljeno na ref.rf
moguće promjene.
Kada se opisuju krajnici, odražavaju se njihove veličine (I, II, III stepen); karakter - glatko, olabavljeno, itd. Ako postoje plakovi, oni su detaljno opisani: njihov oblik - u obliku pruga, otoka, čvrsti, pokrivaju cijelu površinu krajnika, protežu se izvan lukova, uvule, mekog nepca itd.; njihova lokacija je u dubini lakuna, duž lakuna, na izbočenim površinama krajnika, u udubljenju u obliku kratera itd.: karakter im je labav, mrvljiv, u obliku gnojnih naslaga, gust u obliku filmova itd.; boja im je bijela, siva, žuta, zelenkasta, tamna, natopljena krvlju itd.; njihova veza sa osnovnim tkivom - lako se uklanjaju lopaticom, teško uklanjaju, ne uklanjaju se. Prilikom uklanjanja plaka odredite njegovu prirodu - gnojno, lako se trlja između staklenih stakala, vlaknasto - ne trlja, ostaje u obliku filma.
Pri pregledu ždrijela pažnja se obraća i na simetriju promjena, položaj uvule, ispupčenje mekog nepca sa jedne ili obje strane, opuštenost mekog nepca. Istovremeno se pregledaju i opisuju sluznice usne šupljine - glatke, sjajne, opuštene, hiperemične, enanteme, mrlje Belsky-Filatov, afte, nekroze itd.; stražnji zid ždrijela je nepromijenjen, hiperemičan, izražena granularnost, gnojne naslage, plak i druge promjene.
Primjer opisa ždrijela: Pacijent s poteškoćama otvara usta zbog bolova u grlu. Oralna sluzokoža je glatka, sjajna, čista. Postoji svijetla, difuzna hiperemija u ždrijelu. Krajnici su umjereno uvećani, vire iz lukova za 0,5 cm i olabavljeni. Na unutrašnjoj površini krajnika, s obje strane primjećuju se sivkasto-žute naslage, s lijeve strane pokrivaju cijeli krajnik, s desne strane - u obliku pruga duž lakuna. Plakovi se ne protežu dalje od krajnika. Po prirodi - labav, lako se uklanja lopaticom, utrlja između čaša. Stražnji zid ždrijela je umjereno hiperemičan, gladak (tipična slika za lakunarni tonzilitis).
7. Zadaci za savladavanje teme lekcije:
1. Test pitanja:
1) Patogeneza tonzilitisa.
2) Klasifikacija tonzilitisa.
3) Etiološka struktura tonzilitisa.
4) Kliničke karakteristike primarnog tonzilitisa.
5) Kliničke karakteristike sekundarnog tonzilitisa.
6) Diferencijalna dijagnoza anginoznog sindroma.
Simptomi respiratornog oštećenja kod djece
Iznuđen položaj karakterističan je za napad bronhijalna astma. Dijete sjedi, oslonivši ruke na ivicu kreveta, podignutih ramena. Uzbuđenje i motorički nemir se javljaju tokom stenozirajućeg laringotraheitisa i napada bronhijalne astme.
Cijanoza je simptom respiratorne bolesti
Po stepenu ozbiljnosti cijanoze, njenoj lokalizaciji, postojanosti ili porastu kada dete vrišti ili plače, može se suditi o stepenu respiratorne insuficijencije (što je niži p a 0 2, to je cijanoza izraženija i raširenija).
Obično, kada su zahvaćena pluća, cijanoza se povećava tokom plača, jer zadržavanje daha dovodi do izrazitog smanjenja p a 0 2.
Akutni respiratorni poremećaji (stenotični laringotraheitis, strano tijelo u bronhu, vrlo brzo napredujuća pneumonija, eksudativni pleuritis itd.) obično uzrokuju opću cijanozu.
Akrocijanoza je tipičnija za hronične bolesti. Deformacija prstiju u obliku "bubanj štapića" (zadebljanje terminalnih falanga) ukazuje na kongestiju u plućnoj cirkulaciji, kroničnu hipoksiju. Ovaj simptom je tipičan za djecu koja pate od hronične bolesti pluća.
Proširenje površinske kapilarne mreže na koži leđa i grudnog koša (Frankov znak) može ukazivati na povećanje traheobronhijalnih limfnih čvorova. Izražena vaskulatura na koži grudnog koša ponekad je simptom hipertenzije u sistemu plućnih arterija.
Vrištanje i bolan plač uobičajeni su simptomi upale srednjeg uha. Bol (a samim tim i plač) se pojačava pritiskom na tragus, gutanjem i sisanjem.
Kod djece s povišenim intrakranijalnim tlakom (na primjer kod meningitisa, encefalitisa) javlja se monoton plač, ponekad prekinut pojedinačnim oštrijim kricima.
Slab, škripavi plač novorođenčeta ili izostanak plača navodi na razmišljanje o opštoj slabosti djeteta (zbog bolesti) ili teškoj porođajnoj traumi.
Kašalj je simptom respiratorne bolesti
Kašalj, koji često prati respiratorna oboljenja, može imati mnogo nijansi.
- Grubi kašalj koji laje javlja se kod kataralne upale sluznice larinksa (sa pravim i lažnim sapi).
- Uočava se bolan suhi kašalj, koji se pogoršava razgovorom i vriskom djeteta početnim fazama bronhitisa, kao i traheitisa.
- Kada se bronhitis povuče, kašalj postaje mokar i sputum počinje da se odvaja.
- Kada su zahvaćena pleura i pleuropneumonija, javlja se bolan kratak kašalj, koji se pojačava dubokim udahom.
- Uz značajno povećanje bronhijalnih limfnih čvorova, kašalj postaje bitonski. Bitonalni kašalj je grčeviti kašalj koji ima grubi ton i muzikalan je visoka sekunda ton. Nastaje zbog iritacije zone kašlja bifurkacije dušnika proširenjem limfni čvorovi ili tumori medijastinuma i prati tuberkulozni bronhadenitis, limfogranulomatozu, limfosarkom, leukemiju, tumore medijastinuma (timom, sarkom, itd.).
- Kod faringitisa i nazofaringitisa javlja se bolan suhi kašalj. Indirektni znak prisustva grčevitih napada kašlja kod djeteta je čir na sublingvalnom ligamentu (frenulumu jezika), koji nastaje zbog povrede sjekutića tokom kašlja.
Upala krajnika je simptom respiratorne bolesti
Pregledom ždrijela otkriva se upala krajnika (kataralni, folikularni ili lakunarni tonzilitis).
Kataralni tonzilitis se manifestuje hiperemijom ždrijela, oticanjem lukova, oticanjem i labavljenjem krajnika. U pravilu, kataralni tonzilitis prati ARVI.
Kod folikularnog tonzilitisa, na pozadini svijetle hiperemije, labavosti i povećanja krajnika, na njihovoj površini vidljivi su točkasti (ili mali) slojevi, obično bijele ili žućkaste boje.
Kod lakunarne angine vidljiv je upalni izljev bijela u lakunama, hiperemija krajnika je također svijetla. Folikularni i lakunarni tonzilitis obično imaju bakterijsku etiologiju (na primjer, streptokokna ili stafilokokna).
Kod difterije ždrijela, prljavo sivi premaz obično se otkriva na tonzilima s umjerenom hiperemijom. Kada lopaticom pokušate ukloniti plak, sluznica krvari, a plak se vrlo slabo uklanja. Forma prsa može se promijeniti kod nekih plućnih bolesti.
Kod teških opstruktivnih bolesti (astma, cistična fibroza) povećava se anteroposteriorna veličina i pojavljuje se takozvani "bačvasti" oblik grudnog koša.
Kod eksudativnog pleuritisa primjećuje se ispupčenje grudnog koša na zahvaćenoj strani, a kod kronične pneumonije bilježi se retrakcija. Povlačenje popuštajućih mesta grudni koš ukazuje na oboljenje respiratornog trakta, praćeno respiratornim kratkim dahom. Značajno povlačenje interkostalnih prostora i jugularne jame tokom inspiracije karakteristično je za stenotično disanje u sapi.
Asimetrija ekskurzije grudnog koša. Kod pleuritisa, atelektaze pluća, kronične upale pluća jednostrane lokalizacije, možete primijetiti da jedna od polovica grudnog koša (na zahvaćenoj strani) zaostaje za disanjem.
Disanje kod respiratornih bolesti
Ritam disanja: osobene smetnje u ritmu disanja poznate su kao Cheyne-Stokesovo i Biotovo disanje. Takvi se poremećaji otkrivaju kod djece s teškim meningitisom i encefalitisom, intrakranijalnim krvarenjem u novorođenčadi, uremijom, trovanjem itd.
Tokom Cheyne-Stokesovog disanja, nakon pauze, disanje se nastavlja, isprva je plitko i rijetko, zatim mu se dubina povećava sa svakim udisajem, a ritam se ubrzava; Postigavši maksimum, disanje počinje postupno usporavati, postaje plitko i ponovo prestaje na neko vrijeme. Kod djece rane godine Cheyne-Stokesovo disanje može biti normalno, posebno tokom spavanja.
Biotino disanje karakterizira naizmjenično ravnomjerno ritmično disanje i duge (do 30 s ili više) pauze.
Brzina disanja (RR)
Brzina disanja se mijenja kod mnogih respiratornih bolesti.
Tahipneja - pojačano disanje (učestalost respiratornih pokreta premašuje starosnu normu za 10% ili više). Kod zdrave djece javlja se uz uzbuđenje, fizička aktivnost itd. Tahipneja u mirovanju moguća je uz opsežne lezije respiratornog i kardiovaskularni sistemi, bolesti krvi (na primjer, anemija), febrilne bolesti itd. Disanje postaje ubrzano, ali postaje plitko u svim slučajevima povezanim s bolnim dubokim udisajem, što obično ukazuje na oštećenje pleure (na primjer, akutni pleuritis ili pleuropneumonija).
Bradipneja je smanjenje brzine disanja, vrlo rijetko se otkriva kod djece (u djetinjstvo obično se javlja kada je respiratorni centar depresivan). To se obično događa u komatoznim stanjima (na primjer, kod uremije), trovanja (na primjer, tabletama za spavanje lijekovi), povećan intrakranijalni pritisak, a kod novorođenčadi - u terminalnim stadijumima sindroma respiratorne insuficijencije.
Odnos brzine disanja i otkucaja srca se menja sa oštećenjem respiratornog sistema. Dakle, kod upale pluća to postaje jednako 1:2 ili 1:3, jer disanje postaje češće od otkucaja srca.
Kratkoća daha je simptom respiratorne bolesti
Dispneju karakteriše otežano udisanje (inspiratorna dispneja) ili izdisanje (ekspiraciona dispneja) i subjektivno predstavlja osećaj nedostatka vazduha.
Inspiratorna dispneja nastaje uz opstrukciju gornjih disajnih puteva (sapi, strano tijelo, ciste i tumori, kongenitalno suženje larinksa, dušnika ili bronhija, retrofaringealni apsces itd.). Otežano disanje pri udisanju klinički se manifestuje povlačenjem epigastrične regije, interkostalnih prostora, supraklavikularnih i jugularnih jama i napetosti sternokleidomastoidnog mišića (lat. stemocleidomastoideus) i drugih pomoćnih mišića. Kod male djece ekvivalenti kratkog daha su širenje krila nosa i klimanje glave.
Ekspiratornu kratkoću daha karakterizira otežano izdisanje i aktivno sudjelovanje trbušnih mišića u njemu. Grudi su naduvani, disajne ekskurzije su smanjene. Dječije bronhijalna astma, i Astmatični bronhitis i bronhiolitis su takođe praćeni ekspiracionim kratkim dahom, kao i preprekama za prolaz vazduha koji se nalaze ispod traheje (na primer, u velikim bronhima).
Mješoviti otežano disanje (ekspiratorno-inspiratorno) manifestuje se oticanjem grudnog koša i povlačenjem popustljivih područja grudnog koša. Karakteristična je za bronhiolitis i upalu pluća.
- Pojačani vokalni tremori povezani su sa zbijanjem plućnog tkiva (gusto tkivo bolje provodi zvuk).
- Drhtanje glasa je oslabljeno kada je bronh blokiran (pulmonalna atelektaza) i bronhi su odmaknuti od zida grudnog koša (eksudat, pneumotoraks, tumor pleure).
Promjene u zvuku udaraljki
Promjene u zvuku udaraljki su od velike dijagnostičke važnosti. Ako pri perkusiranju pluća rezultat nije jasan plućni zvuk, već manje ili više prigušen, onda se govori o skraćivanju, tuposti ili apsolutnoj tuposti (u zavisnosti od stepena prigušenja perkusionog zvuka).
Do skraćivanja zvuka udaraljki dolazi iz sljedećih razloga:
Smanjenje prozračnosti plućnog tkiva:
- upalni proces u plućima (infiltracija i oticanje alveola i interalveolarnih septa);
- krvarenje u plućno tkivo;
- značajan plućni edem (obično u donjim dijelovima);
- prisustvo ožiljnog tkiva u plućima;
- kolaps plućnog tkiva (atelektaza, kompresija plućnog tkiva pleuralnom tečnošću, jako uvećano srce ili tumor).
Formiranje bezzračnog tkiva u plućima:
- tumor;
- šupljina koja sadrži tečnost (sputum, gnoj, itd.).
Punjenje pleuralnog prostora nečim:
- eksudat (s eksudativnim pleuritisom) ili transudat;
- fibrinozne naslage na pleuralnim slojevima.
U sljedećim slučajevima javlja se ton zvuka timpanije.
1. Formiranje šupljina koje sadrže zrak:
- uništavanje plućnog tkiva tokom upalnog procesa (šupljina kod plućne tuberkuloze, apsces), tumor (propadanje), cista;
- dijafragmalna kila;
- pneumotoraks.
2. Smanjena elastična svojstva plućnog tkiva (emfizem).
3. Kompresija pluća iznad lokacije tečnosti (eksudativni pleuritis i drugi oblici atelektaze).
4. Plućni edem, ukapljivanje inflamatornog eksudata u alveolama.
Zvuk kutije (glasan perkusioni zvuk bubnjića) javlja se kada je elastičnost plućnog tkiva oslabljena i povećana njegova prozračnost (emfizem pluća).
Smanjenje pokretljivosti rubova pluća prati sljedeća stanja:
- Gubitak elastičnosti plućnog tkiva (emfizem kod bronhijalne astme).
- Naboranje plućnog tkiva.
- Upala ili oticanje plućnog tkiva.
- Adhezije između pleuralnih slojeva.
Potpuni nestanak pokretljivosti rubova pluća opaža se u sljedećim slučajevima:
- Punjenje pleuralne šupljine tekućinom (pleuritis, hidrotoraks) ili plinom (pneumotoraks).
- Potpuna fuzija pleuralne šupljine.
- Paraliza dijafragme.
Patološki tipovi disanja
Patološki tipovi disanja javljaju se kod mnogih respiratornih bolesti:
Bronhijalno disanje karakterizira grub ton, prevlast izdisaja nad udisajem i prisustvo zvuka "x" u respiratornoj buci.
U interskapularnom prostoru, izdisaj se naglo povećava kada se pluća stisnu, na primjer, velikim vrećicama bronhopulmonalnih limfnih čvorova tijekom medijastinitisa.
Bronhijalno disanje na drugim mjestima pluća najčešće ukazuje na prisutnost inflamatorne infiltracije plućnog tkiva (bronhopneumonija, tuberkulozni infiltrativni procesi itd.); često se čuje preko pleuralnog eksudata u predjelu pluća komprimiranih njime.
Bronhijalno disanje dobija karakter glasnog duvanja preko vazdušnih šupljina sa glatkim zidovima (šupljina, otvoreni apsces, pneumotoraks) i u tim slučajevima se naziva “amforično disanje”.
Smanjeno disanje može biti uzrokovano sljedećim razlozima:
Opće slabljenje respiratornog akta sa smanjenjem protoka zraka u alveole (jako suženje larinksa, dušnika, pareza respiratornih mišića itd.).
Otežan pristup zraka određenom dijelu režnja ili režnja sa stvaranjem atelektaze zbog opstrukcije (npr. strano tijelo), kompresije bronha (tumor i sl.), značajnog bronhospazma, sindroma opstrukcije uzrokovanog edemom i nakupljanje sluzi u lumenu bronha.
Uklanjanje dijela pluća zbog nakupljanja tekućine u pleuri (eksudativni pleuritis), zraka (pneumotoraks); u ovom slučaju, pluća se pomiču dublje, alveole se ne ispravljaju tokom disanja.
Gubitak elastičnosti plućnog tkiva, rigidnost (mala pokretljivost) alveolarnih zidova (emfizem).
Značajno zadebljanje pleure (sa resorpcijom eksudata) ili gojaznost.
Početna ili završna faza upalnog procesa u plućima kada je narušena samo elastičnost plućnog tkiva bez njegove infiltracije i zbijanja.
Pojačano disanje se otkriva u sljedećim slučajevima:
Suženje malih ili najmanjih bronha (do jačanja dolazi zbog izdisaja), njihova upala ili grč (napad bronhijalne astme, bronhiolitis).
Febrilne bolesti.
Kompenzatorno pojačano disanje na zdravoj strani u slučaju patološkog procesa na drugoj strani.
Otežano disanje obično ukazuje na oštećenje malih bronha i javlja se kod bronhitisa i fokalne pneumonije. Kod ovih bolesti upalni eksudat smanjuje lumen bronha, što stvara uslove za nastanak ovog tipa disanja.
Zviždanje - patološki procesi u plućima praćeni su raznim zviždanjem. Zviždanje se najbolje čuje na vrhuncu inspiracije.
- Suvo piskanje može biti zviždanje (visoki, visoki) i basovi (niski, više muzikalni). Prvi se najčešće javljaju kada se lumen bronha, posebno malih, suzi; potonji nastaju zbog fluktuacija gustog sputuma, posebno u velikim bronhima. Suvo zviždanje je nedosljedno i varijabilno i karakteristično je za laringitis, faringitis, bronhitis i astmu.
- Vlažni hripavi nastaju kada zrak prolazi kroz tekućinu. Ovisno o kalibru bronha u kojem se formiraju, hripavi su s finim mjehurićima, srednje mjehurićima i velikim mjehurićima. Vlažni hripavi se također dijele na glasne i neglasne.
- Zvučni vlažni hripovi se čuju kada plućno tkivo koje leži pored bronha postane gušće (na primjer, kod upale pluća). Mogu se javiti u karijesima (kaviteti, bronhiektazije).
- Tiho šištanje javlja se kod bronhiolitisa, bronhitisa, plućnog edema i atelektaze.
Krepitus, za razliku od zviždanja, nastaje kada se alveole razdvoje. Lokalno uočljivi crepitus ukazuje na upalu pluća. Kod lobarne pneumonije razlikuje se crepitatio indux (početna crepitus u prva 1-3 dana bolesti) i crepitatio redux (crepitacija otkrivena u fazi povlačenja pneumonije i resorpcije eksudata - 7-10. dana bolesti ).
Trljanje pleuralnog trenja
Šum trenja pleure, koji nastaje prilikom trenja njenih visceralnih i parijetalnih slojeva, čuje se tokom sljedećih patološka stanja:
- Upala pleure s njenom prevlakom fibrinom ili stvaranjem žarišta infiltracije na njoj, što dovodi do stvaranja neravnina i hrapavosti površine pleure.
- Formiranje osjetljivih pleuralnih adhezija kao posljedica upale.
- Tumor ili tuberkuloza pleure.
Do intenziviranja bronhofonije dolazi sa zbijanjem pluća (pneumonija, tuberkuloza, atelektaza), preko kaviteta i bronhiektaznih šupljina, ako aferentni bronh nije začepljen. Kod zbijanja plućnog tkiva pojačana je bronhofonija zbog bolje provodljivosti glasa, a kod šupljina - rezonancije.
Uočeno je slabljenje bronhofonije sa dobar razvoj mišića gornjeg ramenog pojasa i viška potkožnog masnog tkiva, kao i prisustvo tečnosti (efuzijski pleuris, hidrotoraks, hemotoraks) ili vazduha (pneumotoraks) u pleuralnoj šupljini.
Značajke lokalizacije patološkog žarišta kod pneumonije kod djece
U djece je upala pluća najčešće lokalizirana u određenim segmentima, što je povezano s posebnostima aeracije ovih segmenata, drenažnom funkcijom bronha, evakuacijom sekreta iz njih i mogućnošću infekcije.
Kod male djece žarište upale pluća najčešće je lokalizirano u apikalnom segmentu donjeg režnja. Ovaj segment je u određenoj mjeri izoliran od ostalih segmenata donjeg režnja; njegov segmentni bronh se proteže više od ostalih i ide pod pravim uglom napred i nazad. Time se stvaraju uslovi za lošu drenažu, budući da su deca najčešće prve godine života dugo vrijeme su u ležećem položaju.
Također, patološki proces je često lokaliziran u stražnjem (II) segmentu gornjeg režnja i stražnjem bazalnom (X) segmentu donjeg režnja.
Posebno mjesto zauzima oštećenje srednjeg režnja (tzv. “sindrom srednjeg režnja”). Srednji bočni (4.) i prednji (5.) segmentni bronhi nalaze se u području bronhopulmonalnih limfnih čvorova; imaju relativno uzak lumen, značajnu dužinu i prostiru se pod pravim uglom. Kao rezultat toga, bronhije se lako komprimiraju povećanim limfnim čvorovima, što može uzrokovati naglo zatvaranje značajne respiratorne površine i razvoj respiratorne insuficijencije.
Dijagnostika respiratornih bolesti kod djece
Pregled lica
Pregledom lica pacijenta često se dobijaju važne dijagnostičke informacije:
Blijedilo i natečenost lica, blago otvorena usta i malokluzija često se javljaju u predškolskom i školskog uzrasta sa adenoidima.
Blijedo i zamršeno lice, uključujući očne kapke (zbog poremećenog odliva limfe), cijanoza usana, otečene vene kože, krvarenja u konjunktivi i potkožnom tkivu česti su znaci učestalog ili dugotrajnog kašlja (sa velikim kašljem, hroničnim nespecifičnim plućne bolesti).
Pjenasti iscjedak u uglovima usana javlja se kod male djece (do 2-3 god. star mesec dana) kod bronhiolitisa i pneumonije zbog prodora upalnog eksudata iz donjih respiratornih puteva u usnu šupljinu.
Pregled nosa i nosne šupljine
Posebna pažnja Potrebno je obratiti pažnju na pregled nosa i nosne šupljine:
Širenje krila nosa (kod male djece služi kao ekvivalent sudjelovanju pomoćnih mišića u činu disanja) ukazuje na respiratornu insuficijenciju.
Prozirni sluzavi iscjedak iz nosa obično se otkriva kod akutne kataralne upale sluznice respiratornog trakta (na primjer, akutni rinitis ili gripa) i alergijski rinitis.
Sluzavo-gnojni iscjedak pomiješan s krvlju (krvni iscjedak) karakterističan je za difteriju i sifilis.
Prisutnost prljavo sivog filma na nosnom septumu omogućava dijagnosticiranje nosne difterije prije bakteriološkog pregleda.
Krvavi problemi iz jednog nosnog prolaza nastaju prilikom gutanja strano tijelo(sjeme, žitarice, dugmad, itd.).
Simptomi kao što je disanje na usta, posebno noću, primjećuju se kod adenoida; Karakteriše ih i hrkanje djeteta tokom spavanja.
Metodologija za proučavanje respiratornog sistema
Metoda pregleda respiratornih organa obuhvata anamnezu, pregled, palpaciju, perkusiju, auskultaciju, laboratorijsku i instrumentalne studije.
Ispitivanje
Uzimanje anamneze uključuje prepoznavanje pacijentovih tegoba, vremena njihovog pojavljivanja i povezanosti s bilo kojim vanjski faktori. Najčešće, s patologijom respiratornog sistema, bolesno dijete (ili njegovi roditelji) žali se na sljedeće pojave:
Poteškoće u nosnom disanju; U ovom slučaju, dojenčad ima poteškoća s hranjenjem.
Iscjedak iz nosa (serozni, mukozni, sluzo-gnojni, krvavi, krvavi).
Kašalj (suv ili mokar). Prilikom anketiranja potrebno je utvrditi vrijeme nastanka ili intenziviranja kašlja i da li je to povezano s nekim provocirajućim faktorima. Kašalj može biti praćen povraćanjem.
- Suhi kašalj može biti "lajajući" ili paroksizmalan;
- Vlažni kašalj može biti produktivan (sa stvaranjem sputuma) ili neproduktivan (treba uzeti u obzir da djeca često gutaju sputum). Kada se ispljuvak izluči, obratite pažnju na njegovu prirodu (sluzav, sluzavo-gnojni, gnojni) i količinu.
Bol u grudima (obratite pažnju da li je bol povezan sa disanjem).
Prilikom ispitivanja saznaju od kojih respiratornih bolesti je dijete ranije bolovalo, da li je bilo kontakta sa oboljelima od akutnih zaraznih bolesti, a posebno postavljaju pitanje o kontaktu sa oboljelima od tuberkuloze. Važna je i alergija i porodična anamneza djeteta koje se ispituje.
Opšti pregled
Pregled počinje općim pregledom, procjenom stanja svijesti i motoričke aktivnosti djeteta. Zatim obratite pažnju na položaj pacijenta, boju njegove kože i sluznica (na primjer, primijetite bljedilo ili cijanozu).
Prilikom pregleda djetetovog lica obratite pažnju na očuvanost nazalnog disanja, zagriz, prisustvo ili odsustvo pastoznosti, iscjedak iz nosa ili usta. Potreban je detaljan pregled nosne šupljine. Ako je ulaz u nos začepljen izlučevinama ili koricama, potrebno ih je ukloniti pamučnim štapićem. Pregled nosne šupljine treba obaviti pažljivo, jer djeca lako imaju krvarenje iz nosa zbog osjetljivosti i obilne prokrvljenosti sluznice.
Karakteristike djetetovog glasa, vriska i plača pomažu u procjeni stanja gornjih disajnih puteva. Obično, odmah nakon rođenja, zdrava beba prvi put duboko udahne, šireći pluća i glasno vrišti. Glasan, energičan plač kod dojenčadi i starije djece omogućava isključivanje pleuralnih lezija, pleuropneumonije i peritonitisa, jer su ove bolesti praćene bolom pri dubokom udisanju.
Pregled ždrijela kod djece
Na kraju pregleda se pregleda ždrijelo, jer djetetova anksioznost i vrisak mogu ometati pregled. Prilikom pregleda usne šupljine obratite pažnju na stanje ždrijela, krajnika i stražnjeg zida ždrijela.
- Kod djece prve godine života, krajnici se obično ne protežu dalje od prednjih lukova.
- Kod djece predškolskog uzrastaČesto se opaža hiperplazija limfoidnog tkiva, krajnici strše izvan prednjih lukova. Obično su gusti i ne razlikuju se po boji od sluznice ždrijela.
Ako se prilikom prikupljanja anamneze otkriju tegobe na kašalj, prilikom pregleda ždrijela, kašalj se može izazvati iritacijom ždrijela lopaticom.
Pregled grudnog koša kod dece
Prilikom pregleda grudnog koša obratite pažnju na njegov oblik i učešće pomoćnih mišića u disanju.
Procjenjuje se sinkronicitet pokreta obje polovice grudnog koša i lopatica (posebno njihovih uglova) tokom disanja. Kod pleuritisa, plućne atelektaze i kronične upale pluća s jednostranom lokalizacijom patološkog procesa, možete primijetiti da jedna od polovica prsnog koša (na zahvaćenoj strani) zaostaje za disanjem.
Također je potrebno procijeniti ritam disanja. Kod zdravog donošenog novorođenčeta moguća je nestabilnost ritma i kratke (do 5 s) pauze u disanju (apnea). Prije navršene 2 godine života (naročito u prvim mjesecima života), ritam disanja može biti nepravilan, posebno tokom spavanja.
Obratite pažnju na vrstu disanja. Abdominalno disanje je tipično za malu djecu. Kod dječaka se tip disanja ne mijenja u budućnosti, ali se kod djevojčica od 5-6 godina pojavljuje tip dojke disanje.
NPV (tabela) je pogodnije izračunati za 1 minut dok dijete spava. Prilikom pregleda novorođenčadi i male djece možete koristiti stetoskop (zvono se drži blizu djetetovog nosa). Kako mlađe dijete, veća je NPV. Kod novorođenčeta, plitka priroda disanja kompenzira se njegovom visokom frekvencijom.
Odnos frekvencije disanja i srčane frekvencije kod zdrave djece u prvoj godini života je 3-3,5, tj. Jedan respiratorni pokret čini 3-3,5 otkucaja srca, kod djece starije od godinu dana - 4 otkucaja srca.
Table. Dobne norme za brzinu disanja kod djece
Palpacija kod djece
Za palpaciju grudnog koša oba dlana se simetrično primjenjuju na područja koja se ispituju. Stiskanjem grudnog koša sprijeda prema nazad i sa strane određuje se njegov otpor. Što je dijete mlađe, to su grudi savitljivije. At povećan otpor grudi govore o krutosti.
Drhtanje glasa - rezonantna vibracija zid grudnog koša pacijent kada izgovara zvukove (po mogućnosti niskofrekventne), koje se osjeti rukom tokom palpacije. Za procjenu vokalnog tremora, dlanovi su također postavljeni simetrično. Zatim se od djeteta traži da izgovori riječi koje izazivaju maksimalnu vibraciju glasnih žica i rezonantnih struktura (na primjer, "trideset tri", "četrdeset četiri" itd.). Kod male djece, glasovni tremor se može ispitati tokom vrištanja ili plača.
Perkusije kod dece
Prilikom perkusiranja pluća važno je da je položaj djeteta ispravan, osiguravajući simetriju položaja obje polovine grudnog koša. Ako je pozicija netačna, zvuk udaraljki u simetričnim područjima će biti nejednak, što može dovesti do pogrešne procjene dobijenih podataka. Prilikom udaranja po leđima preporučljivo je pozvati dijete da prekriži ruke na prsima i istovremeno se lagano sagnuti naprijed; prilikom udaranja po prednjoj površini grudnog koša, dijete spušta ruke uz tijelo. Pogodnije je udarati prednju površinu grudnog koša kod male djece kada dijete leži na leđima. Za udaranje po leđima djeteta dijete sjedi, a malu djecu mora neko podržavati. Ako dijete još ne zna kako da drži podignutu glavu, može se udarati tako što će se trbuh staviti na vodoravnu podlogu ili na vlastiti lijeva ruka.
Postoje direktne i indirektne udaraljke.
Direktna perkusija - udaranje sa tapkanjem savijenim prstom (obično srednjim ili kažiprstom) direktno po površini tijela pacijenta. Direktna perkusija se češće koristi pri pregledu male djece.
Indirektna perkusija - perkusija prstom na prstu druge ruke (obično duž falange srednjeg prsta lijeve ruke), čvrsto nanesena palmarnom površinom na područje površine tijela pacijenta koje se pregledava. Tradicionalno, udaraljke se rade srednjim prstom desne ruke.
Perkusiju kod male djece treba izvoditi slabim udarcima, jer se zbog elastičnosti grudnog koša i njegove male veličine udarni udarci previše lako prenose na udaljena područja.
Budući da su međurebarni prostori kod djece uski (u odnosu na odrasle), prstni plessimetar treba postaviti okomito na rebra.
Perkusiranjem zdravih pluća dobija se jasan plućni zvuk. Na visini udisaja ovaj zvuk postaje još jasniji, a na vrhuncu izdisaja se nešto skraćuje. On različitim oblastima zvuk udaraljki nije isti. Desno u donjim dijelovima, zbog blizine jetre, zvuk je skraćen, a lijevo, zbog blizine želuca, poprima tampanijsku nijansu (tzv. Traubeov prostor).
Granice pluća. Određivanje stajaće visine vrhova pluća počinje s prednje strane. Plesimetar prsta se postavlja iznad ključne kosti, a terminalna falanga dodiruje vanjski rub sternokleidomastoidnog mišića. Perkusija se izvodi na pleksimetru prsta, pomerajući ga prema gore dok se zvuk ne skrati. Normalno, ovo područje je 2-4 cm iznad sredine ključne kosti. Granica je povučena duž strane prsta plesimetra okrenutom prema jasnom zvuku. Sa stražnje strane vrši se perkusija apeksa od spina scapulae prema spinoznom nastavku.Pri prvoj pojavi skraćivanja perkusionog zvuka perkusija se prekida. Normalno, zadnja visina apeksa se određuje na nivou spinoznog nastavka C vn. Gornja granica pluća kod predškolske djece se ne može odrediti, jer se vrhovi pluća nalaze iza ključnih kostiju. Donje granice pluća prikazane su u tabeli.
Table. Perkusione granice donjih rubova pluća
| Linija tela | Desno | lijevo |
| Srednjoklavikularna | Formira udubljenje koje odgovara granicama srca, polazi od grudnog koša u visini VI rebra i strmo se spušta prema dolje |
|
| Prednja aksilarna | ||
| Srednja aksilarna | VIIIIX rebro | VIII rebro |
| Zadnji aksilarni | ||
| Scapular | ||
| Paravertebral | Na nivou spinoznog procesa Tx, |
Pokretljivost donjeg ruba pluća. Prvo, perkusijom se pronalazi donja granica pluća duž srednje ili zadnje aksilarne linije. Zatim, tražeći od djeteta da duboko udahne i zadrži dah, odredite položaj donjeg ruba pluća (oznaka se pravi na strani prsta okrenutom prema jasnom udarnom zvuku). Na isti način se donja granica pluća određuje u stanju izdisaja, pri čemu se od pacijenta traži da izdahne i zadrži dah.
Auskultacija
Prilikom auskultacije položaj djeteta je isti kao i prilikom perkusije. Slušajte simetrična područja oba pluća. Normalno, kod dece do 3-6 meseci čuje se oslabljeno vezikularno disanje, od 6 meseci do 5-7 godina - puerilno disanje (šum disanja je jači i duži u obe faze disanja).
Strukturne karakteristike organa za disanje kod djece koje određuju prisustvo puerilnog disanja su navedene u nastavku:
- Kratka udaljenost od glotisa do mjesta auskultacije zbog male veličine grudnog koša, što dovodi do djelomične auskultacije respiratornih zvukova larinksa.
- Uski lumen bronhija.
- Veća elastičnost i tanja debljina zida grudnog koša, povećavajući njegovu vibraciju.
- Značajan razvoj intersticijalnog tkiva, smanjujući prozračnost plućnog tkiva.
Nakon 7 godina, disanje kod djece postepeno poprima vezikularni karakter.
Bronhofonija je provođenje zvučnog talasa od bronha do grudnog koša, utvrđeno auskultacijom. Pacijent šapuće riječi koje sadrže glasove "š" i "h"(na primjer, "šolja čaja"). Bronhofonija se mora ispitati na simetričnim područjima pluća.
Akutni bronhiolitis kod djece je respiratorna bolest
Akutni bronhiolitis je virusna infekcija najmanjih bronha i bronhiola.
Uzroci akutnog bronhiolitisa
Djeca često pate od bronhiolitisa u prvoj godini života, posebno prvih 3 do 7 mjeseci. Bronhiolitis se češće javlja kod respiratornog sincicija virusna infekcija. Virusi napadaju, umnožavaju se i manifestuju svoju vitalnu aktivnost u epitelu sluznice malih bronha i bronhiola. Mehanizam nastanka je složen. Vjeruje se da se bronhiolitis javlja po vrsti alergijska reakcija, odnosno zasniva se na interakciji antigena (virusa) i antitijela, što rezultira bronhospazmom. Na mjestu prodiranja virusa sluzokoža bronha i bronhiola se zadebljava, bubri i infiltrira, što dovodi do pojačanog lučenja sluzi. U tom slučaju dolazi do bronhospazma. Sve to dovodi do sužavanja lumena malih bronha i bronhiola i do povećanja otpora dišnih puteva, što uzrokuje otežano disanje, što može dovesti do hipoksije (gladovanja kisikom). Ovo je, općenito govoreći, mehanizam bronhiolitisa.
Simptomi akutnog bronhiolitisa
Bolest često počinje akutno, povećanjem tjelesne temperature na 37,8 - 39 °C, pojavom jakog kašlja, curenja iz nosa i odbijanja dojke. Primjetan je jak nedostatak daha; pojačava se tokom pregleda kod doktora, kada se pojave stranci. Disanje je bučno, zvižduće, čuje se na daljinu. Anksioznost i gubitak apetita se obično povećavaju. Dijete ne spava dobro. Otok krila nosa je uvijek izražen. Majka, dok povija bebu, i lekar, tokom pregleda, mogu primetiti povlačenje saglasnih mesta grudnog koša: supra- i subklavijske jame, epigastrijuma (epigastrična regija). Dok sluša pacijenta, doktor može otkriti zviždanje, često male i srednje mehuriće, vlažno i otežano izdisanje. U teškim slučajevima, koji su na sreću rijetki, može doći do iznenadnog prestanka disanja.
Bronhiolitis je opasan jer se može razviti u upalu pluća. Međutim, ako se roditelji na vrijeme obrate ljekaru i podvrgnu se temeljnom liječenju, stvar neće prerasti u upalu pluća. Obično 14 dana od početka bolesti nastupa potpuni oporavak. Međutim, djeca koja dobiju bronhiolitis u prvoj godini života sklonija su čestim respiratornim oboljenjima i bronhitisu od druge djece.
Liječenje akutnog bronhiolitisa
Liječenje respiratornih bolesti je simptomatsko. Hospitalizacija u većini slučajeva nije indicirana. Glavni fokus treba biti na održavanju adekvatnog upravljanja tekućinom i, ako je potrebno, respiratornoj terapiji. Antibiotici nisu indicirani za liječenje respiratornih bolesti. Brojne studije nisu pokazale efikasnost β2-agonista, aminofilina ili prednizolona, kao ni antivirusnih lijekova u liječenju bronhiolitisa. Iako je veza između bronhiolitisa i alergija u fazi proučavanja, u ovoj fazi preporučljivo je uključiti djecu sa akutnim bronhiolitisom u rizičnu grupu za razvoj bronhijalne astme uz odgovarajuće praćenje.
Akutni bronhitis kod djece je respiratorna bolest
Akutni bronhitis je najčešći oblik respiratornog oštećenja kod djece. Zbog učestalosti i karakteristika kursa, roditelje ćemo detaljnije upoznati sa ovom patologijom.
Uzroci akutnog bronhitisa
Do nedavno, neki akutni bronhitis se smatrao upalom pluća. Činjenica je da se tijek, liječenje, pa čak i prognoza akutne respiratorne infekcije s oštećenjem bronha kod djeteta značajno razlikuju od one koja je ograničena na uključivanje samo gornjih dišnih puteva u proces bolesti. Najčešće se bronhitis kod djeteta javlja uz parainfluencu, respiratorno sincicijsku, virusnu, adenovirusnu i gripu. Pojavljuju se rjeđe kod infekcija rinovirusima i mikoplazmama. Akutni bronhitis može biti uzrokovan i gljivičnom infekcijom.
Incidencija akutnog bronhitisa usko je povezana sa incidencom respiratornih virusnih infekcija opisanih gore. Nema sumnje da se njihov broj značajno povećava tokom epidemija i sezonskih porasta ovih infekcija (u jesensko-zimskom periodu).
Prvo i glavno mjesto gdje respiratorni virusi napadaju i razmnožavaju se epitel koji oblaže respiratorni trakt. Kao rezultat aktivnosti virusa u epitelnim stanicama respiratornog trakta, strukturne promjene, kataralna upala respiratornog trakta, edem, pojavljuje se otok, što dovodi do oštećenja bronhijalne sluznice. Serozni eksudat, često pjenasti polutečni sputum, nakuplja se u lumenu bronha. Time se stvaraju uslovi za aktivaciju prateće bakterijske flore. Sve navedeno dovodi do poremećaja i poteškoća bronhijalnog prolaza i do promjena u funkciji vanjskog disanja.
Simptomi akutnog bronhitisa
Glavni znaci i simptomi bronhitisa kod djece su učestali jaki kašalj, koji nakon 2 do 3 dana prati stvaranje sputuma, produžena valovita tjelesna temperatura i umjereno pogoršanje općeg stanja.
Simptomi bolesti, posebno u prvim danima bolesti, slični su znacima respiratorne virusne infekcije koja je izazvala lezije bronha. Znaci bronhitisa mogu se pojaviti kako od prvih dana bolesti, tako i 5-6 dana nakon njenog početka.
Kod infekcije parainfluencom bronhitis se može javiti i od prvih dana i od 6. do 7. dana od početka bolesti. Tipično, bolest kod malog djeteta počinje povećanjem tjelesne temperature, curi iz nosa, pogoršanjem stanja i hirovima. Rani, grubi kašalj koji laje često ukazuje na to da dijete ima parainfluencu laringitis. Ali infekcija parainfluencom može nastati i bez laringitisa.
Ponekad, od prvih dana bolesti, dijete može doživjeti akutni bronhitis. Posebno se često javlja kod predškolske djece. U dječijim grupama, posebno male djece koja se u njima odgajaju tek prvu godinu, često u istoj grupi, tokom izbijanja infekcije parainfluence, više djece istovremeno oboli od akutnog bronhitisa.
Najvažniji simptom respiratorne bolesti kao što je bronhitis je kašalj, koji je u početku suv, bolan i nametljiv. Bronhitis uzrokovan infekcijom gripom češće se javlja tokom epidemija i sezonskih epidemija. Oni se primjećuju ne samo kod djece u prvim mjesecima života, već i kod starije djece. Bolest gotovo uvijek ima određenu sliku: akutni iznenadni početak, visoka tjelesna temperatura, začepljenost nosa, gubitak apetita i suhi kašalj. Visoka tjelesna temperatura traje do 5 dana.
Kašalj je u početku suv, a zatim postaje mokar, sa ispljuvakom. Prvih dana primjećuje se slabost i letargija, ravnodušnost. Dijete više voli da leži, a beba je pospana u prvim mjesecima života. Zbog karakteristika virusa gripe, bronhitis tokom gripe može biti težak: u obliku nekrotičnih panbronhitisa sa nekrozom epitela. Kada se pojavi bronhitis, infekcija gripom kod djeteta obično se odugovlači.
Bronhitis sa infekcija adenovirusom kod djece mlađe od 1 godine razvijaju se akutno, kod starije djece često se razvijaju postupno na pozadini kataralnih pojava gornjih dišnih puteva. Karakteristični znaci: curenje iz nosa, nazalna kongestija, crvenilo ždrijela, uvećani upaljeni krajnici, često filmski premaz na njima, kvrgava, crvenila, upaljena sluznica stražnjeg zida ždrijela (faringitis). Temperaturna reakcija je dugotrajna i često valovita. Iscjedak iz nosa je serozno-sluzav i obilan. Dijete je letargično, odbija da jede, loše spava i često se budi. Kašalj je u početku suh, brzo prelazi u vlažan, dugotrajan i čest, a ponekad i sa obilnim sputumom.
Bronhitis uzrokovan infekcijom respiratornog sincicijalnog virusa često se opaža kod djece mlađe od 1 godine. Posebno se često javljaju kod djece koja kreću u vrtić. Bolest se razvija akutno uz kratkotrajno povećanje tjelesne temperature, curenje iz nosa, letargiju, odbijanje jela i anksioznost. Ubrzo se javlja kašalj i često otežano disanje.
Bronhitis kod ARI se razvija od prvih dana bolesti.
Protraženi ARI obično je praćen bronhitisom.
Kod djeteta koje boluje od kroničnog tonzilitisa, adenoiditisa i sinusitisa, tok bronhitisa je uvijek produžen. U tom slučaju potrebno je liječiti navedene prateće respiratorne bolesti. Trajanje bronhitisa je od 2 sedmice do 1 mjeseca. Glavna opasnost od akutnog bronhitisa kod djeteta je prijelaz u akutnu upalu pluća. Dijete s ARI i bronhijalnim lezijama treba pažljivo liječenje kod kuće.
Pleuritis kod djece je respiratorna bolest
Pleuritis je upala pleure sa stvaranjem gustog omotača na njenoj površini ili pojavom tečnosti u njenoj šupljini. U pravilu je to sekundarna bolest. Svaka lobarna (lobarna) pneumonija je u suštini pleuropneumonija i praćena je pleuritisom. Pleuritis se dijeli na suhe i eksudativne.
Simptomi pleuritisa
Ovaj proces uvijek prati naglo i naglo pogoršanje općeg stanja, pojava anksioznosti, pojačan nedostatak daha, pojačan kašalj, cijanoza i novi nagli porast tjelesne temperature na 39 - 40 ° C. Skin beba posijedi. Prestaje da jede. Zahvaćena strana grudnog koša zaostaje u disanju, međurebarni prostori su zaglađeni, disanje se ne čuje preko oboljele polovine grudnog koša. Glavni objektivni simptom takve respiratorne bolesti kao što je fibrinozni (suhi) pleuritis je šum trenja pleure tijekom auskultacije pluća. Zahvaćena strana zaostaje pri disanju, što je vidljivo i prilikom fluoroskopije.
U etiologiji eksudativnog pleuritisa prvo mjesto zauzimaju tuberkulozna intoksikacija i upala pluća. Eksudativni pleuritis se često razvija iz fibrinoznog pleuritisa.
Kod eksudativnog pleuritisa uočava se značajna količina (do nekoliko litara) eksudata, koji se puni pleuralna šupljina, doprinosi kompresiji pluća, otežavajući disanje.
Liječenje pleuritisa
Ključ uspješnog liječenja ove respiratorne bolesti i potpunog oporavka djeteta je pravovremena konsultacija roditelja sa ljekarom.
Upala pluća kod novorođenčadi je respiratorna bolest
Pneumonija kod novorođenčadi je upalni proces u respiratornim dijelovima plućnog tkiva, koji se javlja kao samostalna bolest ili kao manifestacija komplikacija bolesti. Otprilike 1% donošenih i do 10-15% prijevremeno rođene djece ima dijagnozu upale pluća.
Domaća pneumonija se uvijek razvija 7 ili više dana nakon rođenja, gotovo uvijek na pozadini ARVI (2 do 7 dana od početka ARVI). Povećava se intoksikacija, pojavljuje se kašalj, a rjeđe i kašalj. Ovo je gotovo uvijek bronhopneumonija malih žarišta. Fini mjehurasti vlažni hripavi teško se čuju zbog obilja suhih i provodljivih hripanja. Karakteristično je prisustvo parenteralne dispepsije. Na početku respiratorne bolesti primjećuju se sljedeći simptomi: sporo povećanje tjelesne težine; može se primijetiti i gubitak težine. Trajanje bolesti je 2-4 sedmice.
Simptomi upale pluća kod novorođenčadi
Tok upale pluća zavisi od zrelosti djeteta. Kod donošene novorođenčadi, početak pneumonije je pretežno akutan, dijete postaje nemirno, a temperatura raste. Jetra se povećava, razvija se parenteralna dispepsija.
Kod prijevremeno rođenih beba početak bolesti je obično postepen, dijete je letargično, tjelesna temperatura je normalna ili niska, a težina opada. Disanje je stenjanje, plitko, pjenasti iscjedak iz usta. Napadi respiratornog zastoja (apneja) i cijanoza (plava boja) su 5 puta češći nego kod donošene novorođenčadi. Najčešće bakterijske komplikacije kod ove respiratorne bolesti novorođenčadi su upale srednjeg uha, pijelonefritis, enterokolitis, pleuritis, a rjeđe – meningitis, perikarditis, osteomijelitis.
Liječenje upale pluća kod novorođenčadi
Za liječenje respiratornih bolesti kod novorođenčeta potrebna je hospitalizacija u izolovanoj kutiji. Zajednički boravak majke i djeteta, ako nema potrebe za mjerama reanimacije, temperaturni režim primjeren uzrastu i zrelosti. Njega kože i sluzokože. Povišen položaj, česte promene položaja tela, boravak u naručju majke u uspravnom položaju. Ventilacija i kvarcovanje kutije. Količina i način hranjenja tokom lečenja zavise od težine stanja i stepena zrelosti. Ako enteralna prehrana nije moguća, provodi se infuzijska terapija održavanja. Zatim prelaze na enteralnu ishranu samo majčinim mlekom kroz cevčicu ili iz bočice. Primjenjuje se na grudni koš uz punu kompenzaciju od strane respiratornog, kardiovaskularnog i probavnog sistema.
Opservacija dispanzera za dijete koje je imalo upalu pluća u neonatalnom periodu provodi se tokom cijele godine i uključuje redovne preglede kod lokalnog pedijatra, ponovljene kurseve eubiotika, vitamina, suplemenata gvožđa i masaže.
Preventivne vakcinacije su obavezne prema individualnom kalendaru.
Upala pluća kod djece je respiratorna bolest
Upala pluća (pneumonija) je zarazna bolest pluća koja se javlja ili kao samostalna bolest ili kao komplikacija drugih bolesti.
Upalu pluća kod male djece uzrokuje čitava grupa patogena. U većini slučajeva, upala pluća je virusno-bakterijska bolest. Opsežna grupa ARI je često komplikovana upalom pluća. U nastanku pneumonije učestvuju respiratorni virusi, koji invaziju, umnožavaju i ispoljavaju svoju vitalnu aktivnost u epitelnom omotaču respiratornog trakta, kao i u plućnom tkivu. Za vrijeme epidemija gripa i izbijanja drugih respiratornih infekcija obično se povećava broj pneumonija.
Virusi također uzrokuju poremećaj cirkulacije krvi i limfe u plućima, naglo povećavaju vaskularnu permeabilnost, čime pospješuju razvoj edema i kolapsa plućnog tkiva. Sve to dovodi do razvoja upale pluća.
Od prvih dana akutne respiratorne infekcije dolazi do pojačanog rasta uobičajenih oportunističkih stanovnika djetetovog nazofarinksa.
Time se stvaraju uslovi pogodni za unošenje bakterija - uobičajenih stanovnika djetetovog orofarinksa - u donje respiratorne puteve, gdje izazivaju upalni proces - upalu pluća. Od prvih dana ARI počinje da se aktivira prateća bakterijska flora, pa se upala pluća koja nastaje kao posledica ovih zaraznih bolesti smatra svojevrsnim virusno-bakterijskim procesom, odnosno upalu istovremeno izazivaju virusi i mikrobi.
Uzročni faktori. Mikrobni patogeni uključuju pneumokok, mikrob koji je dobro poznat već dugo vremena. Pneumokok je uzročnik akutne pneumonije u 65-75% svih slučajeva pneumonije.
Akutna pneumonija- Ovo je lezija plućnog tkiva i susjednih malih bronha. Prije svega, razmotrimo razloge učestalosti i težine akutne upale pluća u malog djeteta. Uzrok čestih akutnih pneumonija kod djece povezan je s anatomskim i fiziološkim karakteristikama: obilnom prokrvljenošću, povećanom propusnošću krvnih žila, nedostatkom razvijenosti pojedinih elemenata plućnog tkiva, plitko disanje itd. Osim toga, dojenčad ne može ili slabo proizvodi zaštitna antitijela na bolesti. uzrokovane pneumokokama. Poremećaji u pravilnoj ishrani i bolesti kao što su rahitis, eksudativna dijateza, anemija i poremećaji u ishrani doprinose nastanku akutne upale pluća.
Svi oni slabe djetetov organizam, smanjuju njegovu otpornost i na taj način olakšavaju nastanak upale pluća. Loše navike roditelja takođe imaju negativan uticaj, posebno loša briga o deci, pušenje u prostoriji u kojoj se deca nalaze, kao i rani prelazak deteta u prvim nedeljama ili mesecima života u veštačko hranjenje. Bez majčinog mlijeka u prvim sedmicama života, beba postaje posebno osjetljiva na klice i viruse. Incidencija upale pluća se povećava u vlažnom, hladnom vremenu, posebno u jesen i zimu. Osim toga, smanjenje otpornosti i obrane djetetovog organizma povezano je sa toksikozom i bolestima koje je majka patila tokom trudnoće. Posebno treba spomenuti negativan utjecaj na imunitet bebe intrakranijalnih ozljeda, asfiksije (gušenja), urođenih mana pluća i respiratornog trakta.
Simptomi akutne upale pluća
Znakovi zavise od starosti bebe i težine bolesti. Manifestacija simptoma akutne upale pluća ovisi i o patogenu koji je izazvao bolest.
Početak akutne upale pluća može biti akutan ili postepen. Najčešće, bolest počinje nekoliko dana nakon pojave akutne respiratorne virusne infekcije. Obično se tjelesna temperatura ponovo povećava, odmah na 38 - 39 °C ili postepeno; Pojavljuju se sljedeći simptomi: jaka anksioznost, razdražljivost. Dijete odbija hranu, dojenje, a ponekad i piće. Djeca predškolskog uzrasta mogu se žaliti na glavobolju, slabost i prestati da se igraju. Često se tjelesna temperatura konstantno zadržava na visokom nivou 4 - 7 dana, opšte stanje bolesnika se svakim danom pogoršava.Kod male djece, posebno u prvoj godini života, javlja se letargija, pospanost, odbijanje dojenja, a ponekad i povraćanje i teška stolica. Ubrzo se javlja kašalj, isprva suv, bolan, bolan, zatim mokar, a kod starije djece sa „zahrđalim“ ili sluzavo-gnojnim ispljuvakom. Kod djece prvih godina života često se može vidjeti cijanotična (plava) boja kože oko usta i nosa. Cijanoza se povećava uz anksioznost: vrištanje, plač, hranjenje. Kratkoća daha je posebno česta kod male djece. U blagim slučajevima može se primijetiti širenje krila nosa, au teškim slučajevima bučno, ubrzano disanje uz sudjelovanje pomoćnih respiratornih mišića: povlačenje supraklavikularne jame, epigastrične regije i međurebarnih prostora. Kratkoća daha i cijanoza kod djeteta se pojačavaju pri najmanjem fizičkom naporu.Kod djeteta u prvim mjesecima života ove pojave mogu biti praćene uznemirenim pražnjenjem crijeva, regurgitacijom i povraćanjem, a ponekad i općim konvulzijama. U tim slučajevima malo dijete brzo gubi na težini i gubi stečene motoričke sposobnosti. Prestaje hodati ili sjediti ako je to učinio prije bolesti. Često, posebno kod djece predškolskog uzrasta, uočava se sljedeća slika: akutni početak bolesti, kašalj, visoka tjelesna temperatura 5-7 dana, pogoršanje stanja, bol u boku (obično na zahvaćenoj strani) i često bol u trbuhu , koji mogu biti toliko jaki da zahtijevaju konsultacije sa kirurgom.
Prilikom slušanja djeteta, ljekar utvrđuje tupost perkusionog zvuka na zahvaćenoj strani, nježne male srednje pjenušave mokre i crepitirajuće hropove; Preko zahvaćenog područja pluća disanje može biti oslabljeno, a ovi znakovi se mogu pojaviti i nestati. Takođe se dešava da prilikom slušanja i tapkanja lekar ne može da identifikuje znakove upale pluća. Tada mu u pomoć priskače dodatna dijagnostička metoda pregleda - rendgenski snimak.
Akutna upala pluća- Ovo je bolest celog organizma. Osim oštećenja pluća, pneumonija uzrokuje promjene u gastrointestinalnom traktu i drugim organima i sistemima: nervnom, kardiovaskularnom i mokraćnom.
Trajanje bolesti varira od 7 – 8 dana do 1 mjeseca. Savremene metode liječenje respiratornih bolesti skratilo je trajanje i značajno smanjilo težinu bolesti i pojavu komplikacija.
Komplikacije upale pluća
Najčešća je upala srednjeg uha - otitis, koja je praćena anksioznošću, jak bol u uhu i opetovano povećanje tjelesne temperature. Još rjeđe se mogu pojaviti gnojni pleuritis i gnojni meningitis (upala moždanih ovojnica). Izuzetno je rijedak, ali se može javiti i gnojni perikarditis (upala jedne od važnih obloga srca - perikarda) - opasnog i teška komplikacija ugrožavanje života pacijenta.
Komplikacije karakterizira ponovno povećanje tjelesne temperature do visokih brojeva, a često ujutro temperatura doseže maksimum, a zatim brzo pada i ponovo raste. Takvo povišenje temperature prati zimica, znojenje, koža postaje siva, jetra se povećava, a opće stanje bolesnika se pogoršava. Dijagnoza ovih komplikacija je jednostavna. Promjene na plućima jasno su vidljive na rendgenskom snimku grudnog koša.
Sve navedene komplikacije respiratornih bolesti trenutno se uspješno liječe.
Prognoza za liječenje akutne pneumonije kod djece je u velikoj većini slučajeva povoljna. Na ishod bolesti utiču starost, prateća oboljenja, težina stanja i pravovremenost lečenja. medicinsku njegu.
Neinfektivne respiratorne bolesti kod dece
Atelektaza ili atelektatska pneumonija kod djece
Atelektaza ili atelektatska pneumonija nastaje kada se pluća ne prošire u potpunosti tokom prvog udisaja ili kada se dijelovi pluća koji već dišu kolabiraju. Razlozi su morfološka nezrelost samog plućnog tkiva ili spoljašnjeg respiratornog aparata, nedostatak antiatelektatskog faktora – surfaktanta, opstrukcija respiratornog trakta plodovom vodom. U pravilu, atelektaza prati bolest hijaline membrane i edematozno-hemoragijski sindrom. Mogu biti segmentni, polisegmentni i malo rasuti.
Višestruke male atelektaze dovode do pojave opće cijanoze, respiratorne i kardiovaskularne insuficijencije i poremećaja općeg stanja, kao kod hijalinskih membrana. Polisegmentna atelektaza uzrokuje spljoštenje grudnog koša na zahvaćenoj strani, smanjenje interkostalnih prostora, skraćivanje perkusionih zvukova, slabljenje disanja i povremene crepitantne hropove. Na rendgenskom snimku male atelektaze izgledaju kao višestruka žarišta hipopneumatoze ili apneumatoze, velike atelektaze daju sliku smanjenja volumena pluća i pomaka medijastinalnih organa. Nekomplikovana atelektaza može se povući u narednih 4-5 dana.
Kongenitalni stridor kod djece
Kongenitalni stridor je vrsta zvučnog, zviždajućeg (u poređenju sa kuckanjem pilića, gugutanjem golubova) udisaja. Uzroci su različiti, ali većina slučajeva stridora nastaje zbog privremene slabosti larinksa. Poremećaj inervacije, polip glasne žice, povećanje timusa. Opće stanje obično nije pogođeno; bolest nestaje u prve 2 godine života. Nije potrebno liječenje.
Pneumopatija - neinfektivne plućne bolesti kod djece
Neinfektivne plućne bolesti kod djece (pneumopatije) praćene respiratornim distres sindromom nastaju u prisustvu hijalinskih membrana, atelektaze, aspiracije amnionska tečnost, masivne hemoragije u plućnom tkivu, edematozno-hemoragijski sindrom, spontani pneumotoraks, nezrelost plućnog tkiva, urođene razvojne mane. Ove vrste plućne patologije često se kombiniraju, a difuzna atelektaza je obavezna za respiratorni distres sindrom. Glavne kliničke manifestacije, zajedničke za sva ova stanja, su cijanoza i kratak dah.
Respiratorni distres sindrom kod djece
Respiratorni distres sindrom je poremećaj disanja. Otkriva se u prvim satima ili prva 2 dana života i perzistira jednu ili nekoliko sedmica; primećeno uglavnom kod nedonoščadi. Vodeću ulogu u nastanku ovog sindroma ima nedostatak surfaktanta - surfaktanta koji oblaže unutrašnjost alveola i sprječava njihov kolaps. Kod prijevremeno rođene djece mijenja se sinteza surfaktanta, a različiti štetni efekti na fetus utiču i na fetus, što dovodi do hipoksije i hemodinamskog poremećaja u plućima. Postoje dokazi o učešću prostaglandina E u patogenezi respiratornog distres sindroma. To su biološki aktivne supstance indirektno smanjuju sintezu surfaktanta, djeluju vazopresorno na plućne žile, sprječavaju zatvaranje ductus arteriosus i normalizaciju cirkulacije krvi u plućima.
Edemsko-hemoragijski sindrom kod djece
Edemsko-hemoragijski sindrom i masivna krvarenja u plućima često su u kombinaciji s atelektazom, hijalinskim membranama i uzrokovani su prvenstveno hipoksijom, kao i općim ili lokalnim poremećajima cirkulacije. Plućni edem je uglavnom dio općeg edema tkiva, a krvarenja u plućima su u kombinaciji s krvarenjima u mozgu, gastrointestinalnog trakta, koža. Osobine hemostaze u novorođenčadi u prvim danima života predisponiraju ih za edematozno-hemoragični sindrom.
Sindrom respiratornog distresa s edematozno-hemoragijskom pneumopatijom karakterizira pjenasti i pjenasto-krvavi iscjedak iz usta. Rendgen pluća otkriva osiromašeni uzorak, blago homogeno zatamnjenje plućnog tkiva bez jasnih granica i smanjenje transparentnosti u hilarnim i inferomedijalnim dijelovima pluća. U prisustvu masivnih krvarenja na zamućenoj pozadini plućnih polja, otkrivaju se žarišta zamračenja s mutnim konturama.
Aspiraciju amnionske tečnosti prati sindrom respiratornog distresa sa jasnom auskultatornom slikom. Na pozadini oslabljenog disanja, čuju se velike količine mokri hripavi. Rendgen slika obično odražava žarišne sjene u plućnom tkivu, podsjećajući na inflamatornu infiltraciju, a ponekad i na opstruktivnu atelektazu.
Druge vrste neinfektivne plućne patologije, praćene respiratornim distres sindromom (pneumotoraks, pneumomedijastinum, urođene mane razvoj) su relativno rijetki.
Uklanjanje od asfiksije kod respiratornog distres sindroma vrši se prema opšta šema. U liječenju bolesti hijalinskih membrana koriste se intramuskularne injekcije vitamina E, streptokinaze, heparina i tripsina u aerosolima. Nakon aerosola, aminofilin 2 mg/kg i osmodiuretici - sorbitol ili manitol 1 g/kg - moraju se primijeniti intravenozno. Za inhibiciju sinteze prostaglandina, hlorokina i acetilsalicilna kiselina, kao i pojedinačna doza indometacina (0,6 mg/kg). Za ublažavanje spazma plućnih krvnih sudova i ispravljanje plućne hemodinamike propisuju se α-blokatori (dopamin, tolazolin).
Hijalinske membrane kod djece - simptomi i liječenje
Hijalinske membrane su jedna od njih uobičajeni razlozi asfiksija novorođenčadi. Patološki proces razvija se u plućima koja već dišu; karakterizira činjenica da su alveole, alveolarni kanali i respiratorne bronhiole obložene supstancom nalik hijalinu. Supstrat hijalinske membrane je po sastavu sličan plazmi i sastoji se od citoplazmatskih komponenti, hemoglobina, fibrina, nukleoproteina i mukoproteina. Hijalinske membrane nalaze se uglavnom kod nedonoščadi. izvođenje carskog reza i veliki gubici krvi kod majke. Etiologija i patogeneza nisu definitivno identificirane. U nastanku hijalinskih membrana značajna je hipoksija, poremećena hemodinamika u plućima, povećana vaskularna permeabilnost, ekstravazacija sa naknadnim gubitkom fibrina, pojačano lučenje alveolarnog i bronhijalnog epitela, nedostatak aganti-tripsina, a2-makroglobulina i, osim toga, sindrom intravaskularne koagulacije. Kod pacijenata s hijalinskim membranama bilježi se sve veći učinak surfaktanta na sintezu tromboplastina i smanjenje fibrinolitičke aktivnosti krvi.
Simptomi hijalinskih membrana kod djece
Klinička slika Ovu respiratornu bolest karakterizira uporna cijanoza. Tipično je povlačenje grudne kosti tokom inspiracije. Disanje je ubrzano ili rijetko (do 8 u minuti) sa produženom (više od 20 s) apnejom. Prilikom auskultacije disanje je oslabljeno, ponekad oštro. Povremeno se čuju vlažni hripanja, može se primijetiti bučan izdisaj i paradoksalno disanje kao što je zamah. Hipoksija utiče na stanje drugih organa. Pojavljuje se kardiomegalija, praćena prigušenim srčanim tonovima, mogući su tahikardija, sistolni šum, hepatomegalija, konvulzije i ponovljeni napadi asfiksije. Rendgen pluća otkriva tipičnu sliku retikularne granularne strukture, koja je kombinacija zbijenog intersticijalnog tkiva, malih atelektaza i zrakom rastegnutih alveolarnih kanala i bronhiola. U drugim slučajevima, na pozadini općeg zamućenja pluća uzrokovanog hiperemijom i edemom plućnog tkiva. U ovom slučaju se kontrastiraju bronhijalne grane proširene zrakom ("zračni bronhogram"). Sa razvojem edema dolazi i do homogenog zatamnjenja pluća („bijela pluća“).
Liječenje hijalinskih membrana kod djece
Većina djece umire na kraju 1. i 2. dana (1/3 i 2/3 ukupan broj pokojni). Ako dijete ostane živo 3 do 4 dana, prognoza može biti povoljna. Resorpcija hijalinskih membrana počinje krajem 2. dana, proces zarastanja teče polako (10-15 dana).